近期,《American Journal of Hematology》杂志发表了一项回顾性研究1,该研究纳入141例接受强化疗的NPM1突变
研究背景
NPM1突变AML是成人AML中的常见亚型,约占新发AML的30%,被2022版世界卫生组织(WHO)分类定义为独立疾病实体。即使在预后良好组中,仍有约40%的患者会复发,这凸显了该亚组的异质性。当前,MRD已成为AML患者复发和生存的强预测因子。在NPM1突变AML中,NPM1突变高频率、与克隆性造血无关、治疗后可被清除以及复发前会再次出现的特性,使其成为MRD监测的理想靶点。多项前瞻性研究已证实,诱导或巩固治疗后NPM1的持续存在预示着高复发风险和不良生存。
然而,贴合临床实践的真实世界数据仍不足,且统一、可落地的MRD阈值及基于MRD的移植决策标准尚未完全明确。
研究方法
该研究最终纳入141例在2017年至2024年期间接受一线治疗且符合纳入标准的患者。纳入标准包括:(1)接受强化疗;(2)在2个化疗周期后达到完全缓解/完全缓解伴不完全血液学恢复(CR/CRi);(3)在2个化疗周期后达CR时有可用的MRD数据。所有患者均接受了相同强化疗方案治疗。
该研究的主要终点包括累积复发率(CIR)、无复发生存期(RFS)和总生存期(OS)。采用受试者工作特征(ROC)曲线确定临界值,同时探索MRD水平与allo-HSCT获益的相关性。
核心结果
患者特征与主要MRD缓解定义
患者中位年龄为52岁,14例患者(11.3%)存在异常核型,3例患者(2.5%)被归为预后不良风险组,所有3例预后不良患者均具有复杂细胞遗传学异常。25%的患者在首次CR(CR1)期进行了allo-HSCT,中位时间为初次诊断后7个月。
ROC曲线显示,第2个化疗周期后MRD水平降低是后续复发的强预测因子(曲线下面积[AUC]=0.755,P<0.001),0.1%为最优临界值(敏感性=67%,特异性=73%)。该研究将第2个化疗周期后MRD<0.1%列为达到主要MRD缓解,共57.4%患者达主要MRD缓解,且无论是否存在FLT3-ITD共突变,主要MRD缓解率均无显著差异。
生存分析
在全队列中,中位随访38.5个月,3年RFS率为51%,3年OS率为71%。多变量分析显示,与患者治疗结局改善相关的参数是:(1)第2个化疗周期后达主要MRD缓解;(2)CR1期接受allo-HSCT。具体而言,主要MRD缓解组患者3年CIR率仅26%,而非缓解组高达67%(P<0.001),3年RFS率分别为65%和31%(P<0.001,图1),CR1期接受allo-HSCT患者的3年RFS率为75%,未接受allo-HSCT者为43%(P<0.001)。
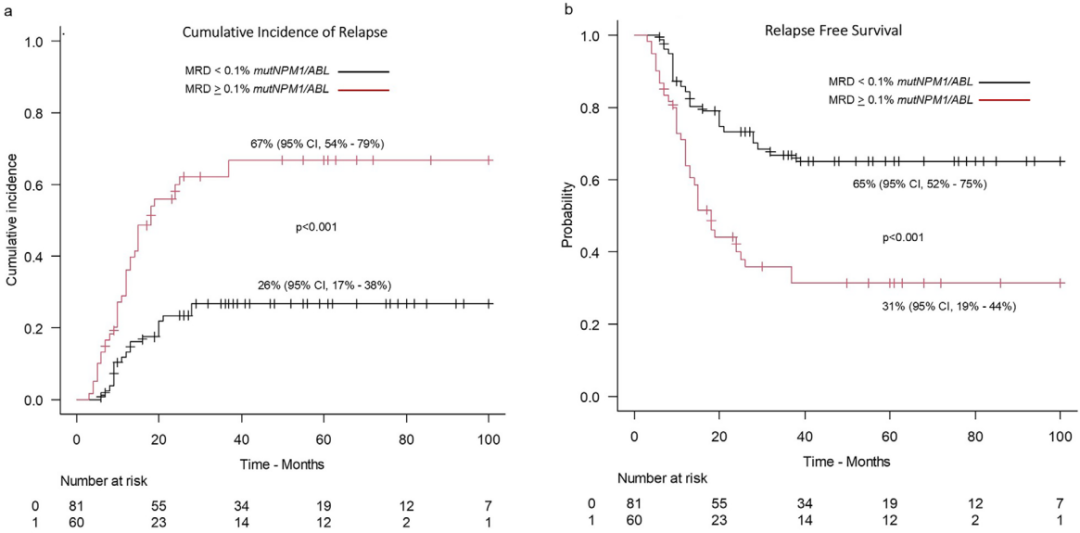
图1 完成第2周期化疗后的患者结局1
进一步分析提示,2周期化疗后MRD是否<0.1%是影响生存期的独立预后因素,且该分层价值不受FLT3-ITD共突变状态的影响,即便在伴FLT3-ITD的高危亚组中,主要MRD缓解患者的复发风险仍降低:主要MRD缓解者3年RFS率为68%,未达MRD缓解者为31%(P=0.002);CR1期接受allo-HSCT患者的3年RFS率为76%,未移植者为49%(P=0.009)。这提示,早期MRD深度清除可有效改善共突变患者的预后。
CR1期移植的作用
该研究基于MRD分层的亚组分析发现,仅未达主要MRD缓解患者可能从CR1期接受allo-HSCT中获益,达主要MRD缓解的患者CR1期接受allo-HSCT与结局改善无关。在主要MRD缓解组中,接受与未接受allo-HSCT患者的3年RFS率分别为73%和63%(P=0.1),OS率无显著差异(P=0.3,图2),移植并未带来额外获益;而在未达主要MRD缓解组中,CR1期接受allo-HSCT是改善RFS的唯一因素,CR1期移植患者3年RFS率高达70%,未移植患者仅20%。即便在FLT3-ITD共突变的高危亚组中,这一结论依然成立。
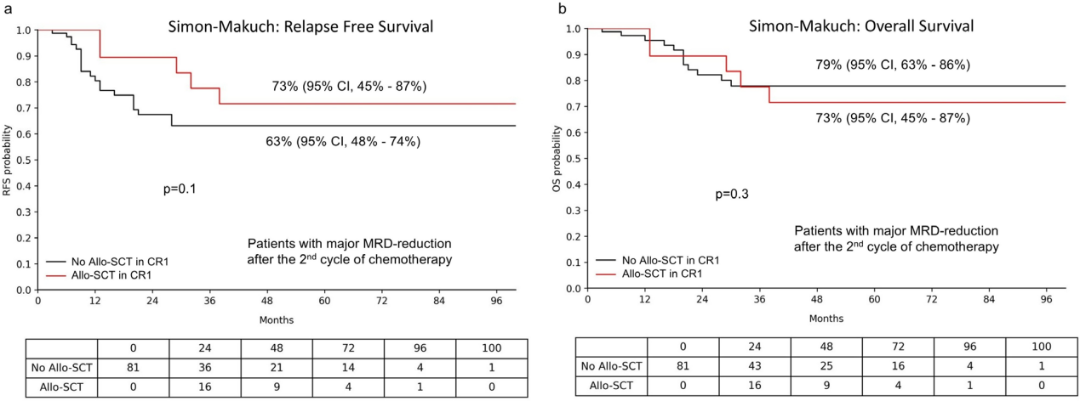
图2 allo-HSCT对完成第2周期化疗后达主要MRD缓解患者预后的影响1
治疗结束时及随访期间的MRD监测
除诱导治疗后的早期评估,研究还探索了治疗结束及随访期间MRD监测的价值,确立了0.01%这一关键阈值。该研究对未接受移植的70例患者进行随访监测发现,MRD<0.01%的患者在后续6个月内无复发;MRD处于0.01%-0.1%的患者,6个月内分子进展或形态学复发率为39%;而MRD≥0.1%的患者,6个月内复发率高达93%。基于此,该研究建立了随访期分层管理策略:0.01%-0.1%的患者需每月密切监测MRD水平;≥0.1%的患者后续形态学复发风险高,需立即临床干预。
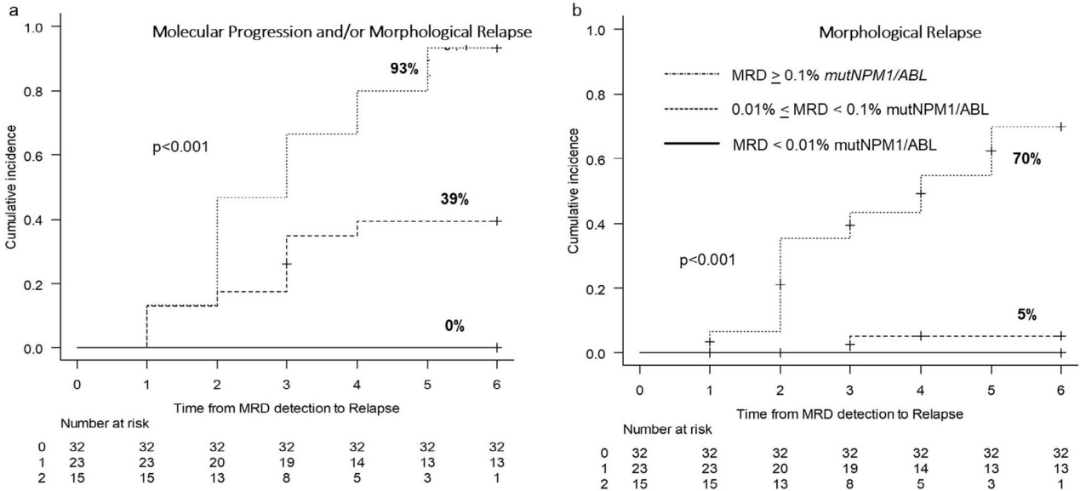
图3 治疗结束时及随访期间的MRD监测对复发率的影响1
该项真实世界研究明确了NPM1突变AML诊疗中MRD临界值的临床价值,证实2周期诱导化疗后0.1%的MRD阈值可精准预测复发风险、指导移植策略的制定。治疗结束时和随访期间的MRD监测能够识别高复发风险患者,高水平MRD(≥0.1%)可能需要早期干预以预防复发,而低于此阈值的患者可以谨慎随访。该研究为NPM1突变AML的精准诊疗提供了坚实的真实世界循证支撑,有望推动AML诊疗向MRD指导的精准模式转型,最终助力提升患者长期生存与生活质量。
参考文献:
1. Tsirigotis P, et al. Real-World Outcomes in NPM1-Mutated Acute Myeloid Leukemia: The Impact of Measurable Residual Disease on Disease Relapse. Am J Hematol. 2026 Apr 10.