乙型肝炎发作(Hepatitis B flare)是慢性乙型肝炎(CHB)的常见并发症,定义为
乙肝发作可作为 CHB 自然病程的一部分自发出现,也可由诱发因素引发(表1)。诱发因素包括启动抗病毒治疗、停用抗病毒治疗、出现耐药突变株、接受免疫抑制治疗或化疗期间/之后、免疫重建治疗后以及HCV治疗后。新型治疗药物相关的乙肝发作需特别关注。其部分乙肝发作与HBsAg水平下降相关,可将其归为治疗性发作,但需与
对于自发性乙肝发作,CHB感染的自然病程复杂且呈动态变化,HBeAg阳性患者自发性乙肝发作的年发生率约为13%~60%,HBeAg 阴性患者为 6%~33%。典型乙肝发作中,ALT 升高至峰值时,HBV DNA水平开始下降。ALT>5倍ULN的患者中,高达51%会发生HBeAg血清学转换。自发性乙肝发作通常可自行缓解,HBeAg 阳性CHB患者中仅20% 的发作症状持续超过2个月,而HBeAg阴性患者中约30%发作症状会持续存在,且HBsAg 清除的情况较为罕见。
表1 乙肝发作的原因和考虑因素

HBV再激活指病毒复制再次出现或载量升高。病毒再激活可分为两种情况,一是发生在 HBsAg阳性患者中,二是发生在HBsAg阴性的既往HBV感染恢复者中。肝病学会针对再激活制定了不同的阈值标准(表2)。对于接受抗病毒治疗的患者,停用NA后可能发生再激活,欧洲肝脏研究学会(EASL)和亚太肝脏研究学会(APASL)将此情况下的病毒学复发定义为停止抗病毒治疗后HBV DNA≥2000 IU/ml。
表2 HBV再激活定义

HBV再激活描述的是HBV DNA的变化,而乙肝发作指伴随HBV DNA变化相关的ALT异常。停用NAs后发生的乙肝发作也被称为临床复发或生化复发。但目前文献中对其定义差异较大,导致不同研究中发作频率和严重程度难以比较。目前针对ALT升高提出了多种判定阈值标准,包括绝对值、与基线相比的倍数变化或两者结合。APASL和美国肝病研究学会(AASLD)指南要求ALT>5倍ULN。ALT正常值界定也存在差异:部分研究将40 U/L作为ALT的ULN,部分研究采用实验室正常参考范围,AASLD使用男性35 U/L、女性25 U/L的阈值。
乙型肝炎发作可进展为显性重症肝炎甚至肝失代偿。目前对于“重度乙型肝炎发作(severe hepatitis B flare)”的定义尚未形成共识,既往研究提出的定义包括:HBV DNA≥100000 IU/ml且ALT≥10倍ULN、仅 ALT≥10倍ULN、ALT≥20倍ULN、ALT≥1000 IU/ml 或ALT≤1000 IU/ml且胆红素≥3.5 mg/dL和/或INR≥1.5等。在当前背景下,乙肝发作的严重程度不应仅以ALT升高程度来描述,还应结合其对肝功能造成的损害程度。因此,ALT>10倍ULN或ALT>ULN且合并肝功能失代偿(APASL)(胆红素≥2.5×ULN和/或INR≥1.5)将是合适的判定标准。重度或反复急性发作的患者中,25%~50%可能进展为肝功能失代偿,进而发展为慢加急性肝衰竭(ACLF)。
在乙肝发作情况下进行仔细监测至关重要,特别是对于可能无症状的重度发作。图1为管理算法建议。
➢明确病因
首先,必须明确HBV为肝损伤的病因,并评估HBV相关或非相关的诱发因素。对于重度发作或ACLF患者,应筛查其他导致急性肝炎的原因(表3)。
表3 重度乙肝发作患者的评估
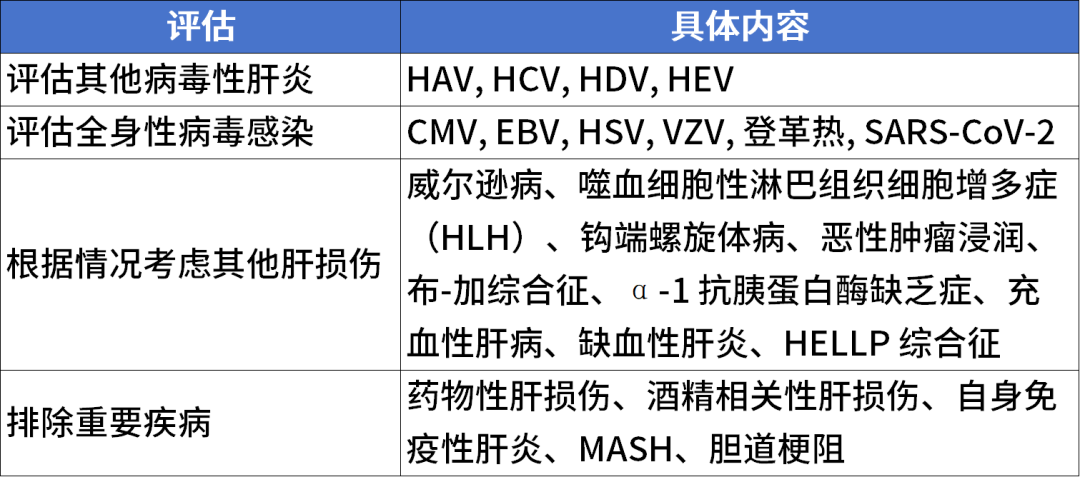
HAV:甲型肝炎病毒,HCV:丙型肝炎病毒,HDV:
➢评估病情严重程度
除ALT水平外,还需评估肝功能指标(胆红素、INR、
➢预后标志物与模型
重度乙肝发作进展为肝功能失代偿、ACLF时,可借助预后模型预测患者死亡率及
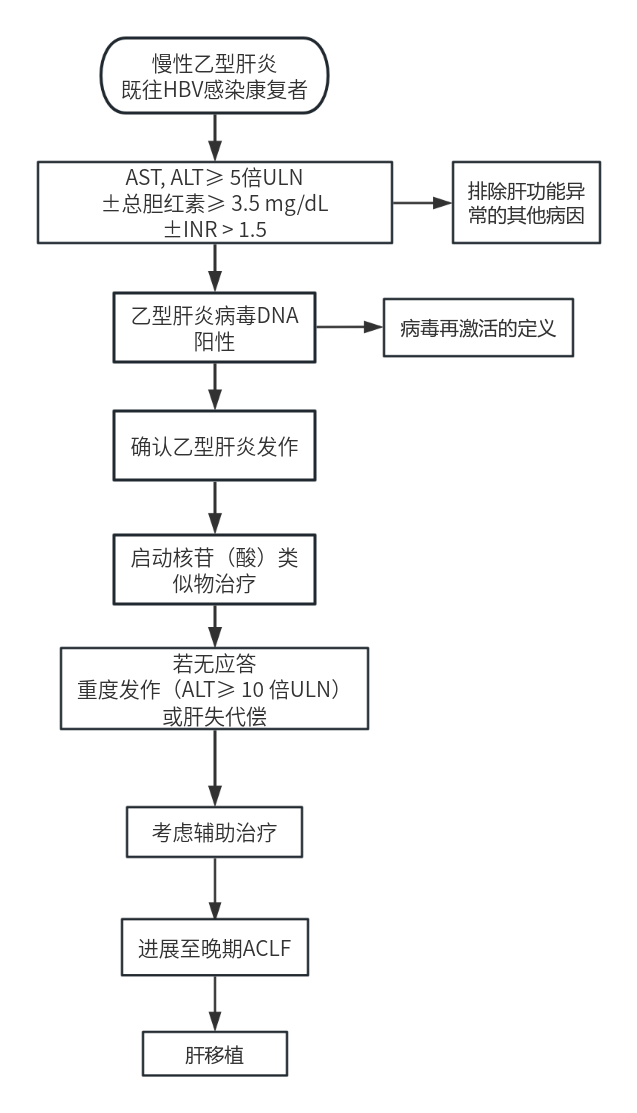
图1 重度乙肝发作的评估与管理流程
识别重度乙型肝炎发作后,首要任务是启动NAs抗病毒治疗。首选
重度乙肝发作和ACLF的管理,应遵循控制 HBV 复制的首要原则,同时根据减轻重度炎症、促进肝细胞再生的原则,考虑采用辅助治疗,具体方式以及干预时机需要个体化考虑。
• 皮质类固醇
目的是在NAs抑制病毒的同时减轻严重炎症并防止灾难性的肝损伤。随机对照试验显示,在所有患者均接受NAs抗病毒治疗的基础上,
• 人工肝支持系统(ALSS)
在ALSS中,治疗性
• 其他疗法:N-
对于出现严重肝功能失代偿或ACLF的患者,肝移植往往是唯一的根治性手段。
HBV发作是CHB的严重且常见并发症,可自发出现,亦可由外源性因素诱发。虽多能自行缓解,但存在进展为肝功能失代偿、ACLF 的风险。对其评估需明确诱因、排除非 HBV 相关病因,同时评估临床失代偿、肝功能指标、
参考文献:
Lim SG, Buti M, Feld JJ,et al. SEVERE HEPATITIS B FLARE AND LIVER FAILURE - CURRENT ASSESSMENT AND MANAGEMENT. Clin Mol Hepatol. 2026 Mar 18.
本平台旨在为医疗卫生专业人士传递更多医学信息。本平台发布的内容,不能以任何方式取代专业的医疗指导,也不应被视为诊疗建议。如该等信息被用于了解医学信息以外的目的,本平台不承担相关责任。本平台对发布的内容,并不代表同意其描述和观点。若涉及版权问题,烦请权利人与我们联系,我们将尽快处理。
(本网站所有内容,凡注明来源为“医脉通”,版权均归医脉通所有,未经授权,任何媒体、网站或个人不得转载,否则将追究法律责任,授权转载时须注明“来源:医脉通”。本网注明来源为其他媒体的内容为转载,转载仅作观点分享,版权归原作者所有,如有侵犯版权,请及时联系我们。)