作者:
肾上腺肿瘤病理学:最新进展
对肾上腺疾病发病机制、种系易感性及克隆性肿瘤本质的认识不断深入,推动了肾上腺疾病命名法和分类体系的近期变革。本文旨在为肾上腺皮质和髓质疾病的诊断标志物、预后标志物及分类提供实用参考。尽管已提出多种分类系统,但 1989 年制定的韦斯(Weiss)标准仍是诊断成人传统肾上腺皮质癌(ACCs)的金标准。在复杂情况下评估肾上腺皮质肿瘤时,其他分类系统也展现出实用价值。除用于嗜酸细胞性肾上腺皮质肿瘤的林 - 韦斯 - 比切格利亚(Lin-Weiss-Bisceglia)系统外,网状纤维算法(reticulin algorithm)和赫尔辛基评分(Helsinki score)等多参数算法,在评估嗜酸细胞性和传统肾上腺皮质肿瘤中同样适用。韦斯标准无法始终可靠地对黏液样肾上腺皮质肿瘤进行分类,而网状纤维算法和赫尔辛基评分可能对此类肿瘤的评估有所帮助。尽管威内克(Wieneke)系统仍是儿童肾上腺皮质肿瘤的标准分类方法,但近期新推出的分类系统在儿科肾上腺皮质肿瘤评估中也显示出应用潜力。随着 CYP11B2(醛固酮合成酶)免疫染色技术的应用,产醛固酮肾上腺皮质疾病的术语逐渐统一,该技术可用于定位醛固酮产生部位,有望识别出能预测单侧肾上腺皮质醛固酮增多症临床结局的染色模式。对肾上腺皮质结节的克隆性肿瘤本质及潜在种系易感性的深入理解,也促使肾上腺皮质
尽管肾上腺皮质癌(ACC)较为罕见(图 1),但它是所有肾上腺肿瘤(无论是原发性还是转移性)的鉴别诊断对象之一。约半数肾上腺皮质癌具有激素分泌功能。虽然产醛固酮肿瘤可能为恶性,但绝大多数为良性。然而,产生性激素、导致男性化或女性化的肿瘤则常为恶性。重量超过 50g 的肾上腺皮质肿瘤,尤其是超过 100g 的肿瘤,恶性风险极高,建议进行广泛取样检查。仅依靠肿瘤大小无法区分肾上腺皮质肿瘤的良恶性。肾上腺皮质癌也可能表现为囊性。低级别肾上腺皮质癌及肾上腺皮质肿瘤亚型的诊断具有一定难度,因此出现了多种分类系统。通过有丝分裂活性和 / 或 Ki-67 增殖指数评估增殖活性,是所有分类系统的共同内容,且对肿瘤分级和预后判断至关重要。Ki-67 是预测 R0 切除术后复发的最重要因素。尽管韦斯于 1989 年提出的每 50 个高倍视野(HPF)(10mm²)有丝分裂数>20 个的标准,仍被用于区分成人高级别与低级别肾上腺皮质癌,但有丝分裂率和 Ki-67 均为连续变量。Ki-67>5%对恶性肿瘤的诊断具有敏感性和特异性。Ki-67 已得到世界卫生组织(WHO)认可,并被纳入美国病理学家学院肾上腺皮质癌报告模板。一项由 14 名病理学家对 76 例肾上腺皮质癌进行的国际 Ki-67 可重复性研究发现,观察者间存在显著差异,且不同检测方法(肉眼大致评估、正式人工计数、数字图像分析)之间无相关性。不过,数字分析降低了变异率,提高了可重复性和可靠性,因此建议采用数字分析方法检测 Ki-67。
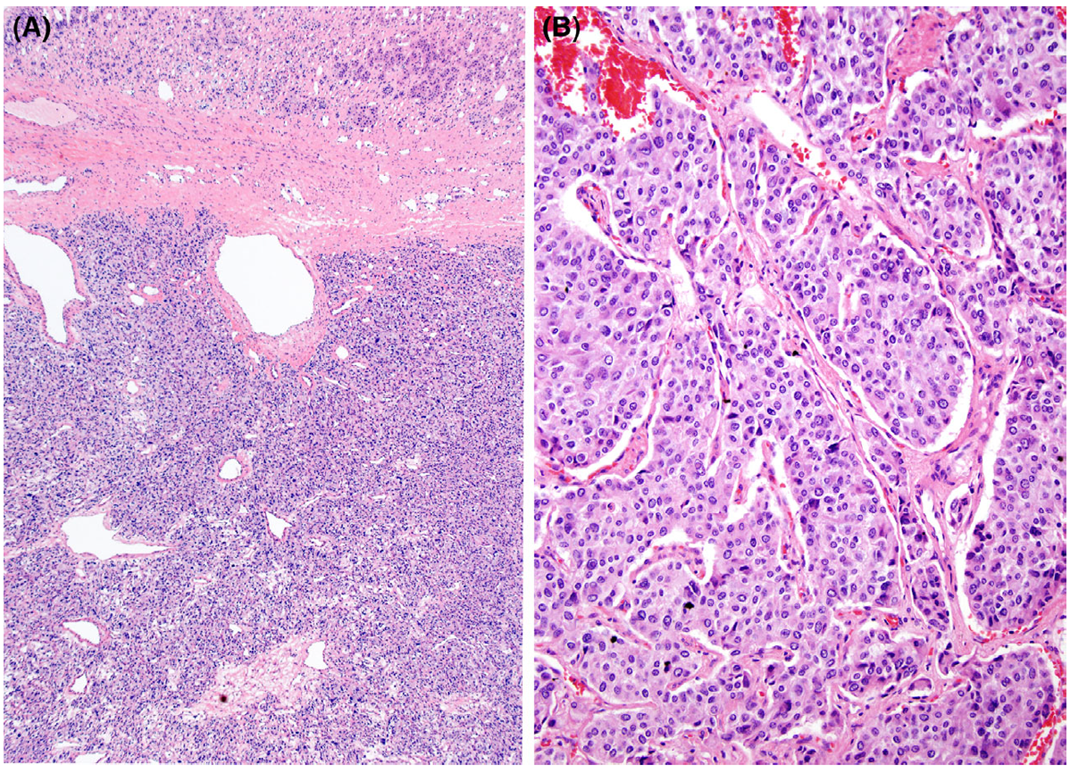
图 1 肾上腺皮质癌(ACC)
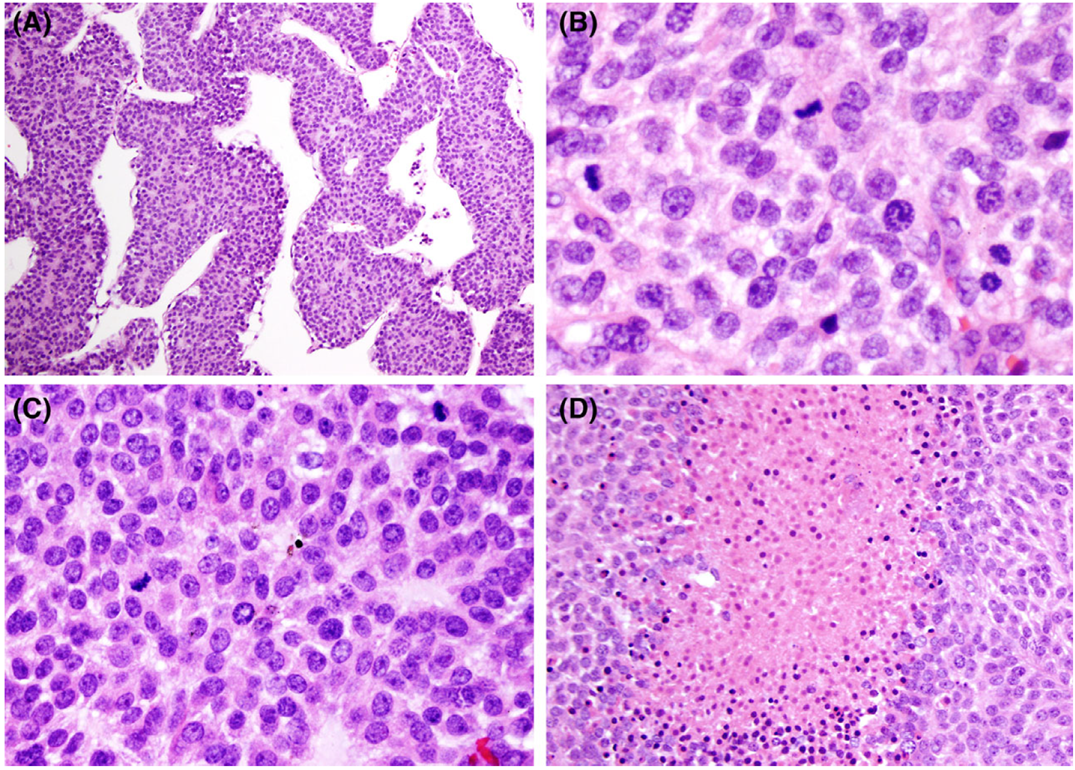
A. 肾上腺皮质癌可见小梁状结构,但更常见实性生长模式,肉眼可见坏死,极少数情况下可呈囊性;B. 该肾上腺皮质癌高倍视野下可见大量有丝分裂象,增殖活性是肾上腺皮质肿瘤分类系统的核心指标;C. 肾上腺皮质癌常表现为实性单一性生长模式,细胞密度显著增高;D. 坏死是肾上腺皮质肿瘤诊断的重要特征,也是多种分类系统的组成部分。
韦斯Weiss博士于 1984 年提出并于 1989 年更新的标准,是成人传统肾上腺皮质肿瘤分类的金标准。满足 9 项韦斯标准中的 3 项即可判定为恶性(表 1)。随后,有学者基于最可靠的韦斯标准提出了改良版韦斯(“Weiss revisited”)系统,其计算方式为(2× 有丝分裂率 + 2× 细胞质 + 异常有丝分裂 + 坏死 + 包膜浸润),得分≥3 分即可诊断为恶性,但该系统的应用并不广泛。2009 年提出的网状纤维算法,以网状纤维网络破坏为核心特征,同时满足有丝分裂率>5/50HPF、存在坏死或血管浸润中的一项,在区分 92 例肾上腺皮质癌和 47 例肾上腺皮质腺瘤时,敏感性和特异性均达到 100%(图 2)。2013年,该算法在 184 例肾上腺皮质癌和 61 例肾上腺皮质腺瘤中得到验证。尽管肾上腺皮质癌通常表现为网状纤维定量减少,但定性网状样染色也可能出现异常。网状纤维算法同样适用于嗜酸细胞性和黏液样肿瘤,且有学者提出了适用于儿科肿瘤的改良版网状纤维算法(表 2,图 3)。2015 年,为预测肾上腺皮质肿瘤的转移风险,学者们提出了赫尔辛基评分,该评分通过比较韦斯标准、改良版韦斯标准和计算机辅助 Ki-67 分析结果得出,计算方式为 3× 有丝分裂率(>5/50HPF)+5× 坏死 + 增殖最活跃区域的增殖指数,临界值设定为 8.5 时,对转移性肾上腺皮质癌的敏感性为 100%,特异性为 99.4%(表3)。2017年,一项针对 225 例肾上腺皮质癌的验证研究表明,韦斯标准和赫尔辛基评分均可作为不良预后的预测指标,其中赫尔辛基评分 28.5 分和 Ki-67 20.5% 是预测疾病相关死亡的最佳指标。赫尔辛基评分不仅适用于传统肾上腺皮质肿瘤,还可用于嗜酸细胞性、儿科及可能的黏液样肾上腺肿瘤评估。
表 1 韦斯Weiss标准
核分级(III 级或 IV 级)
有丝分裂率>5/50HPF
异常有丝分裂象
透明细胞占肿瘤的比例≤25%
肿瘤>1/3 区域呈弥漫性结构
坏死
静脉浸润
血窦浸润
包膜浸润
满足≥3 项标准提示恶性
表 2 网状纤维算法
网状纤维网络破坏
且满足以下条件之一:
有丝分裂率>5/50HPF
坏死
血管浸润
表 3 赫尔辛基评分(预测肾上腺皮质肿瘤转移)
3× 有丝分裂率(>5/50HPF)+5× 坏死 + 增殖最活跃区域的增殖指数
临界值 8.5 分
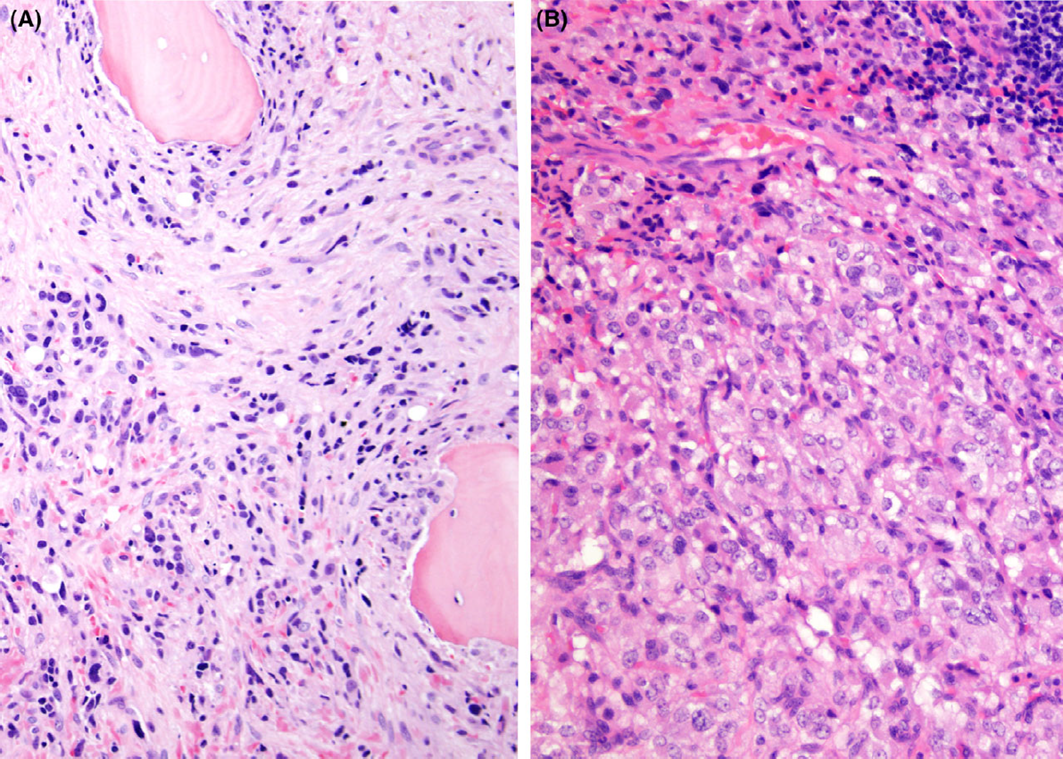
图 2 网状纤维染色
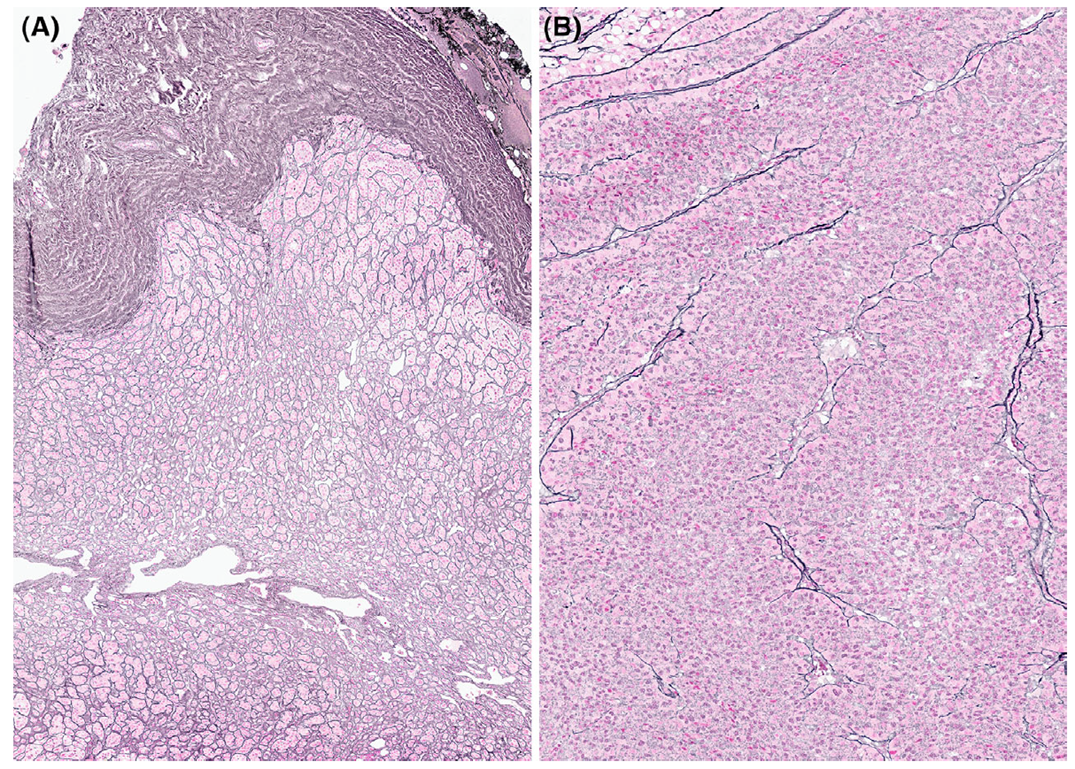
A. 照片顶部的包膜区域网状纤维染色明显,该肾上腺皮质腺瘤呈特征性巢状染色模式;B. 该图显示网状纤维染色缺失,网状纤维算法可用于评估肾上腺皮质肿瘤。
图 3 嗜酸细胞性和黏液样肾上腺皮质肿瘤

A. 嗜酸细胞性肾上腺皮质癌,要应用 “林 - 韦斯 - 比切格利亚” 系统,肿瘤中嗜酸细胞占比必须>90%;B. 黏液样肾上腺皮质肿瘤无法通过韦斯系统得到可靠分类。
嗜酸细胞性肾上腺皮质肿瘤的评估存在一定问题,韦斯标准可能会将部分嗜酸细胞性肿瘤过度诊断为恶性。在无侵袭性表现的嗜酸细胞性肾上腺肿瘤中,可观察到核异型性 / 高核分级、Ki-67 表达、有丝分裂率、弥漫性结构及≥25% 的透明细胞等特征。目前,针对嗜酸细胞性肿瘤,采用剩余的韦斯参数及 “大尺寸和大重量”(>10cm 和 / 或>200g)标准,即 “林 - 韦斯 - 比切格利亚系统”,该系统要求肿瘤中嗜酸细胞占比>90%(表 4)。网状纤维算法及可能的赫尔辛基评分(临界值≥19 分 vs <13 分)也可用于嗜酸细胞性肿瘤的诊断。
表 4 嗜酸细胞性肾上腺皮质肿瘤的 “林 - 韦斯 - 比切格利亚系统”

韦斯标准无法可靠地区分黏液样肾上腺皮质肿瘤的良恶性。2010 年,帕波蒂(Papotti)等人报道了 1 例韦斯评分为 1 分但结局致命的黏液样肾上腺皮质肿瘤。2017 年,杜雷贡(Duregon)等人采用赫尔辛基评分对 17 例黏液样皮质肿瘤进行评估,其中 3 例评分<13 分的患者中,2 例无病存活,1 例带瘤存活;14 例评分>19 分的患者中,1 例无病存活,8 例带瘤存活,6 例死于该病。因此,赫尔辛基评分对黏液样皮质肿瘤的评估可能有一定帮助,但由于研究病例数量较少,无法进行有效的生存分析。一项针对 16 例黏液样肾上腺皮质肿瘤的研究表明,网状纤维算法对这类肿瘤也具有诊断价值。若黏液样皮质肿瘤根据韦斯标准判定为恶性,则可明确其恶性属性;若根据韦斯标准未判定为恶性,则通常采用描述性诊断,或可应用其他分类系统(如网状纤维算法)进行评估。
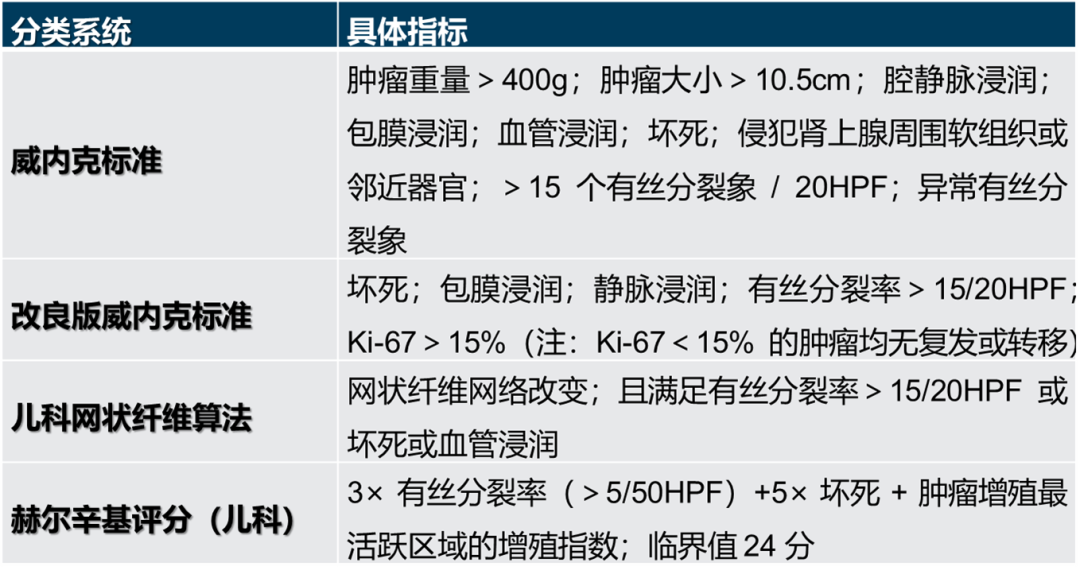
部分儿科肾上腺皮质肿瘤根据成人韦斯标准具有恶性组织学特征,但临床行为并无侵袭性。因此,2003 年制定的威内克标准仍是儿科肿瘤的金标准。该标准包含 9 项评估参数,≤2 项参数异常提示良性行为,3 项参数异常为不确定,≥4 项参数异常则预示临床结局不良。近期,有学者对 95 例儿科肾上腺皮质肿瘤中 Ki-67 和威内克标准的预后价值进行了评估,结果显示肿瘤分期与无进展生存期相关,而肿瘤重量、肾上腺外侵犯及手术未完全切除与不良结局相关。“改良版威内克” 系统纳入了 5 项微观因素(肿瘤坏死、肾上腺包膜浸润、静脉浸润、有丝分裂计数>15/20HPF 及 Ki-67 指数>15%),具备≥2 项特征的肿瘤结局更差。有趣的是,Ki-67<15% 的肿瘤均未出现复发或转移。一项针对 44 例儿科肿瘤的研究证实了 Ki-67 在儿科肿瘤中的重要意义,Ki-67<10% 可排除恶性行为,而 Ki-67≥15% 则与复发及不良结局相关。一项针对 92 例儿科肾上腺皮质肿瘤的研究采用了改良版网状纤维算法,其关键变量包括网状纤维网络改变、有丝分裂率>15/20HPF(成人肿瘤标准为>5/50HPF)、存在坏死或血管浸润。结果显示,73% 的病例网状纤维结构发生改变(定量改变占 73%、定性改变占 22%、两者均有占 5%),27% 的病例网状纤维结构完整。90% 结局不良的肿瘤存在定量改变,而 59% 结局良好的肿瘤网状纤维结构完整或仅存在定性改变。研究发现,网状纤维算法与威内克标准及改良版威内克标准具有可比性,且应用更简便。近期,有学者在儿科肾上腺皮质肿瘤中比较了网状纤维算法、赫尔辛基评分(临界值 24 分)与传统威内克标准,结果显示三种系统的敏感性均≥80%(威内克标准准确率 73%、特异性 63%;赫尔辛基评分临界值 24 分时准确率 81%、特异性81%;网状纤维算法准确率 80%、特异性 69%)。Ki-67 18% 的敏感性为 80%、特异性为 81%。因此,这三种系统及 Ki-67>18% 均对儿科肿瘤的诊断具有参考价值。
表 5 儿科肾上腺皮质肿瘤分类系统
免疫过氧化物酶检测有助于区分肾上腺皮质癌与嗜铬细胞瘤、转移瘤及累及肾上腺的间叶组织肿瘤,建议采用一组免疫染色组合进行检测(表7)。由于肾上腺转移瘤比肾上腺皮质癌更为常见,免疫染色对于证实肾上腺内低分化肿瘤是否为真正的肾上腺皮质癌至关重要。肾上腺皮质癌为上皮性肿瘤,通常表达角蛋白,尤其是 CAM5.2 和角蛋白 AE1/AE3。然而,角蛋白免疫染色结果可能存在差异,低分化和
表 6 肾上腺基本免疫组织化学标志物
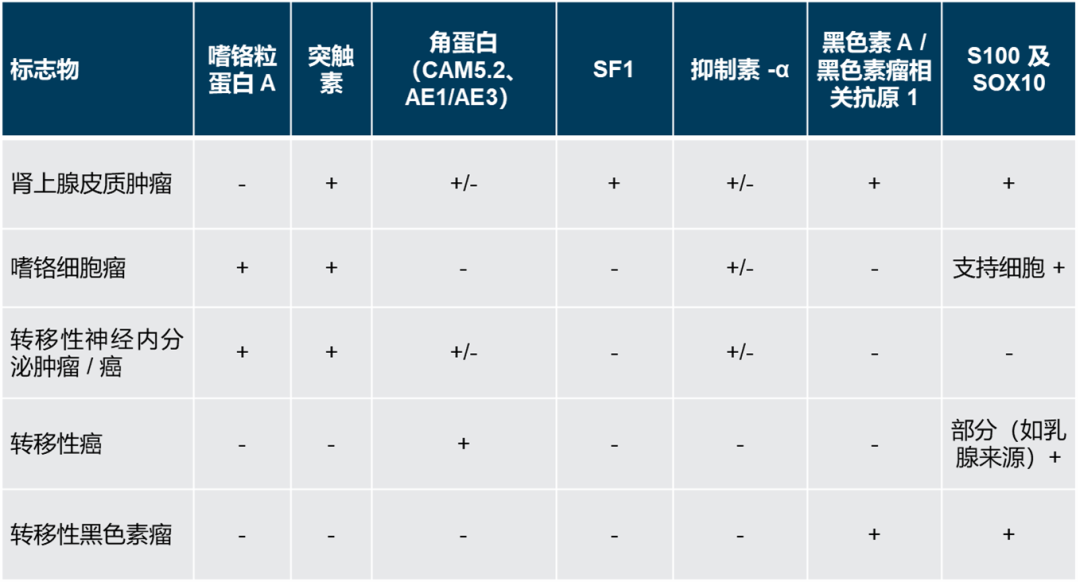
注:* 抑制素-α 通常仅在功能性肾上腺皮质肿瘤中阳性;†黑色素 A /
表 7 肾上腺肿瘤鉴别诊断的免疫染色组合建议
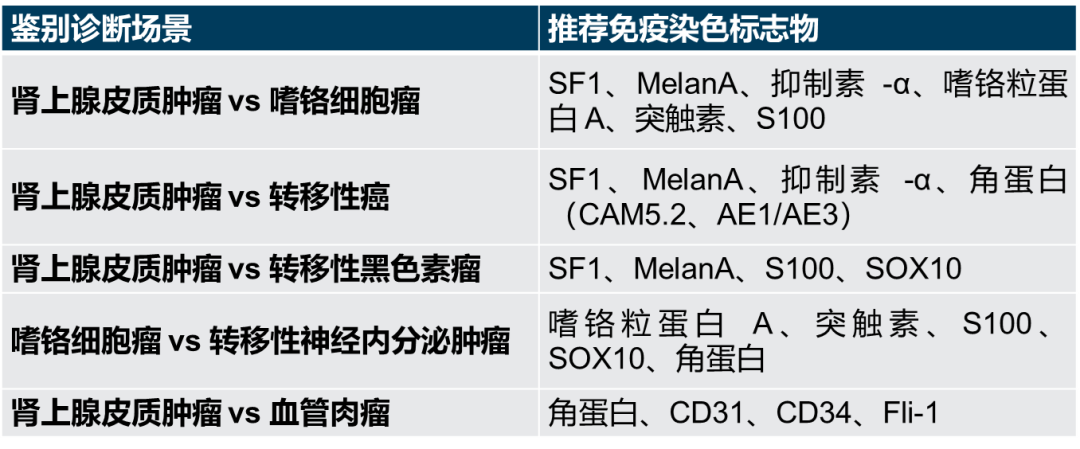
图 4 原发性肾上腺血管肉瘤
A. 血管肉瘤是累及内分泌器官的最常见肉瘤,形态可能极不典型,易与肾上腺皮质癌混淆;B. 角蛋白 AE1/AE3 免疫染色可突出显示上皮样肾上腺血管肉瘤细胞,内分泌器官的血管肉瘤本质上为上皮样,因此表达角蛋白;C. CD31 可突出显示肾上腺血管肉瘤细胞。
突触素(Synaptophysin):在肾上腺皮质肿瘤中呈阳性,而嗜铬粒蛋白 A(chromogranin-A)呈阴性。
角蛋白(Keratins):肾上腺皮质肿瘤中可能仅显示微弱染色;内分泌器官的上皮样血管肉瘤表达角蛋白。
黑色素 A / 黑色素瘤相关抗原 1(MelanA/Mart1):是肾上腺皮质组织和肿瘤的良好标志物;但在转移性黑色素瘤中也呈阳性,因此需要增加其他标志物进行鉴别。
抑制素 -α(Inhibin-α):在缺氧通路改变相关的多种肿瘤中表达上调;在任何类固醇生成肿瘤中均呈阳性,通常仅在功能性肾上腺皮质肿瘤中表达;部分副神经节瘤和神经内分泌肿瘤中也可能呈阳性。
类固醇生成因子 1(Steroidogenic factor-1, SF1):在任何类固醇生成肿瘤中均呈阳性。
肾上腺皮质肿瘤突触素阳性、嗜铬粒蛋白 A 阴性,这一特征有助于将其与嗜铬细胞瘤和转移性神经内分泌肿瘤区分开。最具特异性的肾上腺皮质生物标志物是类固醇生成因子 1(SF1),但它在所有类固醇生成肿瘤中均呈阳性。黑色素 A / 黑色素瘤相关抗原 1(MelanA/Mart1)也有助于识别肾上腺皮质肿瘤,但需增加 S100 和 SOX10 等标志物以排除转移性黑色素瘤。与 SF1 类似,抑制素 -α(Inhibin-α)在所有类固醇生成肿瘤中均呈阳性,且通常仅在功能性肾上腺皮质肿瘤中表达。由于缺氧通路改变,抑制素 -α 在包括部分副神经节瘤和神经内分泌肿瘤在内的多种肿瘤中表达上调。肉瘤样肾上腺皮质癌极为罕见,需要结合一组免疫染色结果及临床和影像学资料进行综合判断。免疫组织化学标志物可能有助于区分肾上腺皮质肿瘤的良恶性,其中 Ki-67 最为常用,成人肾上腺皮质癌的 Ki-67 临界值通常设定为>5%。肾上腺皮质癌的基因改变也有助于将其与肾上腺皮质腺瘤区分开,肾上腺皮质癌的主要发病机制通路包括 IGF2 信号通路异常、Wnt/β- 连环蛋白通路激活及 p53 信号通路异常。IGF2 基因位于 11 号
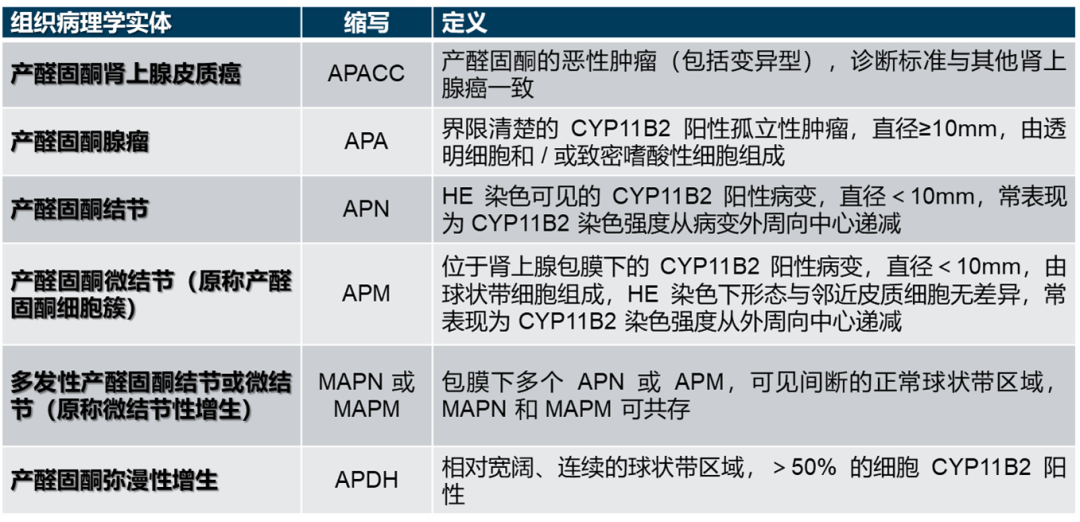
为了实现产醛固酮病灶术语的标准化,并希望找到可预测临床结局的指标,学者们开始在单侧
表 8 单侧原发性醛固酮增多症的 HISTALDO 分类
对肾上腺皮质结节的克隆性肿瘤本质及潜在种系易感性的深入理解,推动了肾上腺皮质结节病分类的进展(表9)。“增生” 这一术语仅用于描述由垂体或异位促肾上腺皮质激素(ACTH)刺激导致的继发性皮质增大(血清皮质醇水平升高),以及先天性肾上腺皮质增生(图 5)。散发性肾上腺皮质结节病通常表现为单个、<1cm、无功能、多为单侧的结节,可见于任何年龄段,其组织学表现与<1cm 的无功能性皮质腺瘤相似。原发性双侧肾上腺皮质微结节病与内源性库欣综合征相关,通常发生于儿童和年轻人(<30 岁),表现为多个皮质结节(通常<1cm),存在激活蛋白激酶 A(PKA)通路的种系变异。原发性双侧肾上腺皮质微结节病包括原发性色素性结节性肾上腺皮质病(PPNAD)和孤立性肾上腺皮质微结节病(i-MAD)。原发性色素性结节性肾上腺皮质病可发生于卡尼复合征(c-PPNAD)或不合并卡尼复合征(i-PPNAD),结节呈色素沉着状,由含脂褐素的大嗜酸性细胞组成,结节间皮质可能出现萎缩和髓样脂肪瘤样改变(图 6)。c-PPNAD 和i-PPNAD 均存在种系 PRKAR1A 或可能的PRKACA 变异。与原发性色素性结节性肾上腺皮质病不同,孤立性肾上腺皮质微结节病的结节无色素沉着,其存在种系PRKACA、PDE8B 和 PDE11A 变异。原发性双侧肾上腺皮质大结节病(PBMAD)通常与内源性库欣综合征相关,多见于成人,表现为多个双侧结节(>1cm)。原发性双侧肾上腺皮质大结节病可发生于多种综合征,包括多发性内分泌腺瘤病 1 型(MEN1)、遗传性平滑肌瘤病和肾细胞癌(FH)或家族性腺瘤性息肉病(APC),但即使在这些综合征中,原发性双侧肾上腺皮质大结节病也并不常见。正如卡瓦坎特(Cavalcante)等人在一篇优秀综述中所指出的,仅在过去 10 年中,非综合征型原发性双侧肾上腺皮质大结节病(常诊断于 45-60 岁成人)才被认定为一种遗传性疾病。20%-25% 的散发性原发性双侧肾上腺皮质大结节病患者存在致病性 ARMC5 变异,80% 的家族性病例存在种系 ARMC5 变异。原发性双侧肾上腺皮质大结节病可能表现为轻度皮质醇分泌或显性库欣综合征,但常以双侧肾上腺偶发瘤为首发表现。由 ARMC5 变异引起的原发性双侧肾上腺皮质大结节病,库欣综合征症状严重,高血压明显,且存在多个大结节。KDM1A 变异导致>90% 的食物依赖性库欣综合征相关原发性双侧肾上腺皮质大结节病,其皮质细胞表达异位胰高血糖素样肽受体。目前已发现至少 20 种 KDM1A 变异,双等位基因KDM1A 失活会导致组蛋白去甲基化酶活性降低或缺失。近期一项针对原发性双侧肾上腺皮质大结节病中 ARMC5 的研究发现,146 种致病性种系变异(36 种为新发现)分布于该基因的整个编码区。双等位基因 ARMC5 失活会导致细胞凋亡减少。维奥隆(Violon)等人(2023 年)根据大结节的结构和细胞类型(透明细胞、嗜酸性致密细胞和嗜酸细胞)比例,将原发性双侧肾上腺皮质大结节病的病理特征分为 4 种亚型,并将其与类固醇生成酶的表达及 ARMC5 和 KDM1A 的致病性变异相关联。尽管原发性双侧肾上腺皮质大结节病通常与库欣综合征相关,但也可能合并原发性醛固酮增多症。一项对 1018 篇文献的综述识别出 68 例合并原发性醛固酮增多症的原发性双侧肾上腺皮质大结节病病例,这些患者中男性占多数(75%),平均年龄 52 岁。与皮质醇增多相关的原发性双侧肾上腺皮质大结节病相比,合并原发性醛固酮增多症的原发性双侧肾上腺皮质大结节病患者高血压症状更为严重。在 6 项包含原发性醛固酮增多症病例的原发性双侧肾上腺皮质大结节病系列研究中,合并醛固酮增多症的比例为 2%-43%(平均 20%)。
表 9 肾上腺皮质结节病

图 5 ACTH依赖性肾上腺皮质增生和先天性肾上腺皮质增生
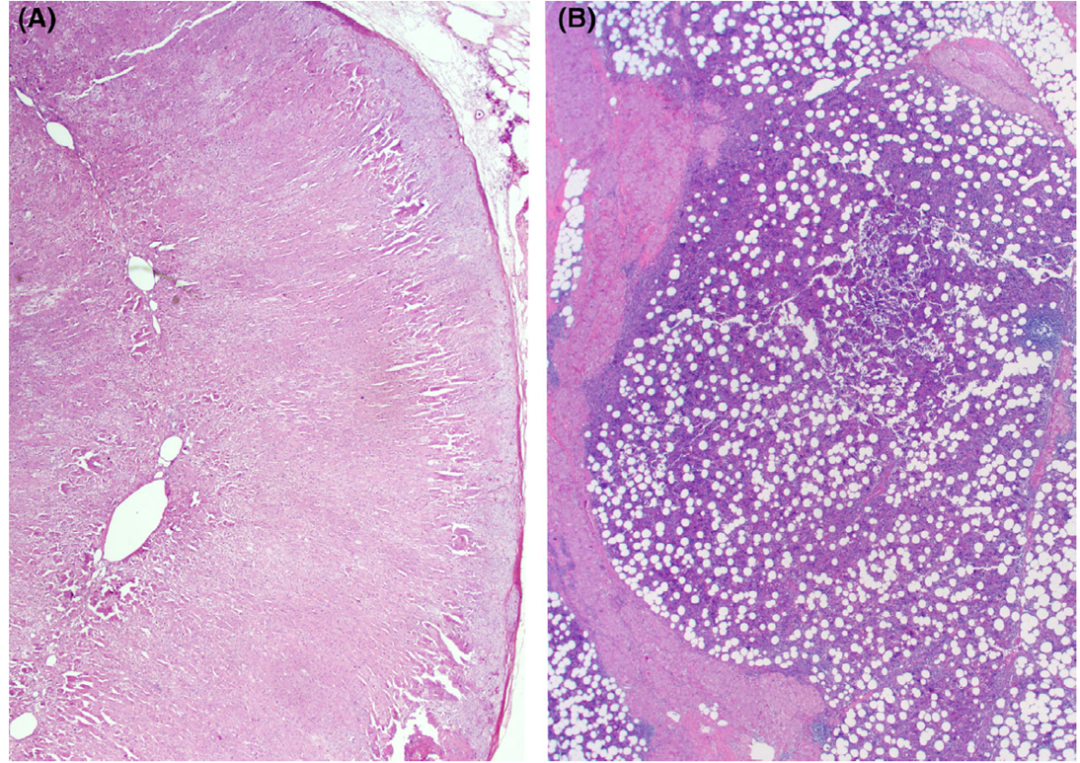
A. 尽管 “增生” 这一术语通常不再用于肾上腺皮质结节病,但仍用于垂体或异位 ACTH 依赖性肾上腺皮质增生;B. “增生” 这一术语也保留用于先天性肾上腺皮质增生。
图 6 卡尼复合征中的原发性色素性结节性肾上腺皮质病
 结节较小,由含脂褐素的大嗜酸性细胞组成。
结节较小,由含脂褐素的大嗜酸性细胞组成。
嗜铬细胞瘤 / 肾上腺内副神经节瘤是起源于肾上腺髓质嗜铬细胞的神经内分泌肿瘤。嗜铬细胞瘤(以及其他部位的副神经节瘤)均被视为恶性肿瘤。副神经节瘤可分为交感神经型和副交感神经型,肾上腺内副神经节瘤(嗜铬细胞瘤)属于交感神经型(图 7,图 8)。由于嗜铬细胞瘤常合成儿茶酚胺,患者可能出现儿茶酚胺过量相关的症状或体征,如高血压。嗜铬细胞瘤也可能在因其他原因进行影像学检查时偶然发现。尽管部分副神经节瘤可能无临床功能,但通常仍具有生化功能,因此生化检测具有一定价值。副神经节瘤可散发或与遗传性综合征相关,目前已发现至少 23 种基因的变异与副神经节瘤的发病机制相关。年轻患者和 / 或多灶性肿瘤的副神经节瘤常与综合征相关,高达 80% 的儿童副神经节瘤与种系易感性基因改变相关,约 40% 的成人副神经节瘤存在种系基因改变。目前已识别出至少 17 种遗传性易感性基因。绝大多数变异集中在缺氧相关脱氢酶基因(VHL、EGLN2 [PHD1]、EGLN1 [PHD2]、EPAS1 [HIF2A]、FH)、激酶信号基因(RET、TMEM127、HRAS 和 NF1)或激酶信号基因通路中。副神经节瘤可发生于多种综合征,包括由编码线粒体复合体II 亚基的肿瘤抑制基因 SDHA、SDHB、SDHC、SDHAF2 和 SDHD 改变引起的副神经节瘤综合征(PGL),这些基因改变会导致慢性缺氧和细胞增殖。SDHB 免疫染色可识别锚定亚基和催化亚基的突变,提示潜在的 SDH 改变。在解读细胞质透亮的肿瘤染色结果时需谨慎,且必须存在血管染色(阳性内对照)。还可对副神经节瘤进行其他免疫染色检测,包括延胡索酸水合酶缺失(2 - 琥珀酰半胱氨酸阳性),提示 FH 相关肿瘤。冯・希佩尔 - 林道病(Von Hippel-Lindau disease)相关肿瘤及部分 SDH 相关肿瘤可能显示碳酸酐酶 9 的膜染色。无论这些染色结果如何,均需进行基因检测。组织学上,嗜铬细胞瘤的表现具有多样性,最典型的特征是细胞呈器官样 “ Zellballen”(细胞巢)排列,细胞质呈嗜双色性至嗜碱性,细胞核圆形。细胞核可能出现多形性,可见核假包涵体和 PAS 阳性透明小球。有丝分裂通常不明显。许多嗜铬细胞瘤中可见纤细的梭形支持细胞(尤其在免疫染色辅助下),但并非所有病例均存在。嗜铬细胞瘤存在一定的基因型 - 表型相关性,但这些相关性并非基因型的可靠指标。冯・希佩尔- 林道病相关嗜铬细胞瘤常表现为透明细胞改变、厚血管包膜,且无细胞质透明小球。SDH 相关肿瘤的常见特征是细胞呈紧密巢状排列,细胞质嗜酸性或含空泡,细胞质透亮。诊断嗜铬细胞瘤时,评估周围髓质组织具有一定帮助。由于明确的髓质结节具有克隆性,目前它们被视为微小嗜铬细胞瘤(而非肾上腺髓质增生)。由于个体间存在差异,评估肾上腺髓质组织可能具有难度,但正常情况下髓质组织位于腺体的头部和体部。在弥漫性增生中,髓质组织显著延伸至肾上腺的尾部或翼部。重要的是,切勿将多灶性原发性副神经节瘤(肾上腺内或肾上腺外)误认为转移灶。转移灶的定义是肿瘤发生于正常情况下无副神经节的部位(如淋巴结或骨骼)。肝脏或肺部受累并非总是转移的标志,因为原发性副神经节瘤也可能发生于这些部位(尽管极为罕见)。嗜铬细胞瘤表达经典神经内分泌标志物嗜铬粒蛋白 A 和突触素。嗜铬细胞瘤中常见的支持细胞表达 S100 和 SOX10。必须将嗜铬细胞瘤与肾上腺皮质肿瘤和肾上腺转移瘤区分开。嗜铬细胞瘤不表达MelanA 和 SF1,这一特征有助于将其与肾上腺皮质肿瘤区分开。肾上腺皮质肿瘤也表达突触素,因此在评估肾上腺肿瘤时,免疫染色组合中应包含嗜铬粒蛋白 A 和其他标志物。类固醇生成标志物抑制素 -α 通常在功能性肾上腺皮质肿瘤中表达,且在包括嗜铬细胞瘤在内的多种肿瘤中可能上调表达。角蛋白免疫染色的重要性无论如何强调都不为过。嗜铬细胞瘤和肾上腺外副神经节瘤均不表达角蛋白。既往称为神经节细胞性副神经节瘤的三相肿瘤(由神经内分泌上皮细胞、施万细胞样梭形细胞和神经节细胞组成,发生于十二指肠第二部,表达角蛋白),目前不再被视为副神经节瘤,已重新分类为复合性神经节细胞瘤 / 神经瘤和神经内分泌肿瘤(CoGNET)。同样,历史上称为马尾副神经节瘤的肿瘤已重新分类为马尾神经内分泌肿瘤。角蛋白染色在肝脏神经内分泌肿瘤的诊断中也极为重要。原发性肝脏副神经节瘤确实存在但非常罕见,而转移性神经内分泌肿瘤常累及肝脏。因此,在诊断肝脏副神经节瘤之前,应进行角蛋白染色。尽管已提出多种评分系统(GAPP、PASS、COPPS)用于预测副神经节瘤的生物学行为,但目前尚无任何一种系统被广泛应用或得到 WHO 认可。由于所有嗜铬细胞瘤均存在转移风险,因此均被视为具有恶性潜能。这些评分系统可能具有不同的预测价值,但临床信息、肿瘤完全切除情况和分子检测结果均需纳入考量。例如,SDHB 变异相关肿瘤的转移风险较高。与所有神经内分泌肿瘤一样,应进行正式的有丝分裂计数和 Ki-67 免疫染色。
图 7 嗜铬细胞瘤
A. 嗜铬细胞瘤是指肾上腺内副神经节瘤,照片顶部为皮质组织,下方为嗜铬细胞瘤;B. 嗜铬细胞瘤具有特征性的 “Zellballen”(细胞巢)生长模式。
图 8 转移性嗜铬细胞瘤 / 副神经节瘤
A. 多灶性嗜铬细胞瘤 / 副神经节瘤不应误认为转移性病变,该病例为骨转移,骨骼是正常情况下无副神经节的部位,因此骨骼中的肿瘤视为转移灶;B. 与骨骼类似,副神经节瘤累及淋巴结也视为转移灶。
韦斯系统仍是区分成人肾上腺皮质肿瘤良恶性的标准,但近期推出的多种系统显示出越来越高的应用价值。用于预测转移的赫尔辛基模型和网状纤维算法在复杂病例中可能特别有用。黏液样肾上腺皮质肿瘤无法通过韦斯系统得到良好分类,而网状纤维算法和可能的赫尔辛基模型在此类病例中可能提供帮助。嗜酸细胞性肾上腺皮质肿瘤采用林 - 韦斯 - 比切格利亚系统进行分类,但网状纤维算法和赫尔辛基模型在这类肿瘤的评估中也具有辅助作用。儿童皮质肿瘤的恶性诊断具有挑战性,经典上采用威内克系统,近期文献提出了 “改良版威内克” 系统。儿科网状纤维算法和赫尔辛基系统在儿童肿瘤中的应用价值已被证实与威内克系统相当。增殖指数是肾上腺皮质肿瘤评估的核心指标,通常成人恶性肾上腺皮质肿瘤的 Ki-67>5%。尽管 CYP11B2免疫染色和提出的分类标准提高了产醛固酮病灶术语的统一性,并显示出一定的生化差异,但要识别出具有统计学意义的临床结局差异仍具有较大挑战。由于原发性肾上腺皮质结节病的克隆性肿瘤本质及潜在种系易感性,“增生” 这一术语已被 “疾病” 所取代。由于嗜铬细胞瘤 / 副神经节瘤具有终身转移风险,因此均被视为具有恶性潜能。免疫染色(尤其是一组免疫染色组合)可能对所有内分泌和神经内分泌肿瘤的评估具有帮助。免疫染色还可能提示副神经节瘤存在潜在基因改变,但最终仍需进行基因检测。
本视频/资讯/文章的内容不能以任何方式取代专业的医疗指导,也不应被视为诊疗建议。医脉通是专业的在线医生平台,“感知世界医学脉搏,助力中国临床决策”是平台的使命。医脉通旗下拥有「临床指南」「用药参考」「医学文献王」「医知源」「e研通」「e脉播」等系列产品,全面满足医学工作者临床决策、获取新知及提升科研效率等方面的需求。

(本网站所有内容,凡注明来源为“医脉通”,版权均归医脉通所有,未经授权,任何媒体、网站或个人不得转载,否则将追究法律责任,授权转载时须注明“来源:医脉通”。本网注明来源为其他媒体的内容为转载,转载仅作观点分享,版权归原作者所有,如有侵犯版权,请及时联系我们。)