作者:药师林
两份病历均诊断为“
首先需要理解两个概念:糖尿病相关的足溃疡和糖尿病相关的足感染。
糖尿病相关的足溃疡(diabetes-related foot ulcer,DFU)是指糖尿病患者足部出现皮肤破损,包括脚趾、足跟、足背和足底任何部位的皮肤破溃[1],DFU是糖尿病足最常见的并发症[2]。而糖尿病相关的足感染(diabetes-related food infection,DFI)在足部溃疡的基础上,由微生物大量增殖并出现组织炎症反应,从而引发宿主免疫反应和组织破坏的过程[3,4]。《糖尿病足感染诊断治疗指南》2023版[5]提示,DFI创面仅占糖尿足创面的50%,换句话说,糖尿病足创面不一定就是DFI创面,DFI必须以临床症状和体征为基础进行诊断,不能仅限于创面本身[6]。
DFI诊断内容包括:①创面是否出现红、肿、热、痛等炎症反应;②是否有脓性分泌物;③患者是否出现全身感染的症状和体征(
病例1
患者女,62岁。以“左足跟、5趾疼痛、破溃1月余,第5趾变黑4天”为主诉入院。
半月余前无明显诱因出现左足疼痛,夜间疼痛加重,活动时疼痛可稍减轻,无畏冷发热,无口干口苦,无胸闷
有“
T 36.3℃,P104次/分,R 19次/分,BP 146/93mmHg。左足无明显畸形,左足第5趾趾端变黑坏死,左足足跟及左足足趾见皮肤破溃,无明显异常分泌物,周围无红肿等。左足背肤温可,足趾肤温稍减,足背动脉及胫后动
医生开具
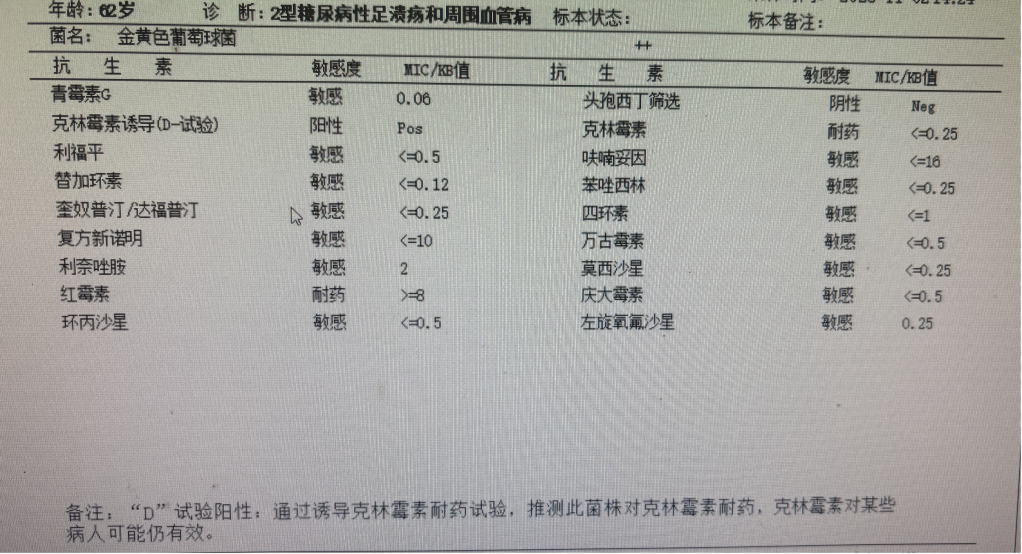
参照DFI诊断内容,该患者查体左足跟和左足趾破溃,创面未有分泌物,也无红肿热痛。也未出现发热、寒战、呼吸频率加快等症状。感染指标未见异常升高。而药敏结果提示为敏感金黄色葡萄球菌。结合患者临床症状和感染指标,药师考虑患者未出现DFI感染,仅进展成DFU,分泌物培养出金黄色葡萄球菌考虑为定植菌[5]。药师认为不需要进行抗感染治疗,仅需要定期清创护理对症治疗即可,故判定为无预防用药指征。
病例2
患者男,62岁。以“右足红肿疼痛、溃烂流脓1个月”为主诉入院。
入院1个月前患者无明显诱因出现右足远端外侧水疱,水疱破溃后局部溃疡渗液,无明显疼痛,无外伤磕碰病史,无
家属诉糖尿病史多年,现予胰岛素注射控制血糖,但不规范,未曾监测血糖,血糖控制情况不详。去年曾因右足底远端溃疡多次就医,经长期换药后渐愈合,左足第5趾因溃疡缺如。
T 36.9℃,P110次/分,R 19次/分,BP 123/65mmHg。右小腿远端及足踝部软组织红肿,肤温略高,压痛明显,第5趾及跖趾关节处见溃烂,疮面呈直径约4cm类圆形,第5趾骨外露,内见炎性筋膜,腐烂组织,淡红色肉芽,脓性分泌物明显,异味明显。足底中段见溃疡疮面,大小约3cm*2cm,内见坏死筋膜及炎性腐烂组织,流脓,异味明显。足外侧及足底皮肤红肿明显,足踝部活动可。
感染指标:WBC 12.1*109/L、NEU% 88%、CRP 180.2mg/L、PCT 1.3ng/ml、ESR 78mm/h右足CT:符合右足糖尿病足软组织感染并第5跖骨及近节趾骨慢性
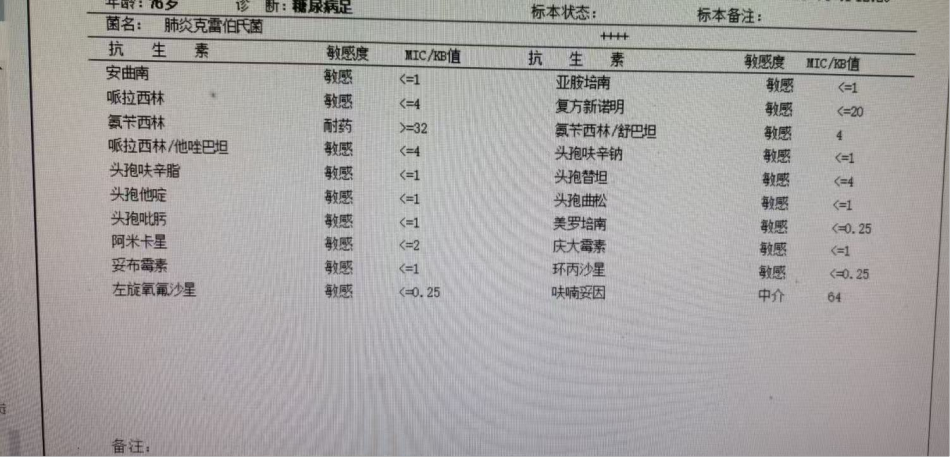
一般分泌物药敏结果:肺炎克雷伯菌(++++)
医生开具:注射用
患者多年糖尿病史,血糖控制不佳。多次外院就诊后右足底仍反复破溃流脓,此次入院查体足底破溃流脓蔓延至脚踝,创面出现红肿热痛等炎症反应,并伴有臭味。感染指标(CRP、PCT、ESR)均出现不同程度升高,右足CT提示皮肤软组织感染及慢性骨髓炎。患者存在多种易患足感染的诱因:创面大、疗程长,多次复发、血糖控制不佳[4]。因此,该患者明确为DFI,需要进行抗感染治疗。
参照《中国糖尿病足诊治临床路径2023版》[7]和《糖尿病足溃疡创面治疗专家共识2024》[6],对于浅表组织感染或未用过抗菌药物治疗的患者,首先考虑为葡萄球菌和链球菌为主的革兰阳性球菌,而溃疡较深,治疗时间长,反复发作需以革兰阴性菌为主,并且伴有脓肿恶臭时,还需覆盖厌氧菌。根据患者实际情况以及药敏结果,治疗方案应以覆盖革兰阴性菌和厌氧菌为主。医生开具头孢哌酮舒巴坦钠联合甲硝唑,医嘱用法用量合理,判定合格。
综上所述,判定DFI还是DFU需结合患者的实际情况和辅助检查综合判断,过渡使用抗菌药物增加耐药菌的产生。
参考文献
本视频/资讯/文章的内容不能以任何方式取代专业的医疗指导,也不应被视为诊疗建议。医脉通是专业的在线医生平台,“感知世界医学脉搏,助力中国临床决策”是平台的使命。医脉通旗下拥有「临床指南」「用药参考」「医学文献王」「医知源」「e研通」「e脉播」等系列产品,全面满足医学工作者临床决策、获取新知及提升科研效率等方面的需求。
