免疫效应细胞相关血液毒性(ICAHT)是嵌合抗原受体T细胞(CAR-T)疗法的一种不良反应。尽管已有仅基于中性粒细胞计数的分级系统(以下简称N-ICAHT),但血小板减少的发生率及其预后影响仍未明确。
研究旨在阐明CAR-T治疗后血小板减少的动力学特征,评估其与中性粒细胞减少的重叠程度,并探讨血小板减少对
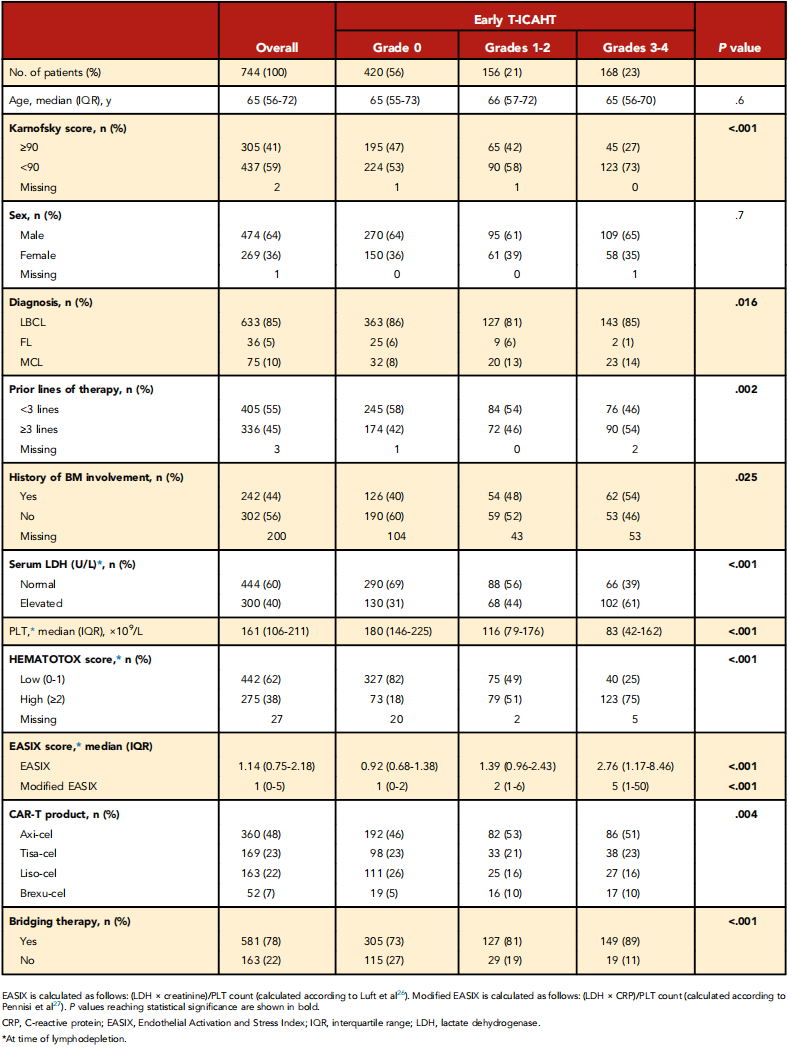
本项多中心观察性回顾性研究纳入了2016年4月至2024年11月期间,在纪念斯隆凯特琳癌症中心(美国纽约州纽约市)、兰巴姆医疗中心(以色列海法市)、舍巴医疗中心(以色列拉马特甘市)以及路德维希-马克西米利安大学医院(德国慕尼黑市)接受治疗的患者。T-ICAHT分级系统最初在744例成年患者(年龄≥18岁)队列中开发,这些患者均确诊为成熟B细胞恶性肿瘤,包括大B细胞淋巴瘤(LBCL)、
该分级系统在3个独立队列中进一步验证,包括:(1)接受idecabtagene vicleucel(ide-cel)、西达基奥仑赛或orvacabtagene autoleucel(JCARH125)治疗的复发/难治性(R/R)
早期T-ICAHT仿照N-ICAHT建立,根据输注后前30天内血小板减少的累积严重程度和持续时间,采用4级分级标准(表1)。晚期T-ICAHT根据血小板减少的严重程度及距CAR-T输注的时间(31-100天)进行定义。
表1
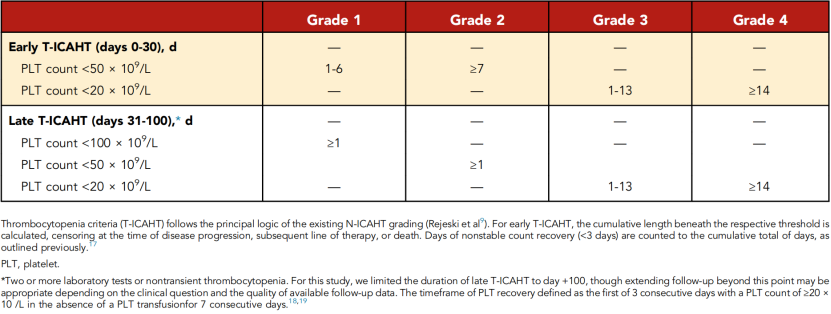
表2
CAR-T治疗后
总体上,324例患者(43%)出现早期T-ICAHT(0-30天),分级分布如下:1级10%、2级11%、3级11%、4级12%(图1)。在550例可评估患者中,229例(42%)出现晚期T-ICAHT(31-100天),其中1级18%、2级11%、3级5.6%、4级7.5%(图1)。
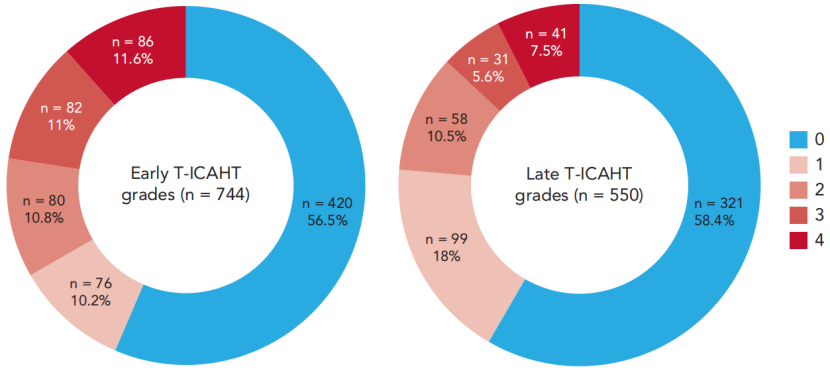
图1
T-ICAHT与N-ICAHT的早晚期分级总体呈相关性,但也存在显著不一致(图2)。在无早期T-ICAHT的患者中,55%是早期N-ICAHT 1-2级,18%是3-4级。相反,在早期T-ICAHT 3-4级的患者中,高达55%是早期N-ICAHT 3-4级,40%是1-2级。对于晚期T-ICAHT,无晚期T-ICAHT的患者中,30%是晚期N-ICAHT 1-2级,3%是3-4级。同时,在晚期T-ICAHT 3-4级的患者中,67%是晚期N-ICAHT 3-4级,26%是1-2级。
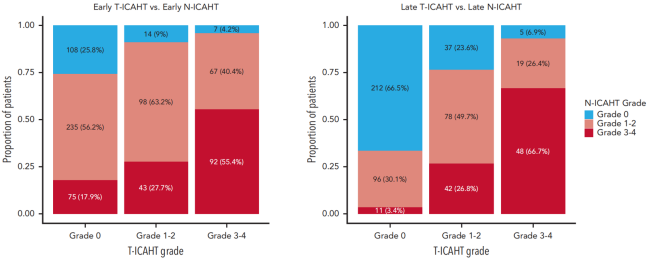
图2
重度早期和晚期血小板减少症的危险因素
多变量分析显示(图3),早期重度(≥3级)T-ICAHT与较低的Karnofsky评分(调整后比值比[aOR]为2.0;95%置信区间[CI]:1.2-3.4)、高HEMATOTOX评分(aOR为6.6;95% CI:4.2-10.4)以及桥接治疗的实施(aOR为2.1;95% CI:1.2-4.0)显著相关。
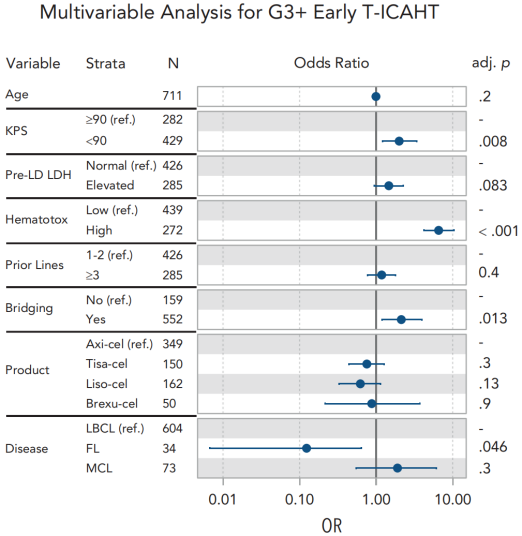
图3
T-ICAHT分级对出血及输血需求的影响
在462例可评估患者(纪念斯隆凯特琳癌症中心队列)中,T-ICAHT分级越高的患者,出血发生率越高,包括所有级别出血(P=0.011)和严重出血事件(P=0.024)。
随着T-ICAHT分级升高,血小板和浓缩红细胞(RBC)的输注需求逐步增加(图4)。
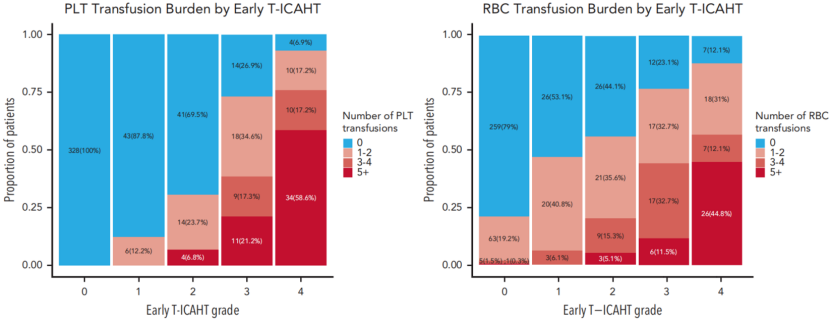
图4
T-ICAHT分级对生存期的影响
以CAR-T治疗后第30天为界标分析,早期T-ICAHT分级与生存结局呈负相关:2年总生存(OS)率估计值分别为0级67%、1-2级48%、≥3级35%(对数秩检验P<0.001;图5);2年无进展生存(PFS)率估计值分别为0级51%、1-2级41%、≥3级31%(P<0.001;图5)。纳入患者、疾病及治疗相关关键特征的多变量Cox回归分析证实早期T-ICAHT 1-2级(调整后风险比[aHR]为1.4;95% CI:1.1-1.9)和3-4级(aHR为2.0;95% CI:1.5-2.7)对OS率具有独立预后价值。
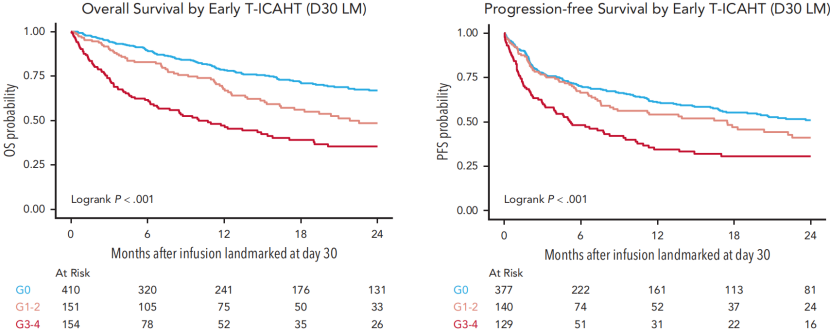
图5
以输注后第100天为界标分析,晚期T-ICAHT分级同样与生存结局呈负相关:2年OS率估计值分别为0级72%、1-2级51%、≥3级48%(P<0.001);2年PFS率估计值分别为0级63%、1-2级51%、≥3级46%(P=0.003)。多变量Cox回归分析证实,晚期T-ICAHT 1-2级(aHR为1.8;95% CI:1.2-2.5)和3-4级(aHR为1.7;95% CI:1.1-2.8)对OS率具有独立预后价值。此外,晚期T-ICAHT 1-2级(aHR为1.5;95% CI:1.01-2.1)和3-4级(aHR为1.9;95% CI:1.1-3.2)均与PFS率独立相关。
早期T-ICAHT在外部队列中的验证
在3个外部队列(含599例儿童和成人患者,涵盖NHL、MM和B-ALL)中验证了T-ICAHT的临床应用和预后价值,证实其具有广泛适用性。
新型T-ICAHT分级系统整合了血小板减少的严重程度和持续时间,为捕捉并描述不同血液系统恶性肿瘤患者接受CAR-T治疗后出现的血小板特异性血液学毒性模式提供了可靠框架。此外,该系统能有效对生存结局进行分层。这些研究结果支持将T-ICAHT纳入更广泛的ICAHT分级系统,以更全面地描述CAR-T治疗后早期和晚期的血细胞减少情况。
参考文献:Rejeski K, Sanz J, Fei T, et al. T-ICAHT: grading and prognostic impact of thrombocytopenia after CAR T-cell therapy. Blood. 2025 Aug 14;146(7):834-846. doi: 10.1182/blood.2025028833.

戳“阅读原文”,查看更多内容