医脉通整理报道,未经授权请勿转载。
长QT综合征(LQTS)可导致症状性室性心律失常并增加心脏性猝死的风险,是一种危及生命的特征性心律失常。近日,在第31届长城心脏病学会议(GW-ICC 2020)虚拟会议上,来自中国人民解放军北部战区总医院的王祖禄教授针对基层医生,介绍了
一、什么是LQTS?
LQTS指心电图上QT间期延长、T波和/或U波形态异常,临床多表现为
1.LQTS的分类
根据有无继发因素分为先天性LQTS和获得性LQTS;
根据临床症状有无家族倾向分为家族遗传性LQTS和散发性LQTS;
根据突变基因分类分为13+2;

根据尖端扭转型室速(TdP)发作的诱因分为长间歇依赖性LQTS、
2.LQTS三种基因型与心电图表现
三种基因型有一定的重叠:
∎ LQT 1和LQT 2之间重叠较小:各约3%重叠;
∎ LQT 3和LQT 1之间重叠较大:33%的LQT 3有LQT 1的ST-T波形。
有的患者可能携带不止一种基因异常,这种重叠患者风险更高。
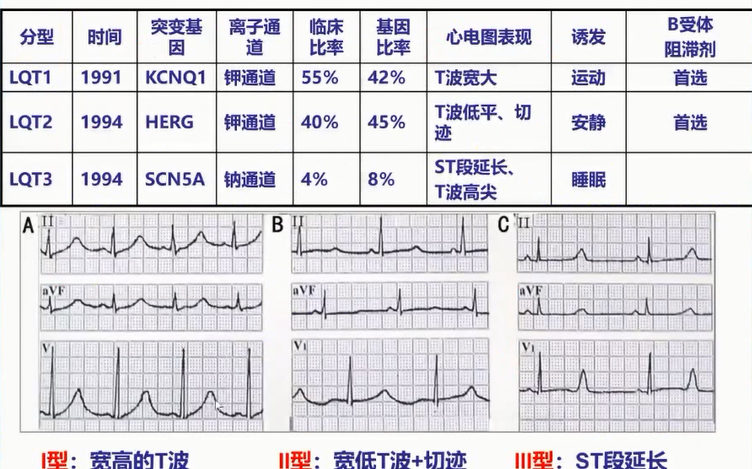
通常LQT1较为常见,心电图表现为T波宽大;LQT2的T波宽但振幅低有时有切迹;LQT3间期延长且T波基底部很窄,这里通常是晚钠电流在起作用。然而临床上分型远不止这三种,各型表现也互不相同。
二、如何进行LQT诊断?
1. 诊断方法
∎ 静息心电图+临床症状:约1/3的病例是“隐匿”的;
∎ 基因检测:耗时、昂贵。
QT间期具有随心率变化而变化的特征,有文献报道运动试验可检出隐匿性LQTS。下图为苯肾上腺素(

2.2015国际LQTS心电图诊断指南推荐
表1 Schwartz评分表

∎ 12导联心电图证实患者QTc≥480ms,或LQTS风险评分(Schwartz 1995)≥3分;
∎ 无论QTc多长只要发现明确的LQTS相关致病基因突变;
∎ 排除继发因素,多次12导联心电图均提示QTc≥460ms,并伴有无法解释的晕厥。
以上满足一项就要考虑LQTS。
3.如何正确分析一份心电图?——QT间期容易被
看图顺序:(1)计算心率;(2)看P波,定心律;(3)看QRs波;(4)看ST-T;(5)测量2个间期(P-R,Q-T)。
专家指出,基层医生经常只关注心率和ST-T,P波形态、QRs波形态等尤其是P-R、Q-T间期是最常被遗忘的,这里要引起重视。
4.是否所有LQTS患者QT间期都延长?
∎ 约70%患者的QT间期或QTc间期明显延长;
∎ 约30%患者的QTc为临界值(0.45s-0.46s);
∎ 基因携带者中12%QTc正常(<0.44s)。
三、LQTS的危险分层
∎ QTc≥500ms:猝死的风险显著增加,Schwartz等研究显示随着QTc逐渐延长,长QT综合征患者的生存率显著下降。
∎ 晕厥:5-15岁患者中最常见,首次事件常发生于12岁;到40岁时发生率可高达90%;晕厥是预测猝死最强的因素,超过QT间期延长的程度和基因型。
∎ 长QT综合征不同亚型风险不同:
KCNQ1突变携带者97%的心脏事件发生在体力增加或精神应激时;
HERG和SCN5A突变携带者约50%的心脏事件发生在休息时;
KCNQ1羧基末端的突变大多数与轻度的临床表型相关;
LQT3风险最高,但置入ICD后放电最少(Mayo研究)。
∎ 性别差异:男女风险不同,在成年LQT2女性猝死的风险显著高于男性,而12岁以下LQT 3男性风险更高;
∎ 多基因突变风险增高,新近研究显示具有多基因突变的患者,ICD放点治疗室速/室颤的几率显著升高;
∎ 上述危险因素并存时,心脏性猝死的风险更高。
四、LQTS的治疗策略
1.LQTS的治疗示意图

2.原发性LQTS的治疗
(1)有复杂室性心律失常或早发猝死家族史的无症状患者,应服用最大耐受剂量的β受体阻滞剂;
(2)伴显著心动过缓或窦性停搏的LQTS患者,可考虑植入心脏起搏器(双腔、心房或心室);
(3)反复发生TdP和室颤的LQTS患者,可联合应用β受体阻滞剂、ICD和左颈胸交感神经节切除术治疗。
3.继发性LQTS的治疗
目前继发性LQTS在临床上比原发性LQTS常见得多,部分患者会在抗肿瘤、抗感染等治疗期间突发QT间期延长,此时一定要排除继发性LQTS。
4.常见发病危险因素及促发TdP条件
∎ 药物如抗心律失常药物、抗精神病药物、抗抑郁药物、抗感染药物等超过200多种都有可能与LQTS有关;【详细见2020 AHA科学声明:药物性心律失常(链接:http://guide.medlive.cn/guideline/21579)】

∎ 性别、年龄:女性,年龄大于65岁;
∎ 心脏病:心肌缺血、心肌梗死、
∎ 心室周期延长:窦性心动过缓、完全或高度
∎ 其他临床疾病伴QT间期延长:常见有中枢神经系统疾病如脑卒中、蛛网膜下出血,代谢性疾病如高血糖、糖尿病、甲状腺功能低下,感染性疾病和肿瘤,
∎ 电解质紊乱/代谢性:低钾、低镁、低钙;饥饿/减肥。
总结:
∎ 获得性LQTS和TdP是可以预防和治疗的
∎ 增加TdP易感性的因素:高龄、女性、心脏疾病、电解质紊乱(特别是低钾、低镁)、肝肾功能障碍、亚临床遗传性LQTS、联合应用延长QT间期的药物;
∎ 了解所应用药物对心脏的安全性:延长QT间期并不一定发生TdP,也不意味着临床禁用,应进行风险-效益评估;
∎ 对有潜在危险的患者应在用药前后监测QT间期;
∎ 严格观察TdP的预警心电图:QTc较基础延长60ms以上,QTc>500ms(
专题报道>>>第31届长城心脏病学会议(GW-ICC 2020)