近日,发表于Thyroid 杂志的一项针对70,276 名中国成年人的回顾性队列研究证实:
该研究为中国甲减患者的管理策略提供了重要循证依据,对临床实践具有重要指导意义。
甲减在中国成人中较为普遍。2017年一项全国调查数据显示,我国临床甲减患病率为1.02%,亚临床甲减患病率为12.93%。值得注意的是,亚临床甲减在老年人中更为常见,60岁以上人群患病率超16.0%。既往甲减与全因死亡和心血管死亡风险的相关性研究结果并不一致。年龄可能是重要影响因素之一,有研究认为亚临床甲减仅增加 65 岁以下人群死亡风险,而对老年人无显著影响,但不同研究采用的年龄阈值不一致。同时,甲减与糖尿病常合并存在,两者相互影响代谢调控,但糖尿病是否影响甲减与死亡风险的关联尚未明确。
本研究是一项回顾性队列研究,纳入2017年1月1日至2022年12月31日在中国北方一家大型医疗中心接受
研究的70,276名参与者平均年龄 42.1 岁,男性占 52.7%。其中 95.3%
随访期间,共发生359例死亡(死亡率0.5%),其中 115 人死于心血管疾病(死亡率 0.2%)。与甲状腺功能正常组相比,临床甲减组累积全因死亡风险和心血管疾病死亡风险均显著更高(图1)。调整年龄、性别及代谢因素后,与甲状腺功能正常组相比,临床甲减组全因死亡风险(HR,2.01; CI,1.17-3.45)和心血管死亡风险 (HR,2.70; CI,1.18-6.19)显著增加。而亚临床甲减组与全因死亡(HR,0.94; CI,0.57-1.56)和心血管疾病死亡(HR,0.93;CI,0.38-2.30)风险之间均无统计学显著关联。
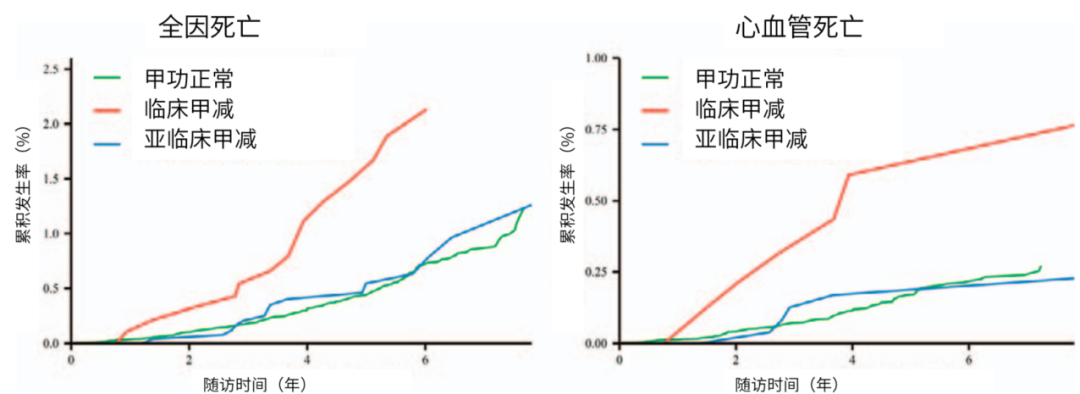
图1.各组累积全因死亡风险和心血管疾病死亡率
在仅纳入完整病例数据的敏感性分析中,结果与主要研究发现一致。排除随访前2年内发生的心血管疾病死亡后,临床甲减仍与全因死亡和心血管疾病死亡风险显著相关。
年龄亚组分析显示,临床甲减在各年龄组中均与全因死亡风险增加相关,尽管在50-69 岁及≥70 岁人群中未达到统计学显著性。亚临床甲减与50岁以下成人的全因死亡风险显著增加相关(HR,3.28;CI,1.31-8.23);且即使TSH水平在 4.9-10 mIU/L(未达当前临床治疗推荐阈值),该关联仍显著(HR,3.36;CI,1.34-8.43)。而在 50-69 岁和≥70 岁人群中,亚临床甲减与全因死亡风险无关联。
糖尿病亚组分析显示,临床甲减与全因死亡风险的关联在糖尿病患者中(HR,5.45;CI,2.46-12.07)显著强于非糖尿病患者(HR,1.19;CI,0.56-2.54)(交互作用P=0.045)。亚临床甲减与全因死亡风险的关联在糖尿病患者和非糖尿病患者中均无显著差异(交互作用 P=0.952)。
本研究是迄今在中国人群中系统评估甲减与死亡风险相关性的最新、最全面的队列研究,并揭示了年龄和糖尿病状态对甲减预后的重要影响。研究发现,临床甲减与死亡风险增加相关,且这一风险在糖尿病患者中更加显著。甲减与糖尿病作为两种密切相关的内分泌疾病,既往研究一致表明糖尿病患者中甲减患病率更高,反之亦然。现有证据表明,未治疗的甲减可能影响糖尿病患者的血糖控制,而适当治疗可改善临床结局。美国甲状腺协会和美国糖尿病协会等内分泌学会已建议对糖尿病患者常规筛查甲功异常。鉴于中国甲减和糖尿病患病率持续上升,该研究进一步强调这两种共存疾病综合管理的重要性。未来需进一步研究阐明甲减与糖尿病的相互关系及其潜在机制。
本研究通过50岁年龄分界观察到亚临床甲减与死亡关联的年龄差异,提示需建立更精细的人群和检测平台特异性参考范围。此外,研究发现在 50 岁以下成人中,TSH < 10 mIU/L的亚临床甲减也与死亡风险增加显著相关,提示即使 TSH 轻度升高在年轻人群中也具有预后意义,值得临床重视。未来仍需开展更大规模的研究,在更精细的年龄分层和 TSH 分类中评估健康结局,以期为制定更精准的个体化治疗策略提供指导。
目前,
参考文献
1.Ran X, Wang N, Zhao T, Fan Z, Chen G, Ma X. Hypothyroidism and Risks of All-Cause and Cardiovascular Mortality: A Retrospective Cohort Study of 70,276 Chinese Adults. Thyroid. 2025 Nov 7. doi: 10.1177/10507256251393523.
本视频/资讯/文章的内容不能以任何方式取代专业的医疗指导,也不应被视为诊疗建议。医脉通是专业的在线医生平台,“感知世界医学
(本网站所有内容,凡注明来源为“医脉通”,版权均归医脉通所有,未经授权,任何媒体、网站或个人不得转载,否则将追究法律责任,授权转载时须注明“来源:医脉通”。本网注明来源为其他媒体的内容为转载,转载仅作观点分享,版权归原作者所有,如有侵犯版权,请及时联系我们。)