作者:
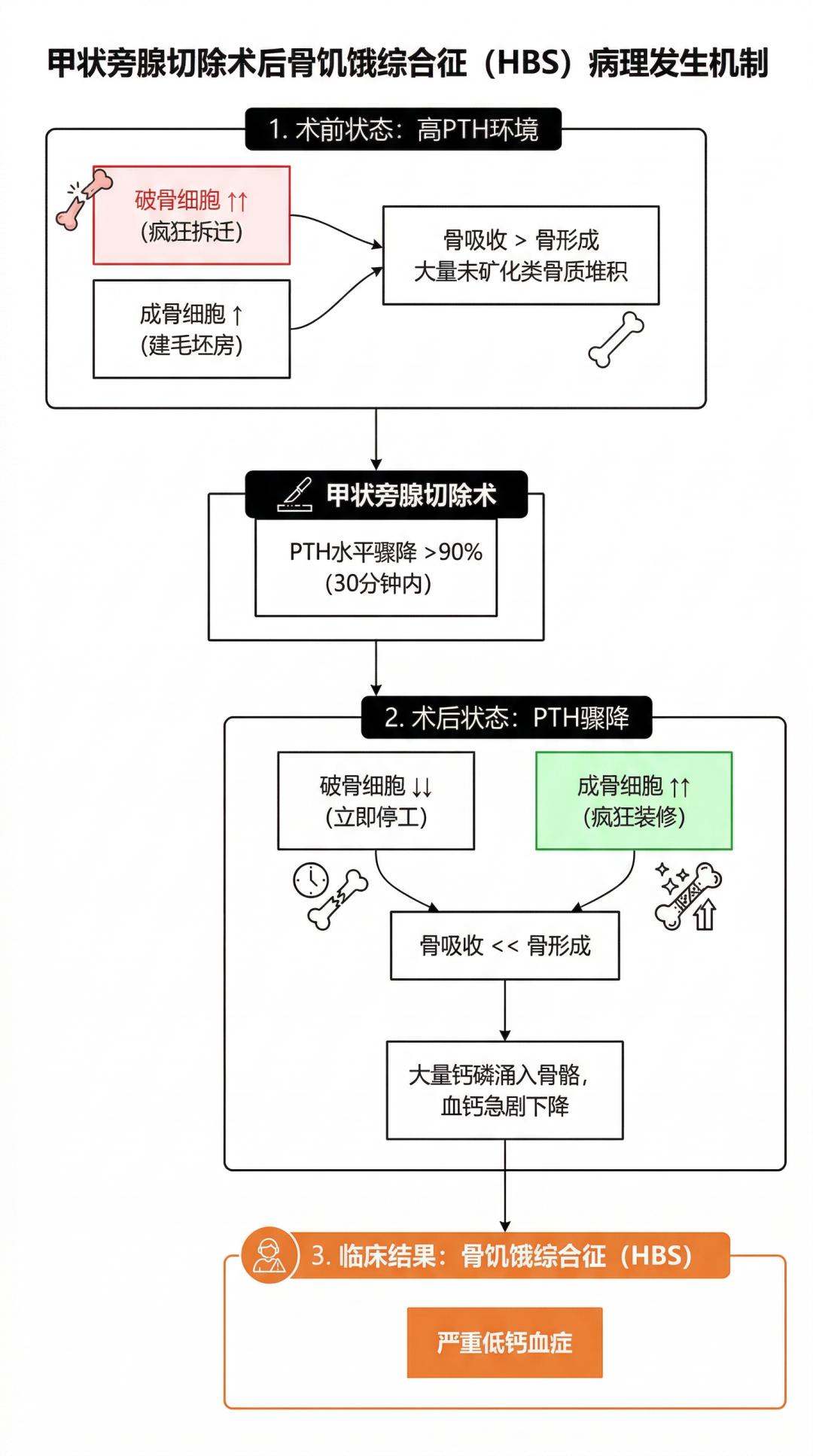
在之前的文章中,我介绍过再喂养综合征可能导致低钙低钾低镁低磷血症1例以低磷血症为表现的再喂养综合征:当“久旱”的身体遭遇“甘霖”的危机低磷、低钾、低镁血症——再喂养综合征,今天再介绍另外一种可能导致类似电解质紊乱的疾病——术后骨饥饿综合征(HBS)。

病例介绍
患者,男,59岁。
4年前发现血肌酐升高,逐步进展至CKD5期,查甲状旁腺激素(PTH)进行性升高,10天前甲状旁腺99mTc-MIBI显像提示阳性(甲状腺左侧叶中下部后方),考虑甲状旁腺增生或腺瘤,于1周前行甲状旁腺腺瘤切除术。
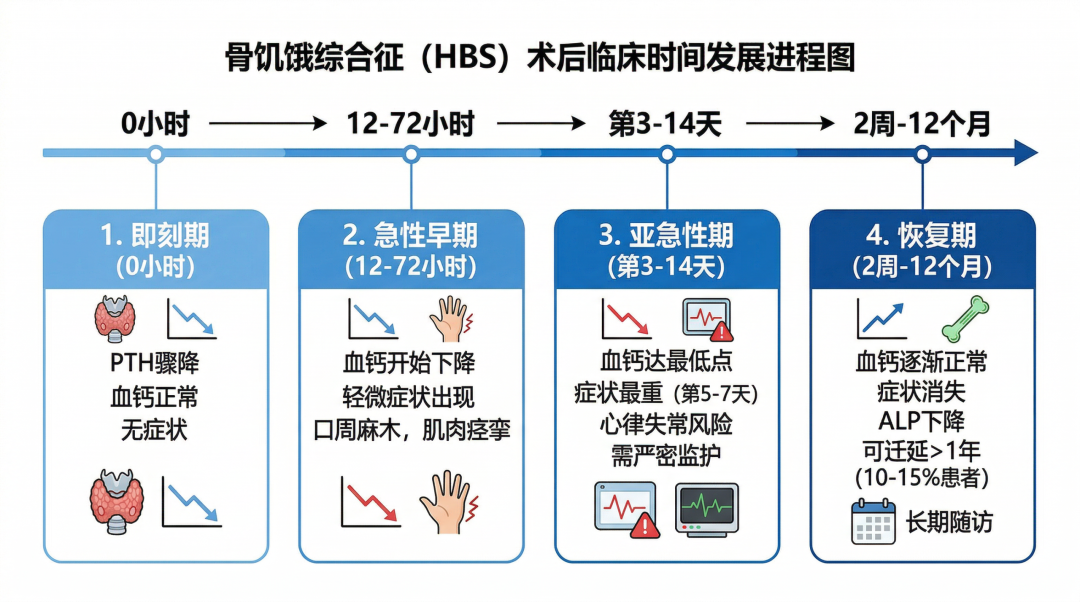
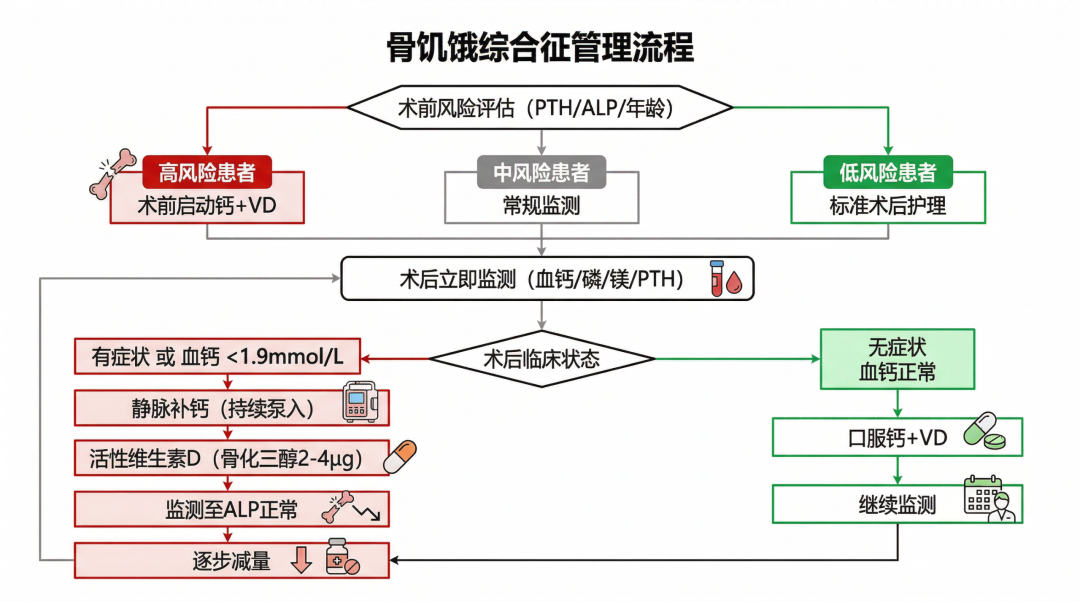
术后顽固性低血钙,经静脉及口服补钙后仍难以纠正,遂转入我科。
辅助检查提示低钙低钾低镁低磷血症:血钙1.78 mmol/L、钾3.44 mmol/L、钠145.8 mmol/L、氯113.5 mmol/L、镁0.65 mmol/L、磷0.61 mmol/L。
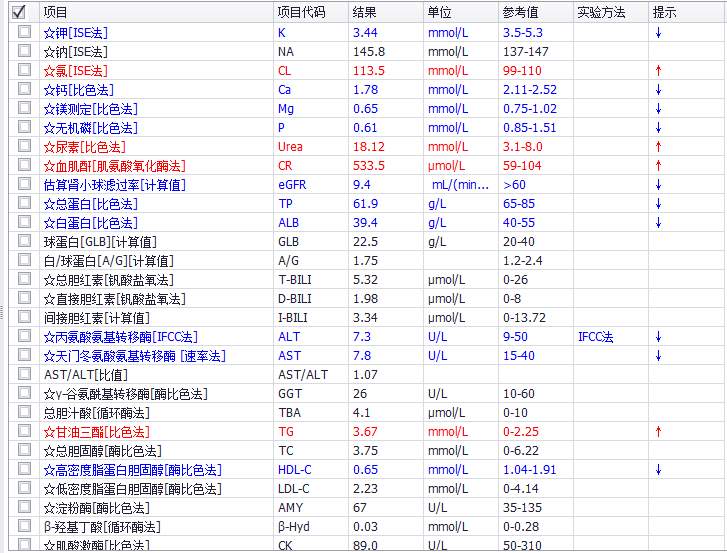
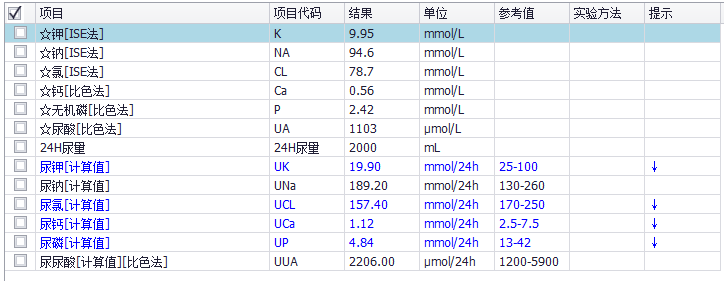
尿电解质提示低尿钾低尿钙低
骨代谢标志物及相关激素提示高骨代谢状态:PINP 549.08 ng/mL、β-CTX 0.870 ng/mL、骨钙素>300 ng/mL、甲状旁腺激素 192 pg/mL、25羟


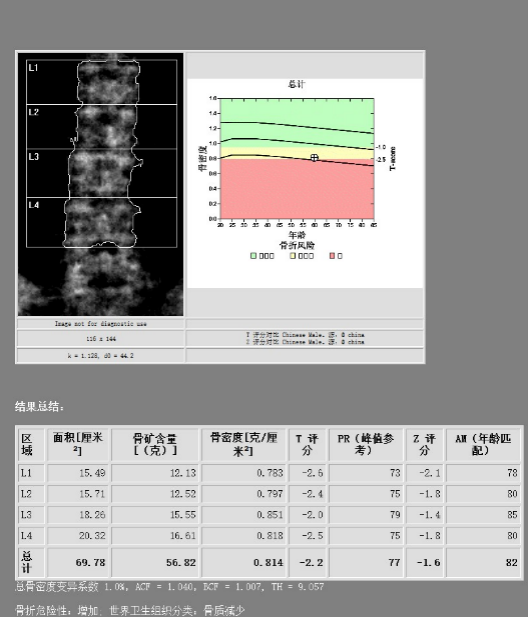
DXA提示骨量减少(近乎
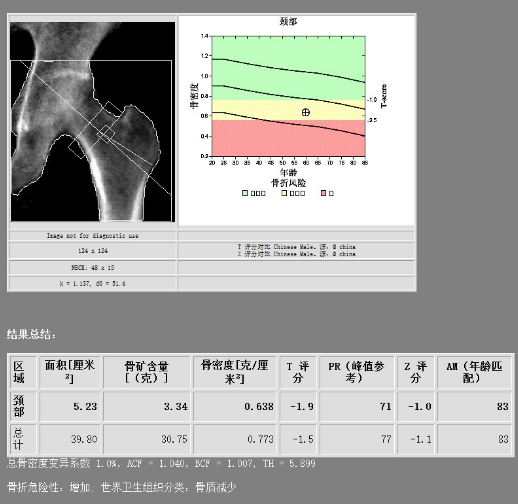
考虑诊断:
1.CKD-MBD
2.术后骨饥饿综合征