精神病性障碍存在性别差异。
一项今年3月24日在线发表于《柳叶刀 · 精神病学》(Lancet Psychiatry)的综述中,作者全面阐述了卵巢激素在精神病性障碍发病机制中的关键作用,为临床落实激素知情照护(hormone-informed care)提供了切实的指导,力求从女性患者的全生命周期出发改善这一群体的预后。

该综述提出的核心临床建议包括:1. 深入评估患者的激素水平;2. 实施兼顾女性生理特征的性别差异化用药方案;3. 审慎地运用激素避孕药、激素替代疗法和选择性雌激素受体调节剂等雌激素干预手段。本文重点介绍综述针对前两项建议的核心阐述。
引言
男性和女性的
精神病性障碍的性别差异在一定程度上源自卵巢激素。整个生命周期中,女性在卵巢激素浓度下降的特征时期(如月经周期的经前期,即月经前及月经期间、产后、围绝经期和绝经后)表现出精神病易感性的增加(图 1)。在这些激素波动及其下游调节过程中,雌激素(尤其是生物活性最强的雌激素类型17β-
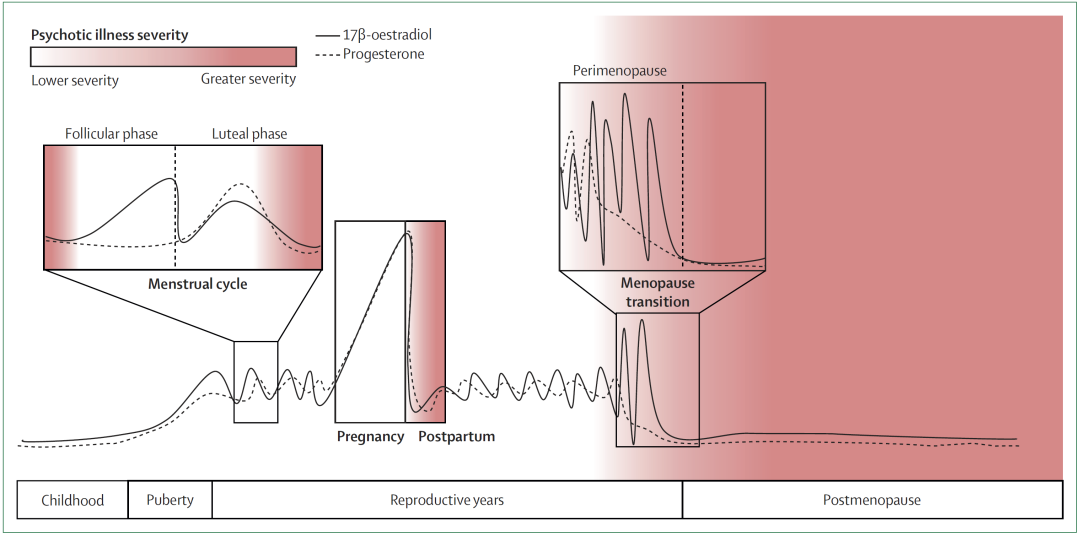
图1. 女性全生命周期的激素波动与精神病的严重程度;在女性整个生命周期中,17β-雌二醇(实线)与孕酮(虚线)水平处于动态变化之中。本图重点展示了月经周期中的周期性波动、
卵巢激素与精神病
自初潮到绝经的漫长岁月中,女性经历着周而复始的激素波动。月经周期通常持续25-35天,以月经出血的首日为起点。研究发现,从上一个月经周期的最后四分之一到下一个周期的前四分之一(即围月经期),患者的症状往往会加重,住院风险也随之增加;这一阶段恰逢雌激素和孕酮浓度大幅下降并持续4-6天的低谷期(图1)。
这种随月经周期波动的症状变化在很大程度上被归因于卵巢激素对大脑的影响。雌激素可增强纹状体
然而,直接探究激素周期性变化与症状波动关系的临床研究仍寥寥无几,且存在方法学顾虑。值得注意的是,症状加重可能并非源于激素水平异常,而是反映了人体对激素波动的个体敏感性——正如在经前期烦躁障碍(PMDD)中所见,即便只是生理范围内的细微波动,也足以在一部分个体中诱发严重症状。
▶ 月经紊乱与激素失调
一般女性月经不规律、稀发或
月经周期应被视为评估健康状况的关键生命体征,其特征可预测晚年的慢性病风险。月经周期过长、不规律或闭经常伴随内分泌紊乱(如功能性下丘脑性闭经)、肥胖和
▶ 应激与创伤的角色
创伤经历会增加男性和女性罹患精神病性障碍的风险,但女性面临的风险似乎更高。女性精神病性障碍患者如有创伤史,其情感症状和精神病性症状往往较无创伤史者更重。在慢性应激下,下丘脑-垂体-肾上腺(HPA)轴的持续激活会损害下丘脑-垂体-性腺轴的功能,进而干扰卵巢激素的产生。童年创伤与PCOS也具有相关性,凸显了早期应激与长期内分泌功能紊乱之间的潜在联系。
急性应激也可能通过催乳素紊乱增加个体对精神病性障碍的易感性。在未接受药物治疗的精神病性障碍患者及精神病临床高危人群中,均观察到了催乳素水平升高的现象,这可能反映了应激导致的多巴胺对催乳素抑制作用的减弱。随后,低水平的雌激素可能会进一步加剧HPA轴的失调,从而增强应激易感性,这可能是女性精神病性障碍病理生理机制中的重要环节。
▶ 绝经与易感性增加
在四十岁后半段,女性会进入围绝经期(更年期过渡阶段),此时体内的雌激素和孕酮水平会发生剧烈下降。绝经通常被定义为连续12个月无月经,标志着这两种激素进入了持久的低谷期。在此期间,孕酮的下降往往发生更早且更平稳,而雌激素在永久性下降前则表现出显著的波动。围绝经期平均持续4年,长者可达10年之久,且个体差异极大。这种激素变动不仅会引发潮热、
绝经与精神病性障碍之间的联系已有百年历史,早在十九世纪就有相关描述,直到二十世纪末,流行病学研究量化了女性在绝经期前后出现的第二个发病
此外,雌激素水平下降会加速骨质流失,恶化代谢和心血管健康,通常在绝经后5到15年内显著增加2型糖尿病、骨质疏松和
女性患者的抗精神病药治疗
▶ 药代动力学与药效学
尽管目前抗精神病药的给药剂量在很大程度上未区分性别,但已有大量证据表明,
女性的药物代谢受激素状态调节。雌激素能以药物特异性的方式抑制或刺激代谢酶:对于经由CYP1A2或CYP2C19代谢的底物(如
目前关于绝经对药代动力学影响的研究仍很匮乏,但已引起药物监管部门的重视。研究发现,喹硫平浓度的性别差异会随年龄增长而愈发显著,老年女性的浓度明显高于男性,这可能与雌激素诱导的CYP3A4活性下降有关。
脑部作用机制方面,抗精神病药在女性体内可能产生更强的影响。多巴胺神经传递过程受性别及卵巢激素调节,女性在纹状体外区域表现出更高的D2受体结合力。PET数据显示,绝经前女性达到理想受体占有率所需的奥氮平剂量仅为男性的一半。系统综述显示女性患者的整体疗效更好,尤其在奥氮平上表现最一致。然而,很多药物仍缺乏深入研究,且现有研究的一大局限是未按绝经状态进行分层分析,这可能掩盖了绝经后女性治疗反应下降的事实。
▶ 如何为女性患者处方抗精神病药
为女性患者启动抗精神病药治疗时,建议从可能有效的最低剂量开始。基于药代动力学特征,绝大多数抗精神病药在女性体内的起效剂量均低于男性(喹硫平除外,鲁拉西酮也可能除外)。因此,以副作用为导向进行剂量微调,对于优化女性患者的耐受性尤为重要。
如果患者开始使用含乙炔雌二醇的复方激素避孕药,由于其对CYP1A2酶的抑制作用,可能需要减少氯氮平的剂量。如有条件,应在加药或停药时监测血药浓度以指导调整;如无法监测,建议在开始服用避孕药时将氯氮平剂量减半,而在停药时将剂量翻倍,并严密观察副作用或疗效波动。对于阿塞那平和奥氮平,也应采取类似的谨慎态度。此外,启动含雌激素的复方口服避孕药或激素替代治疗时也可能需要调整剂量,但在采用透皮给药(避孕贴片或凝胶)时,这种影响通常较小。虽然抗精神病药针剂同样能绕过肝脏首过代谢,从而降低雌激素对肝脏代谢的影响,但其他已证实的性别差异在用药时仍然具有参考价值。
进入绝经期后,雌激素水平的下降可能会改变某些抗精神病药的血药浓度,但该领域的研究仍较匮乏。对于经由CYP1A2代谢的药物(如奥氮平、氯氮平),雌激素的缺失可能会加快其代谢速度;如此时病情复发,可通过治疗药物监测(TDM)指导加量。相反,经由CYP3A4代谢的药物(如喹硫平,可能也包括鲁拉西酮)代谢率可能会下降;如出现不良反应,监测血药浓度可为减量提供依据。
▶ 副作用的管理
1. 高催乳素血症
女性基础催乳素水平较高且多巴胺敏感性更强,因而较男性更容易受到抗精神病药所致高催乳素血症的影响。升高的催乳素会抑制下丘脑-垂体-性腺轴,减少卵巢激素的产生,诱发包括乳房胀痛、
目前关于抗精神病药所致高催乳素血症引起的低雌激素症状(如情绪、认知、血管舒缩症状,生殖器改变及睡眠障碍)的文献尚少,但研究证实,对于服用升催乳素类药物的女性,其雌激素水平确实低于健康对照者或服用不升催乳素类药物的患者。雌激素水平与精神病性症状呈负相关,提示其具有保护作用;高催乳素水平则与信息处理速度下降有关。这种催乳素带来的负面联系在未服药人群中同样存在,表明这是催乳素本身的特定作用,而非药物的普遍效应。
鉴于高催乳素血症和低雌激素状态对身心健康的双重打击,临床应尽量减少催乳素的升高。多巴胺受体部分激动剂(如
当催乳素升高时,首选方案是换用不升催乳素的药物,因为单纯减量往往收效甚微。如果不宜换药,联用低剂量(起始剂量为5 mg/天)阿立哌唑能有效降低催乳素并逆转相关症状,加药后需监测水平以确认疗效。尽管相关证据主要源自男性研究,但大剂量维生素B6(600 mg/天)可能有效,但该剂量仅推荐短期使用,且存在显著的周围神经病变风险。其他选择还包括
如果高催乳素血症不可避免,则应定期监测骨密度。此外,为减轻激素缺乏带来的长期后果,可考虑透皮雌二醇激素疗法——这与功能性下丘脑性闭经的临床指南一致,也符合目前治疗垂体大催乳素瘤的规范,即闭经持续6-12个月以上时建议进行雌二醇激素替代治疗。
2. 心血管代谢健康与体重增加
接受抗精神病药治疗时,女性承受着畸高的心血管代谢负担。研究显示,抗精神病药导致的女性心血管死亡率增幅高于男性,这可能与女性更容易出现严重的体重增加和代谢紊乱有关。体重增加是女性精神病患者最感痛苦的副作用之一,往往会对其身体意象产生负面影响。
除高血压外,绝大多数研究都表明女性在心血管代谢副作用方面的负担更重。某些对代谢有不良影响的抗精神病药还可能通过影响体重和胰岛素敏感性,诱发类似多囊卵巢综合征(PCOS)的临床表现。此外,这种风险在绝经期会进一步放大——此时雌激素水平下降,原本由其介导的内皮支持、抗炎作用、血管健康、脂肪分布优化及胰岛素敏感性等保护机制也随之消失。
为减轻这些副作用,临床应鼓励生活方式干预;若效果不佳,可考虑更换为代谢风险较低的药物,或联用二甲双胍(500-2000 mg/天)及GLP-1受体激动剂。二甲双胍应从小剂量开始缓慢滴定,因为女性对其副作用似乎更为敏感。值得注意的是,二甲双胍对伴有高催乳素血症的女性尤为有益,因为它能同时降低催乳素并恢复月经。
围绝经期和绝经后女性中,尽管他汀类药物可能增加糖尿病风险,但仍经常被用于预防心血管疾病。不推荐将雌二醇激素替代疗法用于一般人群的一级预防,但该治疗能降低心血管代谢风险、改善胰岛素敏感性并减少2型糖尿病的发生。因此,该疗法如能在绝经后10年内启动,或可有效改善抗精神病药的代谢副作用。
2026-03-16

文献索引:Brand BA, Behrman S, Marwick KFM, et al. Women and psychosis: a guide to evidence-based, hormone-informed care. Lancet Psychiatry. 2026 Mar 24:S2215-0366(26)00016-7. doi: 10.1016/S2215-0366(26)00016-7. Epub ahead of print. PMID: 41895316.