作者:单梦轩 南京市第二医院
审校:叶伟 南京市第二医院肝硬化治疗中心
本文为作者授权医脉通发布,未经授权请勿转载。
为进一步帮助肝病科医生拓宽临床视野,培养和强化临床思维能力,南京市第二医院
患者,男,70岁,因“反复肤黄尿黄10年余,
患者2015年因“腰椎压缩性
2025-04患者自觉肤黄尿黄、恶心呕吐症状加重,当地医院查肝功能:TB:101.1μmol/L, DB:69.1μmol/L, ALT:79U/L,AST:180U/L,AKP: 278U/L,GGT:355U/L,
2025-05至我院就诊,行肝穿刺活检病理示肝小叶结构中-重度紊乱,小叶内肝细胞中度浊肿及多个碎片状坏死,局部碎片状坏死融合成不规则大片状,可见中-重度界板炎及所谓的“玫瑰花结”样肝细胞变性团(见图1)。计算自身免疫性肝炎简化评分7分,诊断为自身免疫性肝炎,予
此次入院前3天,患者感全身无力、头晕,间断咳嗽、胸闷不适,为进一步治疗入住我科。入院查体:T 36.5℃,P 86次/分,R 20次/分,BP 106/77mmHg,
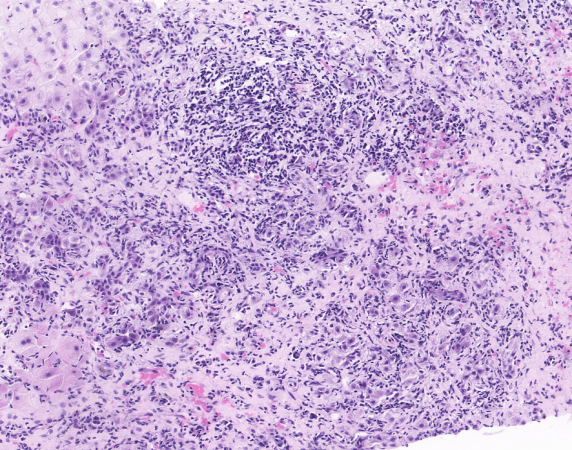
图1 肝脏穿刺病理图片
患者诊断为自身免疫性肝炎后肝硬化,已口服激素40余天,此次因乏力、间断咳嗽、胸闷不适症状入院,入院后予完善相关检查:
为进一步明确病原学依据行气管镜检查,肺泡灌洗液送检细菌培养及真菌培养、结核杆菌培养、GM试验均阴性,肺泡灌洗液送检NGS:
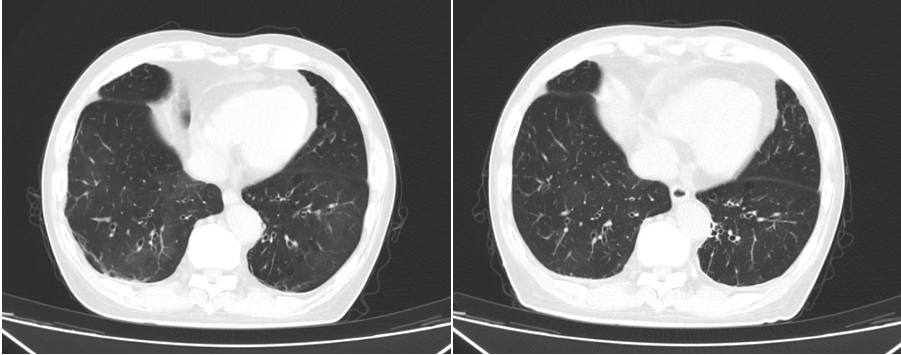
图2胸部CT(左2025-07-04,右2025-07-25)
PCP是一种由肺孢子菌引起的机会性
非HIV-PCP感染常见表现为急性肺炎症状,如
未经适当治疗的非HIV-PCP患者病死率高,即使是接受治疗的PCP患者,非HIV感染者的结局比HIV感染者更差[1]。SMX-TMP是一线首选用药,推荐剂量为TMP15~20mg.kg-1.d-1,SMZ75~100mg.kg-1.d-1,疗程21d,但不良反应发生率相对较高,包括发热、
糖皮质激素等免疫抑制剂所致免疫功能低下者易感PCP,大部分非HIV-PCP患者在感染前均有免疫抑制剂使用史,激素可通过多种途径抑制细胞和体液免疫反应从而导致PCP易感。在具体临床案例中,许多患者是在激素减量过程中、冲击治疗终止时出现PCP,这种激素减量时发生PCP感染的机制尚不清楚,可能是随着激素剂量的累积,机体免疫功能受损,进而导致PCP的发生;也可能因为激素减量后发生免疫重建,使得机体对已经存在、且病原负荷增加的病原微生物做出更为剧烈的炎症反应所致。激素能够抑制免疫导致PCP易感和感染加重,但另一方面也能抑制机体对肺孢子菌的炎症反应从而减轻组织损伤,其在非HIV-PCP中辅助使用的利弊仍需进一步研究[2]。
1、自身免疫性肝炎患者长期使用激素,可能诱发PCP。临床上需早期识别胸闷、低氧等症状,及时完善病原学及影像学检查,若PCP诊断成立需视病情及时调整激素用量。
2、PCP一线首选用药为SMX-TMP,病程中需密切监测感染及生化指标,肝损合并PCP的患者可考虑使用低剂量SMX-TMP联合棘白菌素类药物。
3、对于高危人群可酌情预防用药,兼顾原发病与并发症,提高治疗成功率。
参考文献:
[1]
[2]郭娅薇,李海潮.糖皮质激素在非HIV/AIDS患者肺孢子菌肺炎中的作用及相关机制[J].中华结核和呼吸杂志,2023,46(12):1249-1253.
本平台旨在为医疗卫生专业人士传递更多医学信息。本平台发布的内容,不能以任何方式取代专业的医疗指导,也不应被视为诊疗建议。如该等信息被用于了解医学信息以外的目的,本平台不承担相关责任。本平台对发布的内容,并不代表同意其描述和观点。若涉及版权问题,烦请权利人与我们联系,我们将尽快处理。