1

病情介绍

患者,男,34岁,主诉“
患者7天前无诱因出现发热,体温37.4~38.6℃,偶有
经上述处理,病情无好转,遂于2天前来广州中医药大学附属第三医院就诊。门诊查体测体温达40℃。
为进一步明确诊断及治疗,急诊按发热查因收入院。自发病以来精神、饮食、睡眠差,大小便正常,体重无变化。
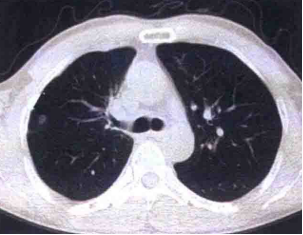
图1 胸部CT

既往史
发现血糖升高3年,未明确诊断,未予治疗及监测。否认其他系统疾病史。

个人家族史
患者职业为地质测量工作,近半年来因工作需要辗转于海南多个市县郊区工作。否认吸烟、酗酒史,否认吸毒史,否认家族性、遗传性疾病史。

入院查体
体温39.0℃,

辅助检查
血常规:白细胞9.26×10⁹/L,中性粒细胞百分比93.6%,血红蛋白134 g/L,血小板计数117×10⁹/L。肝功能:ALT 66μ/L,ALB 26g/L,Cr 110mg/L。余正常。凝血功能:PT 12.5s,APTT 41s。BNP:246pg/mL。超敏C反应蛋白:219mg/L。

初步诊断
发热查因,肺部感染?皮肤软组织感染?
2

治疗过程

入院后给予
患者入院第2天气促明显,呼吸50次/分,SPO₂ 83%,听诊双肺湿啰音增多。血气:pH 7.1,PaO₂ 31mmHg,PaCO₂ 66mmHg,考虑为ARDS,
入院第3天患者血压下降至82/43mmHg,需升压药物维持血压,伴无尿,肌酐上升至345μmol/L,考虑合并
入院第3天病原学检查结果回报:①
入院第4天胸片:双肺弥漫性高密度影,考虑两肺感染,双侧
入院第5天突发心跳、呼吸骤停,经心肺复苏后恢复自主循环,同时予以器官保护策略。入院第7天患者意识清醒。
入院第8天患者体温下降,复查胸片提示肺部影像与入院第4天无明显改变,继续亚胺培南西司他丁钠抗感染。
入院第14天患者连日体温正常,肺功能明显好转,复查胸部CT,行脱机锻炼,抗生素换为单用
入院第20天肝肾功能恢复正常,但
入院第30天重要器官(心、肺、肾、肝)均恢复正常,转入普通病房,停用抗生素。之后多次痰培养、血培养均无类鼻疽伯克霍尔德氏菌,复查胸部CT肺部病灶明显吸收。
入院第37天步行出院。

确定诊断
重症肺炎(类鼻疽伯克霍尔德氏菌感染),脓毒症休克,多脏器功能衰竭,心肺复苏术后。
3

病例分析

患者长期居住于南方地区,因地质测量工作频繁往返野外郊区,存在接触类鼻疽伯克霍尔德氏菌的明确暴露机会,同时其未被重视的
本病例以单纯发热为唯一首发症状,咳嗽、咳痰等呼吸道表现并不典型,早期胸部CT仅提示右肺上叶前段结节性病灶,易被误诊为普通上呼吸道感染或
从肺部影像学来看,本例最初仅表现为局限于右肺上叶前段的结节影,但短时间内即演变为双肺弥漫性渗出、实变,还合并胸腔积液,这类表现虽提示肺部感染,却与继发性肺结核等疾病存在较多重叠,单纯依靠胸部影像难以实现精准鉴别,直接确诊难度极大,因此病原学检查成为明确诊断的关键——临床在应用抗生素前留取多部位标本进行培养,最终从血培养和痰培养中均检出类鼻疽伯克霍尔德氏菌,这也是类鼻疽感染确诊的金标准,后续结合药敏试验调整为亚胺培南西司他丁钠联合卡泊芬净等方案后,患者感染逐步得到控制,也进一步验证了病原学指导下精准治疗的有效性。
从疾病本身来看,类鼻疽伯克霍尔德氏菌主要流行于热带、亚热带地区,在我国以海南、广东、广西等南方省份多见,该菌广泛存在于流行区的水和土壤中,可在自然环境中独立生长,无需动物宿主,感染动物并非主要传染源,目前也无明确证据表明存在动物传人或人传人现象,而
类鼻疽的发病形式多样,主要表现为局部脓肿或脓毒症,肺部是最常受累的器官,但其临床症状缺乏特异性,与普通革兰阴性菌肺炎难以区分,既可以
在影像学上,类鼻疽肺炎同样表现多样,早期以上叶受累多见,随病情进展会逐渐累及多肺叶,极易与继发性肺结核混淆,进一步凸显了病原学检查的核心价值——尽管多数病例在病原学结果回报前难以直接确诊,且病情进展快、早期经验性治疗效果不佳,是患者转入重症监护室的重要原因,但临床若能结合患者的地域暴露史、高危因素、症状体征及影像学特点,早期考虑到类鼻疽感染可能并启动经验性治疗(目前首选亚胺培南、
需要注意的是,类鼻疽伯克霍尔德氏菌引发的脓毒症病死率较高,治疗周期长,且易合并其他脏器功能损伤,尤其是高龄患者整体预后不佳,本例经37天的综合救治后顺利康复出院,也体现了早期识别、精准病原学诊断及多器官支持治疗的重要意义。

参考文献
[1] Hemarajata P, Baghdadi JD, Hoffman R, Humphries RM. Burkholderia pseudomallei: Challenges for the Clinical Microbiology Laboratory.J Clin Microbiol. 2016;54(12):2866-2873.
[2] Dance DA. Burkholderia pseudomallei infections. Clin Infect Dis. 2000;30(1):235-236.
[3] Bakthavatchalam YD, Mukhopadhyay C, Veeraraghavan B. Management of Burkholderia pseudomallei infections: Recent recommendations on antimicrobial susceptibility testing.Indian J Med Microbiol. 2022;40(1):176-177.
(本网站所有内容,凡注明来源为“医脉通”,版权均归医脉通所有,未经授权,任何媒体、网站或个人不得转载,否则将追究法律责任,授权转载时须注明“来源:医脉通”。本网注明来源为其他媒体的内容为转载,转载仅作观点分享,版权归原作者所有,如有侵犯版权,请及时联系我们。)