持续高频振荡治疗(CHFO)已被证明:可以通过向气道内输送高频振动,从而松动深部痰液并形成压力梯度,让分泌物更容易从肺的外周向中心气道移动,帮助改善肺通气。然而,该技术在接受机械通气的意识障碍患者中,应用证据尚较为有限。为明确CHFO是否能改善该类患者的肺通气、减少肺不张发生,我国东南大学中大医院

研究在国内11家三甲医院ICU开展,纳入了ICU内接受机械通气的患者中18~80岁、格拉斯哥昏迷量表(GCS)评分≤8 分(言语反应计1分)、有创机械通气≥48h、经胸部CT、胸片或肺超声确诊肺不张的患者,按1:1比例将患者随机分配至常规护理组或CHFO+常规护理组:
常规护理组:常规护理包括定时翻身促进分泌物引流;持续监测人工气道气囊压力(25~30cmH₂O);吸入气体加温湿化,目标温度为37℃、相对湿度为100%;根据分泌物潴留临床征象及时清除声门下与气道分泌物;必要时实施床旁
CHFO组:接受CHFO+常规护理。操作前确认患者生命体征稳定,首先将床头抬高>30°;随后将呼吸机模式切换为压力控制通气,设置压力触发- 20cmH₂O、高压报警 40cmH₂O,同时上调潮气量与分钟通气量报警阈值,呼吸频率报警设为40次/分。初始采用低频振荡模式,患者耐受后转为CHFO。治疗前、中、后通过听诊与氧合评估气道分泌物,确保及时清除。干预结束后恢复原呼吸机设置,每次治疗10分钟,每日3~4次,连续5天。
研究主要终点为治疗第5天较基线的非充气肺组织占比变化率;次要终点包括过度充气、正常充气、充气不良肺组织的占比变化率;基线至第3、5天的峰值
此外,研究还按患者的年龄(<60 岁、≥60 岁)、GCS评分(3 分、>3 分)、吸烟史(有、无)、随机化时峰值咳嗽流量(<60L/min、≥60L/min)、随机化时氧合指数(PaO₂/FiO₂≤300、>300)等因素进行了亚组分析。
研究最终筛选出80例患者进行随机分组(CHFO组 43例,常规护理组37例)。最终意向性治疗人群中70例(87.5%)获得主要结局数据(CHFO 组38例,常规护理组32例)。
患者平均年龄61.5±12.5岁,男性73.8%;急性生理与慢性健康评分Ⅱ(APACHEⅡ)平均22.1±5.7;多数患者诊断为
所有患者均接受分配治疗,70例(87.5%)完成治疗。CHFO方案中,72.6% 为每日3次治疗,27.4% 为每日4次,无患者接受额外治疗。研究期间两组
主要结局
第5天时,CHFO组无充气肺组织的百分比变化为-51.3%(95% CI:-62.7~-40.0),常规护理组为-37.6%(95% CI:-49.3~-26.0),两组均值差为-13.69%(95% CI:-24.86~-2.52,P=0.017)。
次要结局
第5天时,CHFO组与常规治疗组的过度、正常、不良充气肺组织的百分比变化分别为0.0% vs 25.3%、9.7% vs 6.5%、-4.6% vs -7.1%,两组各肺充气分区的指标变化均无统计学差异(均 P>0.05)。
CHFO组第5天临床肺部感染评分的降低幅度大于常规治疗组(-1.0分,IQR:-2.3~-0.8分 vs 0.0分,IQR:-2.0~1.0分),中位数差为 -1.00分(95% CI:-2.00~0.00分,P=0.031);两组咳嗽峰流速的变化无显著差异(18.0L/min,IQR:6.5~30.5L/min vs 9.5L/min,IQR:-9.5~24.5L/min)中位数差为9.00L/min(95% CI:-3.00~23.00L/min,P=0.120)。
第28天时,CHFO组患者的无机械通气天数显著多于常规治疗组(中位 20.0天,IQR:9.0~23.0天 vs 中位 14.0天,IQR:0.0~20.5天),中位数差为 2.00天(95% CI:0.00~6.00,P=0.036);CHFO组的ICU住院时间更短(中位 9.0天,IQR:6.0~16.0天 vs 中位 14.0天,IQR:7.0~26.5天),中位数差为 -3.00天(95% CI:-8.00~0.00,P=0.047)。两组的脱机成功率、ICU 死亡率和28天死亡率均无显著差异(表 1)。
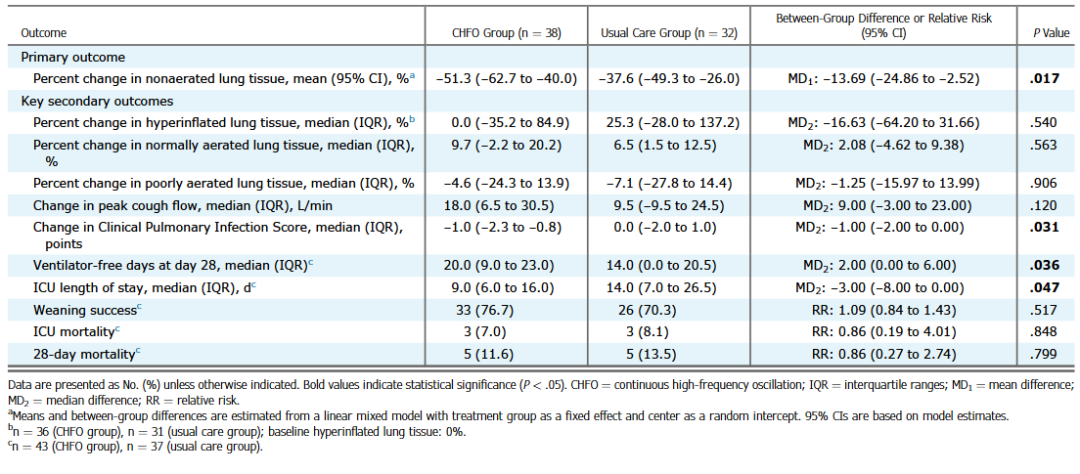
表1 主要及关键次要结局指标
第1天每次治疗前后,CHFO组的呼吸力学和动脉血气以及呼吸力学与基线相比在第3天和第5天的变化在两组之间相似。
亚组分析
年龄≥60岁(均值差:-18.03%,95% CI:-32.65~-3.42)、GCS评分>3(–15.06%[95% CI,–27.04~–3.08])、无吸烟史(–19.14%[95% CI,–31.87~–6.41])以及随机分组时PaO₂/FiO₂ ≤300(–16.82%[95% CI,–29.12~–4.52])均与主要终点的更大降幅显著相关(图1)。
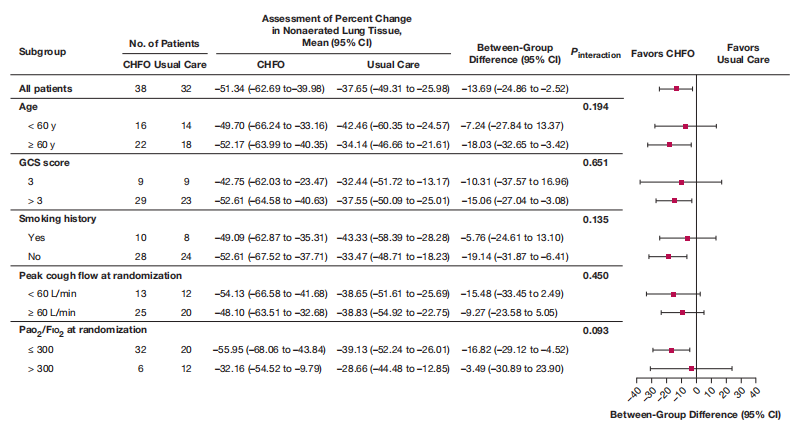
图1 主要结局的亚组分析
这项针对意识障碍患者的多中心随机试验表明,连续5天的CHFO治疗能显著减少肺部非通气组织,缩短ICU住院时间,增加无呼吸机天数,且未发现不良反应。
作者表示,该多中心随机对照试验首次证实 CHFO 可改善机械通气意识障碍患者的肺通气,该人群为肺部并发症高危人群。与既往针对非通气或外科患者的研究不同,该研究聚焦有创通气患者,随机化中位时间为气管插管后5天,干预时机早于肺不张典型发生时间,为临床提供了更积极的肺保护策略。
研究采用3D Slicer软件客观量化无充气肺组织,减少了影像学与超声评估常见的变异性。生理学研究显示 CHFO 效果在3小时后减弱,研究采用每日3~4 次、连续5天的方案以维持足够治疗强度,避免因干预时长过短低估 CHFO 疗效。研究发现,年龄≥60岁、 PaO₂/FiO₂≤300的患者接受 CHFO 后主要结局改善更显著,这可能与分泌物潴留增加相关,与既往高分泌患者对肺通气策略反应更好的证据一致。值得注意的是,GCS评分>3分与非吸烟患者同样获益,尽管其分泌物负荷较低,提示黏液清除之外的额外作用机制。该研究通过纳入
该研究通过床头抬高>30°控制潜在颅内压影响,可能最大程度减少了不良作用。既往一项交叉试验比较发现,机械振动比手动治疗更少引起颅内压升高和血流动力学波动,或可解释两组临床结局无显著差异的原因。
从临床角度看,CHFO对无呼吸机天数与ICU住院时长的改善,或源于其对肺通气与分泌物廓清的作用。高频振荡可减少黏液潴留、促进肺泡复张、改善通气分布。重要的是,CHFO实施无需中断常规通气与镇静方案,是危重症患者呼吸康复实用且合理的辅助手段。
参考文献:Hu Z, Pu X, Tang R, et al. Effect of Continuous High-Frequency Oscillation Therapy on Lung Aeration in Mechanically Ventilated Patients with Impaired Consciousness: A Multicenter Randomized Controlled Trial[J]. Chest, 2025.