精准医学的兴起:其在
Rise of precision medicine: can it deliver on its promise in IBD?
Gut
PMID: 41052915 [IF=26.2]
来源:IBD Daily
引言
炎症性肠病 (IBD) 包括
IBD临床试验中,疗效的评估长期依赖于如Mayo评分或CDAI联合内镜改善所定义的“临床缓解”等监管终点,这些指标虽能证明药物疗效,却远未触及真正的治疗目标——即在临床、形态乃至分子层面实现疾病的完全控制。要实现这一能真正改善长期预后、促进健康老龄化的目标,IBD治疗必须从当前“非分层单药治疗”的范式,转向个体化、动态化的适应性策略。精准医学的承诺正在于此:在恰当的时间将恰当的治疗给予恰当的患者。正如肿瘤学领域已通过分子分型、篮子试验等方式重塑临床决策,精准医学有望为IBD带来类似的变革。然而,慢性炎症性疾病固有的复杂性,也为精准医学的落地带来了独特挑战。本文旨在探讨精准医学在IBD治疗中的机遇、挑战与陷阱,以期为未来临床实践提供参考。
时间陷阱:损伤与并发症的累积——IBD治疗的主要障碍
临床证据表明,IBD疗效随病程延长及既往先进疗法的暴露增加而递减,几乎所有IBD亚型药物均呈现“失败次数越多,后续疗效越差”的规律。这说明,影响治疗反应的关键因素之一在于疾病的既有慢性化程度。长期CD病程中,持续性炎症可导致不可逆的结构性损伤(狭窄、瘘管、纤维化),一旦形成组织重构,后续抗炎疗效即随之减弱。换言之,病程越长,结构
先进疗法反复失败(即“生物制剂疲劳”)的机制尚不明确,核心争议在于继发性失应答是源于独立的生物学通路演变(如抗TNF失败后IL-23上调),还是仅反映了固有的难治性疾病表型。尽管存在预测病程的分子标志物,但PROFILE试验提示,强效顶降疗法的整体疗效可能掩盖可能掩盖其分层价值,使其临床转化面临挑战。目前共识支持“早期治疗窗口期”的存在:早期实现疾病控制可避免不可逆损伤,而长期炎症失控将导致器官损害并削弱后续疗效。这凸显了基于分子指导的早期精准干预与整体性疾病管理的必要性,以打破无效治疗的循环。
基线生物标志物:提升靶向疗法疗效的关键
鉴于靶向疗法在未经筛选人群中的长期疗效远未令人满意,识别优势亚群——即对特定作用机制药物反应更佳的患者(如“理想抗TNF人群”或“理想抗IL-12/23人群”)——成为研究热点。其核心假设在于:疾病异质性(如免疫网络状态的差异)决定了个体对不同机制药物的反应差异。
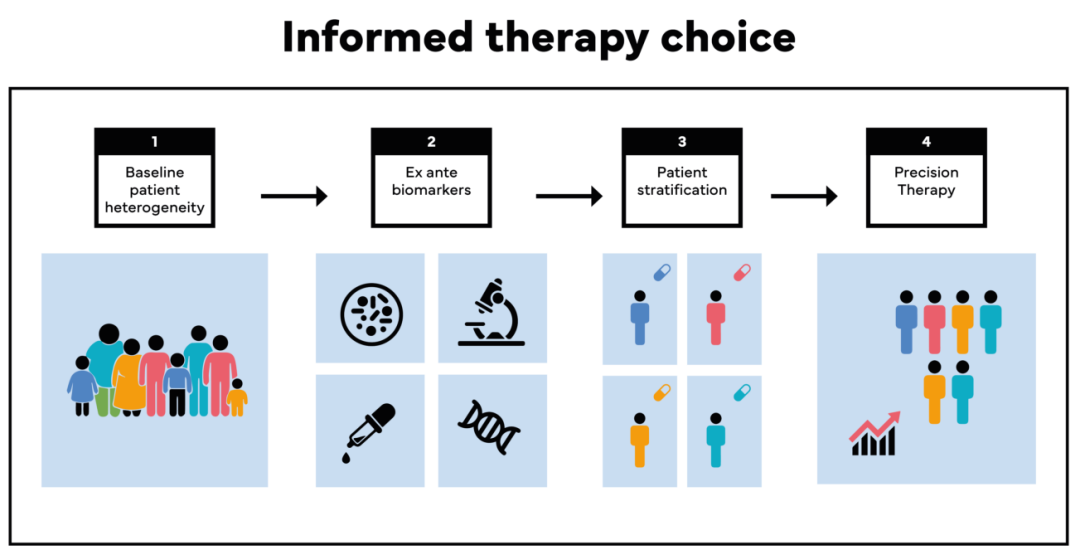
图1:前瞻性生物标志物策略:实现IBD的知情治疗选择?
近期IBD精准医学研究聚焦于基线水平个体间异质性的刻画。其核心目标在于识别前瞻性生物标志物——包括遗传变异、微生物组构成、表观遗传特征(如甲基化组)、转录组学特征、组织病理学指标及临床元数据——以指导患者分层和治疗决策,最终提升IBD的治疗疗效与长期预后。
自抗TNF制剂问世以来,探索预测IBD患者对特定机制药物应答的基线生物标志物始终是研究热点。早期研究多围绕常规炎症指标(如CRP、自身抗体)展开,随后逐步深入到遗传多态性、信号通路及靶基因表达层面,发现高TNF表达预示抗TNF疗效更佳,而IL-23信号激活者更可能从IL-12/23抑制剂中获益;反之,黏膜高表达IL-8、IL-7R或OSM则与抗TNF原发性无应答相关,IL-6/IL-8水平升高也被报道可预测维多珠单抗无应答。然而,上述发现大多源自小样本单中心研究,普遍缺乏独立验证或足够支撑个体化决策的效应量,且未能有效控制炎症负荷带来的混杂偏倚,因此现有不少所谓“预测标志物”可能仅是非特异性地反映了整体炎症活性,临床转化价值有限。
随着转录组学、蛋白组学及微生物组学等高通量组学技术的发展,预测性生物标志物的探索已从候选通路扩展到多组学及单细胞层面,发现了与抗TNF治疗抵抗相关的特定免疫细胞簇及微生物特征,甚至构建了多模态计算模型。然而,这些新发现与既往标志物面临同样困境:个体预测价值有限,且缺乏大规模独立验证。因此,通过基线生物标志物指导患者筛选、避免无效暴露的精准医学愿景,在临床实践中仍未实现。
整体治疗目标与临床试验终点:目标的错位
当前生物标志物发现策略的核心困境在于:表型定义的精度远落后于分子分析的深度。现有研究多基于“应答/无应答”的临床分类,但这一分类往往源自研究场景下异质性大、缺乏前瞻性标准化评估的结局判定。加之纳入标准不一、样本量小、采样及终点时间点差异等混杂因素,导致尽管分子检测技术日益精进,识别稳健生物标志物的统计效能依然低下。换言之,临床表型的粗糙定义已成为制约精准分层的瓶颈。
大型前瞻性试验虽凭借严谨设计成为评估治疗反应的“金标准”,但其终点设定存在固有局限:治疗成功被简化为诱导期或维持期结束时的二元结局,且定义遵循监管要求而非疾病生物学意义上的完全控制。这些终点本质上是为验证药物疗效而设立的操作性指标(如症状评分联合内镜改善),并不能等同于真正意义上的“完全缓解”或“全面疾病控制”——后者才应是精准医学追求的终极目标。即,当前临床试验的终点与生物学意义上的治疗成功之间存在根本性错位。
传统二元终点因无法捕捉应答深度与动态变化,已难以满足精准医学需求。STRIDE倡议推动了更严格的时限性复合终点(如深度缓解、疾病清除、最优化疾病控制及全面疾病控制)的建立,这些指标整合了症状、内镜、生物标志物及组织学缓解,甚至纳入生活质量,旨在更全面地定义“疾病控制”并反映长期预后价值。以全面疾病控制(comprehensive disease control,CDC)为例,其在VARSITY试验的事后分析中展现出较传统Mayo评分终点更优的治疗间区分度,提示严格复合终点有望成为头对头试验中评估疗法差异及实现疾病进程阻断的更优工具。相应地,早期识别有望达到CDC的患者,并及时调整难治人群的治疗策略,正成为临床实践的重要方向。
个体化的治疗应答轨迹评估
传统基于标志性时间点的终点评估,因忽略治疗应答的动态过程与个体异质性,难以全面捕捉患者的真实获益。为深入理解个体患者达到全面疾病控制的路径,亟需将患者报告结局等指标作为连续时间序列数据进行记录与分析,并引入基于群体的轨迹建模或聚类算法,以识别不同的应答轨迹亚型。最终,通过将个体层面的远期结局与应答轨迹动态相关联,有望揭示早期应答模式与长期预后的内在联系,为临床早期识别和动态决策提供依据。
基于SELECTION等多项III期试验的数据分析,IBD治疗应答可聚类为超快速、快速、延迟应答及缓慢/快速复发等五种动态表型。关键发现是,早期应答速度与远期预后高度相关:(超)快速应答者达到全面疾病控制的比例显著更高,而缓慢应答者几乎均无法达成这一严格复合终点。该现象在UC和CD的多款药物中均得到验证,提示治疗应答速度可作为预测深度缓解和持久疾病控制的早期指标。
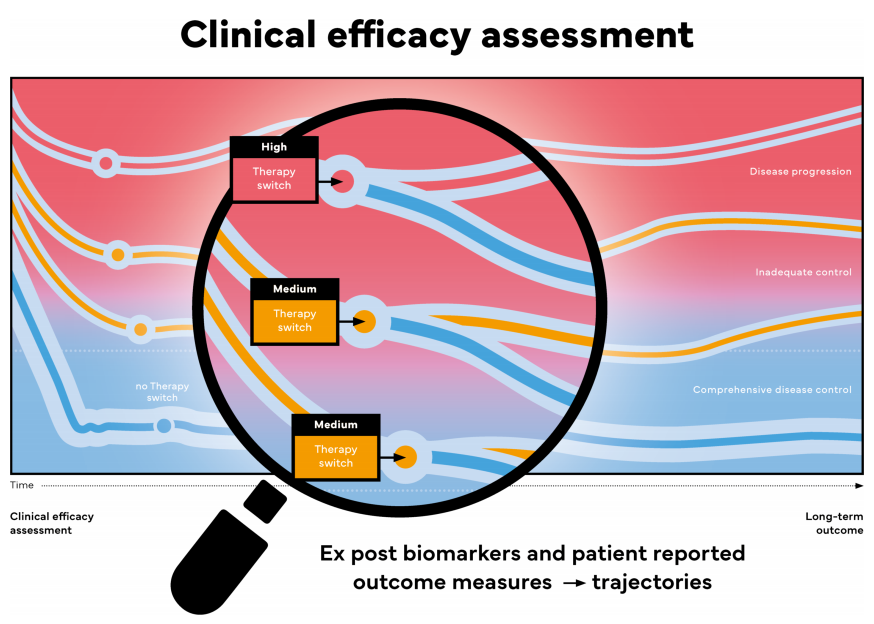
图2: 治疗应答轨迹揭示应答动态差异,助力识别更可能获得长期成功的患者
对个体治疗应答时间序列进行聚类分析——目前主要基于每日患者报告结局——可揭示出由应答动态特征定义的不同应答人群。快速应答者(蓝色线条)达到深度长期终点的可能性更高。而对于治疗应答轨迹欠佳(即应答缓慢)的患者,早期转换治疗或引入联合治疗可能带来获益。
基于UC临床试验的黏膜转录组学分析发现,不同应答轨迹患者在治疗早期即呈现显著的基因表达差异,且这种差异具有治疗特异性。这一结果支持“超快速应答并非患者固有属性,而是特定疾病机制与药物作用机制高度匹配的结果”的观点。亟需开发动态、便捷的生物标志物以实时监测和预测全面疾病控制,并应推行早期、个体化的治疗优化策略,以改善应答不佳轨迹,提升远期达标率。
疗法动态重组的路径
为提升IBD患者远期达标率,治疗策略需从静态预测模型转向基于早期应答信息的动态重组。其核心理念在于:靶向疗法的作用机制可揭示个体间被掩盖的分子差异,而通过连续分子谱分析联合高分辨率表型分型的前瞻性研究,有望捕捉应答的纵向动态特征,进而开发出可指导早期治疗调整的动态生物标志物。已有研究证实,外周血连续转录组及甲基化组标志物不仅能区分不同药物的作用机制,更可在治疗第2周即基于分子动态变化预测第14周的临床缓解,且该动态特征在独立队列中得到验证。其中,II型免疫通路的早期激活被提示为治疗失败的潜在机制,提示无应答可能源于替代性免疫通路的代偿。未来需进一步将多模态分子谱与密集表型数据及严格复合终点相结合,以推动动态生物标志物的临床转化。
定义IBD中的微小残留病变概念
借鉴肿瘤学中“微小残留病变”的核心理念,IBD长期管理可引入类似框架:即在达到全面疾病控制后,通过动态监测分子层面的残留炎症活动,早期识别复发风险并指导抢先干预。正如血液肿瘤中MRD监测通过捕捉临床缓解状态下的分子复燃,将致命性疾病转化为可控的慢性状态,IBD领域同样亟需建立基于液体活检或多组学特征的“分子残留炎症”标志物。这一概念并非替代现有治疗目标,而是作为通向免疫重编程乃至疾病治愈的重要中间步骤,推动IBD管理从“症状控制”向“分子水平缓解”的纵深演进。
与基线生物标志物的前瞻性应用不同,微小残留病变理念的核心在于整合动态标志物,以量化临床缓解状态下的亚临床炎症。其目标是在实现全面疾病控制的基础上,通过易获取的液体活检(血液、粪便)或靶器官样本,发现具有强预测效能的高分辨率分子炎症特征。未来,通过深度解析完全静止期患者的分子谱,有望建立类似肿瘤学MRD的通用性监测工具,实现对残留炎症的实时捕捉和抢先干预,从而将IBD管理从症状控制推向分子水平的稳态维持。
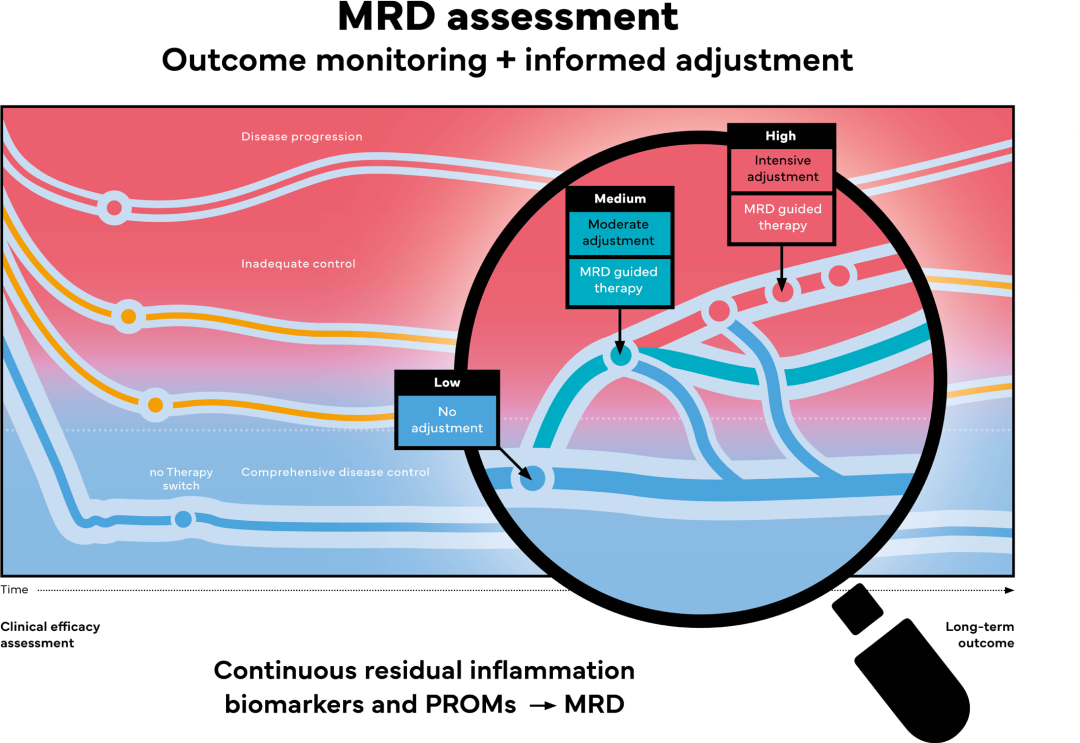
图3:IBD中微小残留病变的监测与长期预后
对于已实现全面疾病控制(临床及形态学缓解)的IBD患者,未来可借鉴肿瘤学微小残留病变监测理念,通过易获取的生物样本(如粪便、毛细血管血)进行分子检测,以量化临床缓解状态下的残留炎症分子特征。这将有望替代目前依赖侵入性检查的监测模式,实现真正的无创动态随访。目前此类分子MRD特征尚属空白,未来需依托多组学系统分析及空间信息整合进行开发。
与肿瘤学中MRD由单一细胞或分子参数定义不同,IBD的MRD概念更为复杂,需构建涵盖临床活动度、分子标志物及患者中心客观参数(如可穿戴设备数据)的多层次评估体系。鉴于侵入性监测的局限,从血液、粪便等易获取样本中开发分子MRD特征,是实现全面疾病控制状态下动态随访的关键路径。这一框架本身具有演进性,将随新型标志物出现而持续完善。尤为重要的是,MRD的全面定义必须纳入肠外表现、疲劳及心理健康等具有生物学基础的患者维度,以确保其对真实疾病负担和患者福祉的反映。
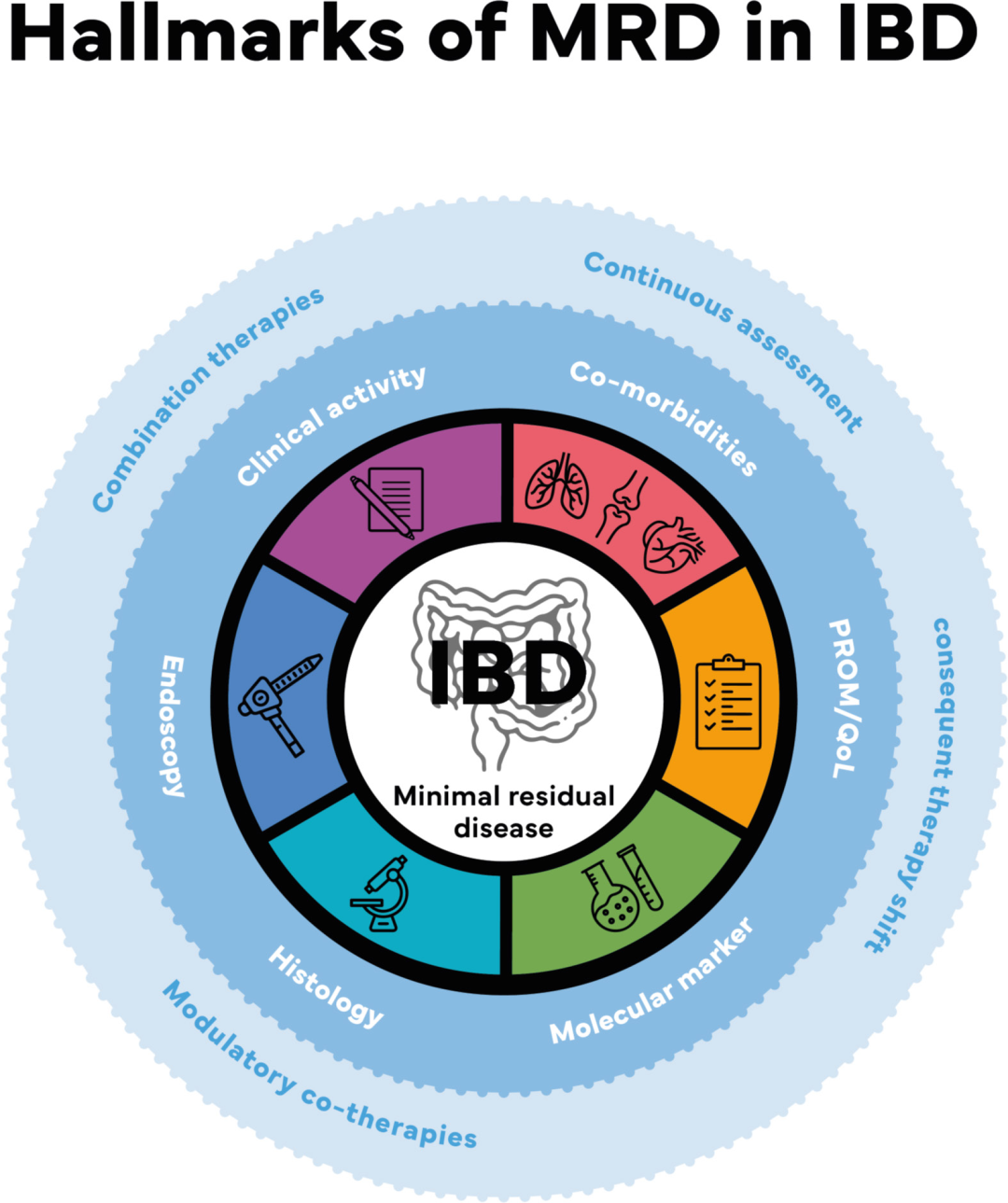
图4:IBD中微小残留病变概念的核心特征
外圈(浅蓝色)代表实现IBD炎症活动持续且全面控制所必需的总体临床要求。内圈(深蓝色)概述了临床评估工具,包括评估疾病控制的标准指标,如临床指数、内镜、常规组织学及炎症相关生化标志物。在此框架下,MRD的特征在于源自易获取生物样本的分子生物标志物,以及额外的高分辨率以患者为中心的数据流。这些替代标志物可被频繁监测,并减少维持期监测中对侵入性、有创检查的需求。尽管这种非侵入性监测提高了疾病追踪的时间分辨率和灵敏度,但仍需定期进行基于组织的验证,以确认缓解状态并指导长期治疗决策。
前景与要求
在临床层面,实现个体化、适应性的IBD精准医学策略需满足以下四个核心要点:
(1)结构化的连续性评估
患者评估需纵向整合临床、内镜、组织学及实验室指标,治疗启动后应进行高密度监测以指导决策。未来,一旦实现疾病控制,基于MRD分子特征的连续性生物标志物有望减少临床监测负担,并可由电子日记及可穿戴设备采集的患者数据进行补充。
(2)治疗方案的及时适应性调整
需建立基于客观应答阈值的治疗算法,通过早期严格的治疗强化或转换策略,实现应答驱动的动态管理,避免因长期沿用无效或部分有效治疗而陷入“时间陷阱”。
(3)改良性辅助疗法的开发
应开发可短期或长期联合使用的辅助疗法,通过调节免疫或上皮通路增强主要治疗的有效性与持久性。微生物群是免疫共调节的重要靶点,IBD领域的早期证据提示其在重塑宿主应答、改善治疗结局方面的潜力。
(4)联合治疗的理性选择
在动态应答评估的基础上,整合作用机制特异性的生物标志物,可为克服治疗抵抗、实现全面疾病控制的理性联合治疗方案提供依据。
将这些研究成果转化为临床实践仍面临漫长而复杂的挑战,IBD精准医学的推进亟需持续、协调的全球合作,当前以个体成就为导向、以数据隐私为壁垒的“孤岛式”研究模式已成为临床转化的主要障碍。建立大规模高风险人群真实世界观察队列及开展长期临床试验至关重要,有望开启更早线治疗策略、促进更高比例患者实现全面疾病控制,为未来的制药创新开辟新的空间。
为推动精准医学在IBD领域的临床转化,亟需开展大规模验证性试验,将系统指导策略与标准治疗进行对比。在诱导期,应聚焦于识别应答缓慢患者,并评估早期联合或转换治疗能否改善其应答轨迹,从而提高全面疾病控制的达标率。在维持期,一旦实现CDC,应通过定期监测MRD特征,在症状出现前捕捉亚临床炎症复燃,并探究抢先干预能否通过抑制MRD活性来维持长期缓解。上述策略旨在将动态应答评估与分子残留监测转化为可操作的临床决策,为个体化治疗提供循证依据。
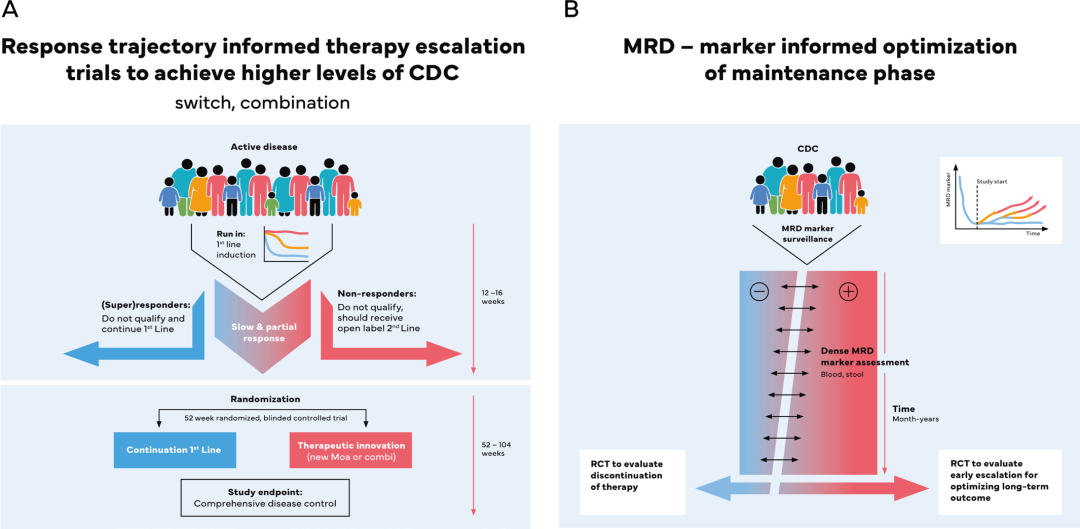
图5:基于个体应答轨迹和MRD信息改善结局的潜在试验设计
(A) 针对应答缓慢、CDC达成率低的患者,该试验设计引入导入期以评估个体应答轨迹。在排除超快速应答者及原发性无应答者后,将剩余约70%-80%未达理想轨迹的患者随机分配至治疗转换组(更换或联合用药)与初始治疗继续组,旨在通过前瞻性数据明确治疗转换的最佳时机,并验证其相较于继续原治疗的疗效优势。
(B) 针对已达全面疾病控制、仅存在MRD分子特征的患者,该试验设计通过液体活检动态监测MRD状态。一旦检测到亚临床疾病再激活(即偏离MRD特征),将患者随机分配至抢先干预组或安慰剂组,旨在评估无症状情况下免疫学再激活的临床意义,并验证抢先性干预在维持长期缓解中的有效性。
患者共同创造应成为强制性环节,以确立有意义的疾病控制参数并提升治疗接受度。最终策略需兼顾全球可及性与临床可操作性,在快速决策的同时确保低成本效益比。回望影像学与基因组学的临床演进,IBD精准医学的实践已触手可及。