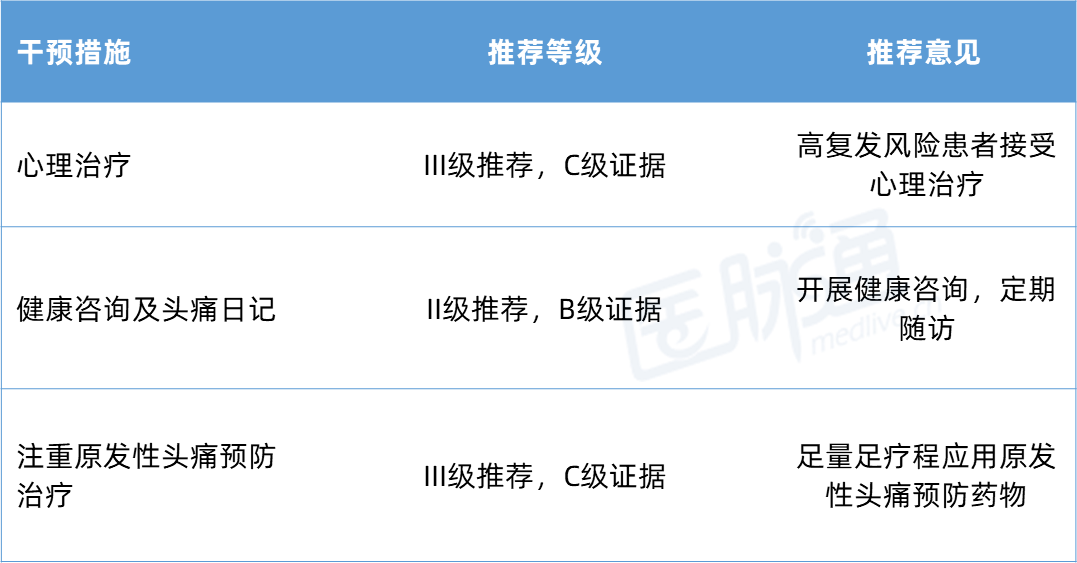
一、疾病概述与疾病负担
药物过度使用性头痛(medication overuse headache, MOH)是一种常见的慢性继发性头痛,是指由于原发性头痛未及时启动预防性治疗或者预防治疗无效导致患者频繁应用急性止痛药物而引发的继发性头痛。
MOH是头痛疾病中经济负担最重的类型,其疾病成本是
二、病理生理机制
MOH的病理生理机制主要涉及奖赏系统失调与
中脑
MOH患者外周伤害感受器阈值下降,中枢上行伤害感受传递通路敏化,下行疼痛调节功能障碍,从而导致头痛慢性化。基础研究证实,慢性药物暴露导致三叉神经尾核和脊髓背角神经元N-甲基-D-天冬氨酸受体磷酸化,从而使
三、分类与诊断标准
2018年《国际头痛分类-第三版》(ICHD-3)根据过度使用药物的种类将MOH分为8个类型:
麦角胺过度使用性头痛
非阿片类止痛药过度使用性头痛(包括扑热息痛、非甾体抗炎药等)
阿片类药物过度使用性头痛
复方止痛药过度使用性头痛
缘于多种并非单一种类药物的MOH
缘于未确定的或未经证实的多种药物种类的MOH
缘于其他药物的MOH
参照ICHD-3诊断标准:
A. 原发性头痛患者每月头痛发作的天数≥15天;
B. 规律服用过量的头痛急性治疗或对症治疗药物3个月以上;
C. 不能用ICHD-3中的其他诊断更好地解释。
药物过度使用(MO)的界定:使用单纯成分的非甾体抗炎药(NSAIDs)或
MOH患者女性多见,男女比例约为1:1.4~1:4.7,发病
不同药物过度使用的临床特征有所差异:
麦角胺类药物过度使用多表现为紧张型头痛特征,进展为MOH的时间平均约为2.7年
曲坦类药物过度使用则更倾向于偏头痛样表现且头痛持续时间较长,进展时间较短,平均为1.7年
含巴比妥类的复方止痛药具有较高的MOH发生风险,进展时间相对较长,平均需4.8年
四、预防策略
导致MOH的危险因素包括:女性、每月头痛天数大于10天、社交活动少、其他慢性疼痛、压力、缺乏锻炼、肥胖、吸烟、物质滥用、合并焦虑或抑郁。对于合并危险因素的原发性头痛患者,建议尽早启动个体化预防性治疗。
高风险药物:阿片类、巴比妥类及曲普坦类药物
中风险药物:含有咖啡因、阿司匹林和(或)对乙酰氨基酚的复方止痛药
低风险药物:非甾体抗炎药及对乙酰氨基酚
诊疗过程中注意随访原发性头痛患者每月急性止痛药使用频率与数量。
五、治疗策略
MOH患者治疗包括健康教育、停用过度使用药物、预防性治疗和非药物治疗。需根据患者原发头痛类型、过度使用药物的种类及合并症进行个体化管理。治疗流程见下图。
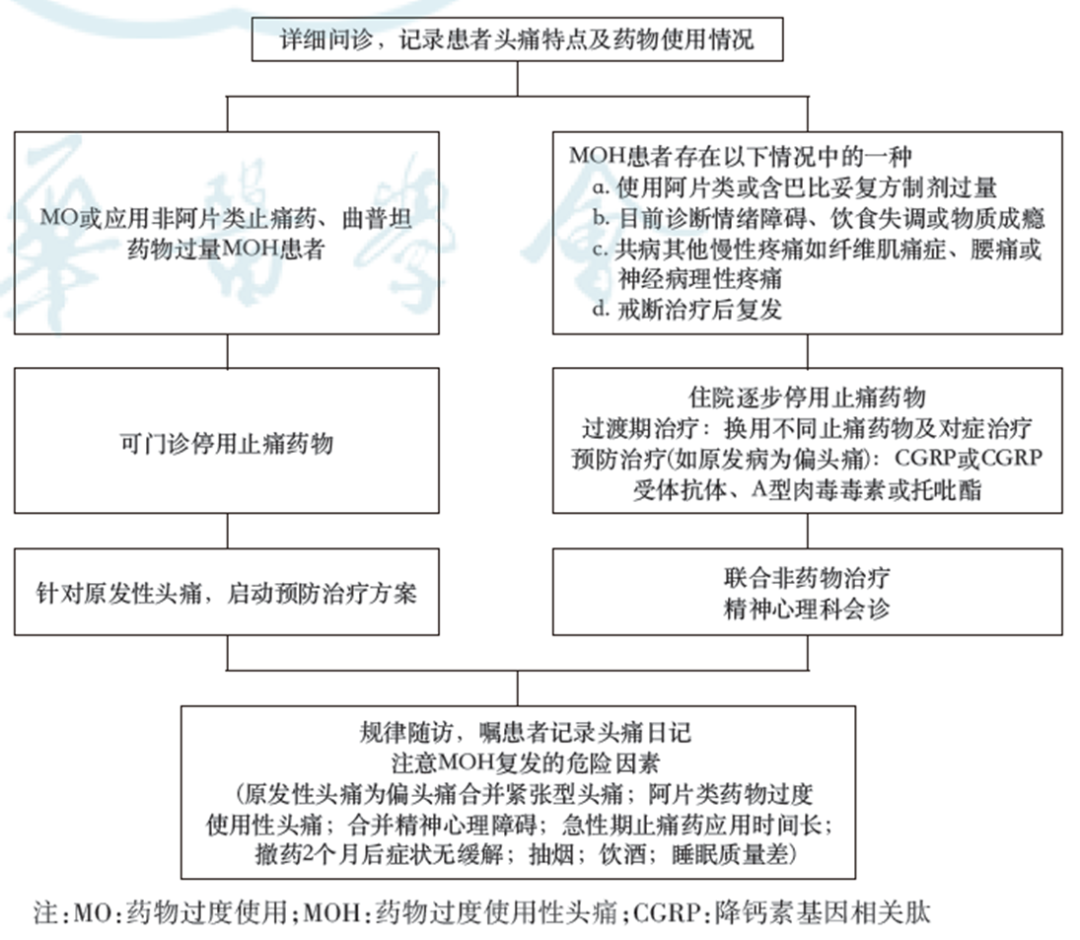
图. MOH治疗流程
原发性头痛患者教育是MOH管理的基石。健康教育可显著减少MOH患者的头痛频率和止痛药物的应用次数,效果可持续16个月。
建议所有MOH患者接受健康教育,单纯患者教育可改善患者症状(Ⅱ级推荐,B 级证据)。
MOH患者教育需包括:
1)告知MOH的概念及药物过度使用导致MOH的可能机制;
2)告知停用过度使用药物对于治疗MOH的重要性,以及停药之后可能出现的症状;
3)告知MOH患者在治愈后仍有复发风险,1年内复发风险最高,应该注意加强随访。
1. 撤药方案
完全撤药同步启动预防性治疗可作为MOH患者首选方案(I级推荐,A级证据)。一项纳入27项RCT的系统评价结果表明,完全撤药联合预防性治疗的疗效优于单纯撤药方案。
2. 撤药速度
对于过度使用曲普坦类、麦角胺类、对乙酰氨基酚、NSAIDs和复方止痛药的MOH患者,可立即停药。但是,对于阿片类药物或巴比妥类药物过度使用的MOH患者,早期完全停药后可能出现严重戒断反应,推荐采用逐步撤药的方式(I级推荐,B级证据)。
3. 住院指征
对于无合并危险因素的MOH患者首选门诊撤药,而对于合并严重精神症状、药物成瘾/滥用、多种类型止痛药过度使用、既往撤药失败的MOH患者推荐住院撤药治疗(II级推荐,B级证据)。
4. 过渡期治疗
撤药初期可能会出现头痛加剧(发生率约70%)、胃肠道症状(约20%~40%)、情绪波动或失眠(约40%~60%)等戒断症状,通常维持2~7天。
1)戒断性头痛:
急性止痛药需选择与原有过度使用药物机制不同的药物,瑞美吉泮可用于偏头痛合并MOH患者戒断性头痛的急性止痛治疗(II级推荐,B级证据);
塞来昔布(400mg/d)连续使用5天,可用于减少戒断性头痛发作(III级推荐,B级证据);
皮质类固醇激素、丙戊酸盐可用于减少戒断性头痛发作(III级推荐,C级证据)。
2)胃肠道症状:
甲氧氯普胺可用于戒断时胃肠道症状(II级推荐,A级证据),但是需警惕其不良反应。
3)情绪和睡眠障碍:
三环类药物(阿米替林、多塞平)、氯丙嗪可用于戒断时睡眠障碍和焦虑抑郁症状(III级推荐,C级证据),但是需小剂量起始、个体化治疗,注意随访和监测不良反应。
1.应用时机:建议MOH患者戒药同时联用预防性治疗(I级推荐,A级证据)。
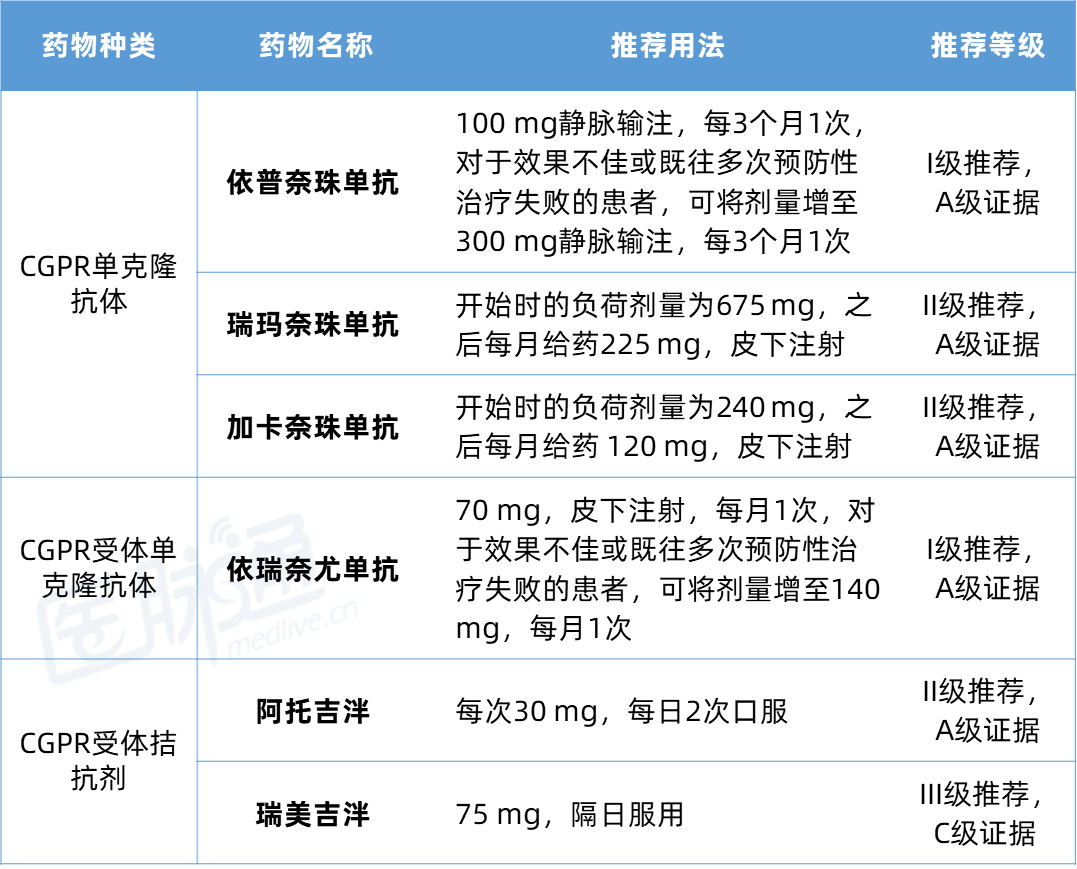
2.治疗药物(以偏头痛合并MOH为主)
CGRP类药物:在临床应用CGRP类药物时,应充分评估个体差异与长期安全性。
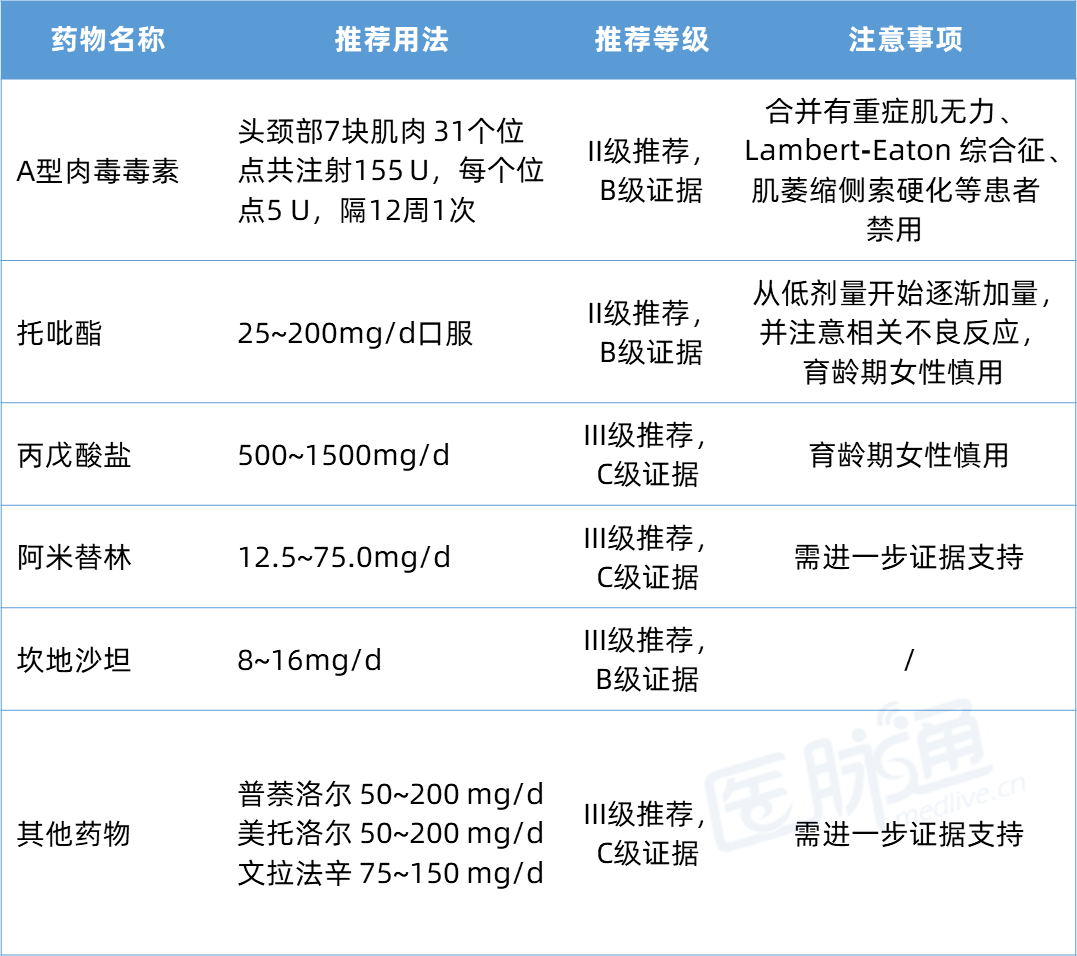
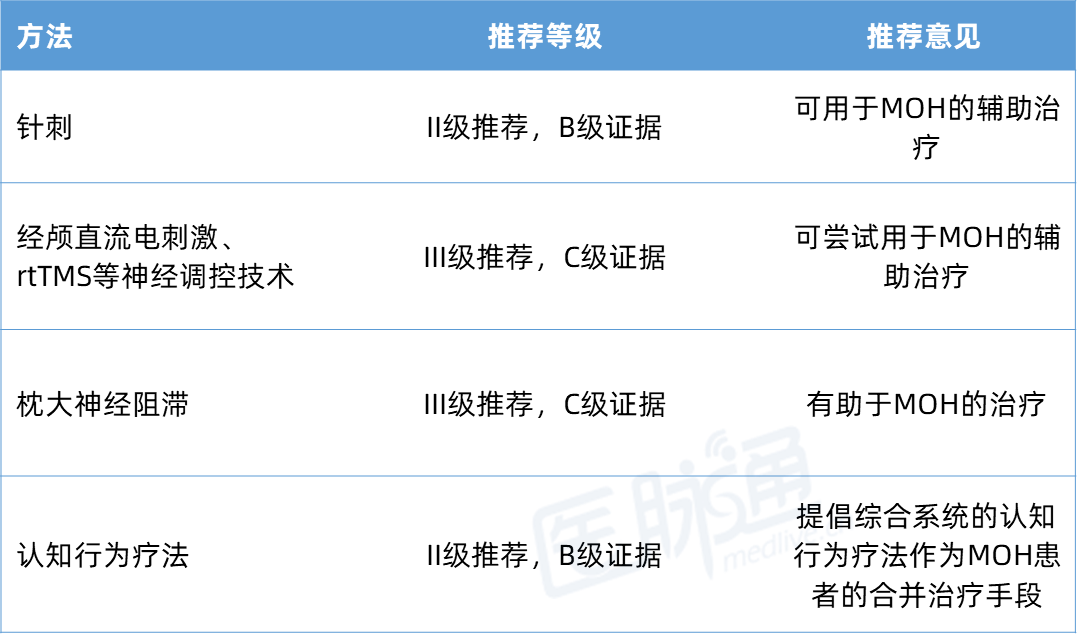
其他预防性药物:
MOH短期预后良好,60%~83%患者停药1年后仍保持无药物过度使用。10%~40%的患者出现复发,且大部分复发发生于撤药后1年内。
复发高危因素:
原发性头痛为偏头痛合并紧张型头痛
阿片类药物过度使用性头痛
合并精神心理障碍
急性期止痛药应用时间长
撤药2个月后症状无缓解
抽烟、饮酒、睡眠质量差等
预防策略:
医脉通整理自:中华医学会神经病学分会头痛协作组, 中国卒中学会头痛分会. 药物过度使用性头痛诊断与治疗中国专家共识2025(中华医学会神经病学分会第一版)[J]. 中华神经科杂志, 2026, 59(1): 18-33.

(本网站所有内容,凡注明来源为“医脉通”,版权均归医脉通所有,未经授权,任何媒体、网站或个人不得转载,否则将追究法律责任,授权转载时须注明“来源:医脉通”。本网注明来源为其他媒体的内容为转载,转载仅作观点分享,版权归原作者所有,如有侵犯版权,请及时联系我们。)