背景
近年来,癌症治疗正在经历从“单一手段”到“多模式协同”的转变。多模式治疗的核心不只是把治疗手段简单相加,而是强调整合与序贯:在不同阶段调用不同疗法的机制优势,实现互补增效,把“短期缓解”尽可能转化为“长期生存”。
在肌层浸润性
在这一背景下,“强化系统治疗 → 巩固性根治手术”的序贯模式正在成为一个越来越重要的治疗方向。本文结合欧洲泌尿外科协会系列期刊发表的两项近期研究,聚焦一个关键问题:系统治疗带来深度缓解之后,巩固性膀胱全切除术的意义究竟在哪里?
医学博士
南京医科大学第一附属医院(江苏省人民医院)泌尿外科副主任医师
美国纪念斯隆凯特林癌症中心访问学者
专业研究方向为尿路上皮癌的基础、临床研究及综合治疗
目前主持完成国家自然科学基金青年基金1项,中国博士后科学基金面上项目1项
获华夏医学科技奖三等奖1项,江苏省科学技术奖三等奖2项,江苏医学科技奖二、三等奖各一项等
文献解析1

研究目的:
该研究聚焦于临床淋巴结阳性的膀胱癌患者,意在探讨新辅助治疗策略(替雷利珠单抗联合吉西他滨和顺铂)与后续巩固性膀胱全切除术对肿瘤缓解率及生存预后的影响
研究设计:
本研究为前瞻性研究(NCT04570410),纳入cT2-4N1-3M0期膀胱癌患者。治疗方案包括替雷利珠单抗(200 mg,第8日)、吉西他滨(1,000 mg/m2,第1和8日)和顺铂(70 mg/m2,第2 ~ 4日),每21日给药1次,共3个周期。RC在新辅助治疗结束后6周内进行。主要终点为病理完全缓解(pCR)(ypT0N0)。次要终点包括病理降期(<ypT2N0)、无进展生存期、总生存期和安全性。
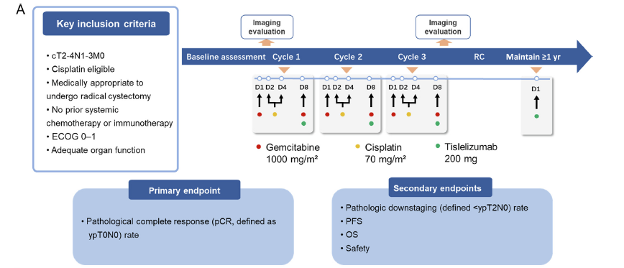
图1 研究设计流程图
关键研究结果:
共纳入30例,其中28例符合标准;19例完成新辅助并接受RC
总体临床完全缓解率:31%
最终病理:7例(37%)达到pCR;10例(53%)病理降期;14例(74%)实现pN0(淋巴结病理完全缓解)
中位随访28个月,13例出现进展或死亡
值得注意的是,完成巩固性膀胱全切除术的患者无进展生存期 (PFS)显著优于未完成者,这凸显了“手术巩固”可能是把系统治疗优势真正转化为长期获益的关键环节。
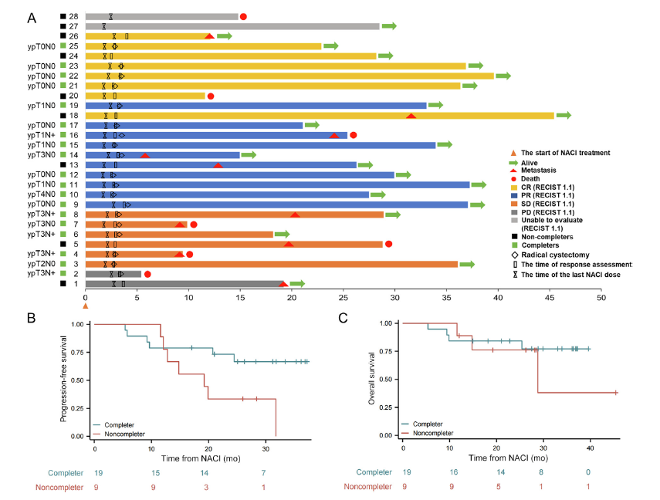
图2:患者临床结局、病理反应及预后分析(A)所有患者的影像学评估、生存时间及生存状态。(B) 完成者(接受 NACI 和巩固性RC治疗)与未完成者(未接受巩固性RC治疗)的 PFS 分析。(C) 完成者与未完成者的总生存期(OS)比较。
临床意义:
研究表明,新辅助治疗与巩固性手术的联合应用,可以显著提高治疗效果,开创了治疗淋巴结阳性膀胱癌的新路径。
文献解析2
诱导性

研究目的:
主要面向转移性尿路上皮癌患者,评估在接受诱导治疗(维恩妥尤单抗与免疫检查点抑制剂联合)后的巩固性手术对患者生存期及疾病控制的效果。
研究设计:
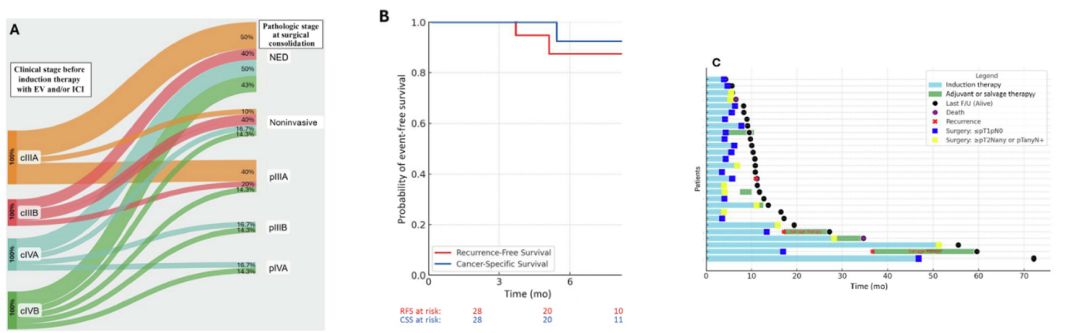
多中心回顾性研究,患者先接受药物诱导治疗,将肿瘤负荷降至可控水平,再进行后续的巩固性手术。
关键研究结果:
23例(82%)在手术时出现病理降期,其中12例(43%)达到ypT0N0,未出现病理分期上调
26例接受根治性巩固手术者中,89%在末次随访无瘤生存
术后复发3例,其中仍包含ypT0N0 R0与ypTis N0 R0个案
3例虽ypT0但仍为ypN+,提示巩固性手术(尤其规范淋巴结清扫)在“纠正真实分期”上的独特价值
值得注意的是,22例患者(79%)在术后完全停止了全身性治疗。
临床意义:
通过诱导治疗减小肿瘤负荷,为后续的外科手术提供了更有利的条件,从而实现对晚期尿路上皮癌更有效的控制。

巩固性根治性膀胱切除术——多模式协同治疗中的基石
主任医师,教授,博⼠⽣导师
南京医科⼤学第⼀附属医院(江苏省⼈⺠医院)泌尿外科副主任
外科教研室主任
江苏省“科教强卫”⼯程医学重点⼈才
江苏省“333⼯程”培养对象
江苏省“六⼤⼈才⾼峰” ⾼层次⼈才,南京市有突出贡献中⻘年专家
中华医学会泌尿外科分会肿瘤学组委员
中国抗癌协会微创学组委员
中国抗癌协会泌尿⽣殖肿瘤委员
主持国家⾃然科学基⾦⾯上项⽬四项,第⼀完成⼈获江苏省科学技术奖三等奖2项,华夏医学三等奖1项,江苏医学科技⼆等奖1项,江苏新技术引进⼀等奖2项
以第⼀作者或通讯作者发表SCI论⽂70余篇,其中影响因⼦⼤于10分的8篇
在cN+ MIBC及部分晚期尿路上皮癌中,单一治疗模式往往难以同时完成“全身控制”和“局部根治”。新一代系统治疗(免疫联合化疗/抗体偶联药物[ADC]等)确实提升了起始疗效,但越是出现深度缓解,越需要回答一个更本质的问题——我们看到的缓解,是真的吗?足够了吗?能持久吗?
一、系统治疗:为巩固性手术创造更佳条件
对于cN+ MIBC患者,强大的初始系统治疗旨在实现最大程度的肿瘤退缩和微转移灶清除。近年来,以免疫检查点抑制剂联合化疗或ADC药物的方案展现出巨大潜力:
免疫联合化疗:化疗可直接杀伤快速分裂的肿瘤细胞,同时可能暴露肿瘤抗原、改变肿瘤微环境,与免疫治疗产生协同作用,旨在提高pCR率,为手术切除创造更清晰、更安全的外科边界。
免疫联合ADC:ADC药物能够像“精准制导导弹”一样,将细胞毒药物高效递送至肿瘤细胞内部,引发强大的杀伤效应。这种效应与免疫治疗激活全身性抗肿瘤免疫应答的作用相结合,可能实现对原发灶和淋巴结转移灶更深层次、更持久的控制,甚至有望将部分初始不可切除的病灶转化为可手术切除状态。
这些强化系统治疗方案的共同目标是:最大化地减少肿瘤负荷,降低术后复发风险,并筛选出那些对系统治疗极其敏感、且极有可能从后续根治性手术中获得长期无病生存的患者群体。
二、巩固性手术:将系统治疗的优势“固化”为生存获益
然而,无论系统治疗多么有效,其局限性依然存在:
1. 影像学缓解≠病理学清除
影像学上的“消退”并不能等同于“肿瘤被根除”。只有通过手术标本才能获得最关键的ypT/ypN分期与真实病理反应,这是预后判断与后续治疗决策的“硬证据”。
2. 清除“残余风险”:把看不见的残余风险一次性清干净
即便影像提示原发灶明显缩小、淋巴结消退,仍可能存在残留活性肿瘤细胞或微转移灶。这些“残余”往往是未来复发与远处转移的源头。巩固性RC通过切除原发灶 + 规范盆腔淋巴结清扫,提供了目前任何非手术手段都难以完全替代的“清除确定性”。
3. 实现治愈的关键一环:分期修正本身就是治疗收益
对于cN+患者,治疗目标是争取治愈。研究表明,达到pCR的患者预后极佳[6]。分期修正本身就是治疗收益,文献2中“ypT0但仍为ypN+”的现象提示:如果缺少手术与淋巴结清扫,部分患者可能会被误判为“完全缓解”,从而错过进一步治疗策略调整的窗口。
三、这也是“保膀胱”讨论必须跨过的门槛
当系统治疗后出现“临床CR”,保膀胱当然令人向往——但在高危人群中,真正的问题是:
我们是否有足够可靠的方式证明“病理也完全清除”?
如果并非真正清除,代价由谁承担?复发是否还能补救?
因此,新型系统治疗与巩固性手术并非替代关系,而是协同增效的“组合拳”。强效的系统治疗为手术的成功实施铺平道路、降低难度;而及时的巩固性膀胱全切除术则负责“打扫战场”,彻底清除残余病灶,并将治疗反应转化为确切的生存获益。
未来展望:更精准的筛选,但更稳固的底座
在免疫检查点抑制剂与ADC时代,膀胱癌的多模式治疗的内涵仍在不断升级。对cN+ MIBC等高危人群而言,“强化系统治疗 + 巩固性膀胱全切除术”的序贯策略体现了 “全身控制”与“局部根治”的辩证统一:系统治疗为手术创造机会,手术为系统治疗的成功提供保障和验证。未来,随着更精准的生物标志物和疗效预测模型的发展,“谁适合保膀胱”会更清晰、选择会更个体化。但在可预见的阶段,巩固性手术在治愈导向路径中的基石地位仍难以替代。
参考文献
1.Stein, J. P. et al. Radical cystectomy in the treatment of invasive bladder cancer:long-term results in 1,054 patients. J. Clin. Oncol. 19, 666–675 (2001).
2.Al-Alao O, Mueller-Leonhard C, Kim SP, Amin A, Tucci C, Kott O, Mega A, Golijanin D, Gershman B. Clinically node-positive (cN+) urothelial carcinoma of the bladder treated with chemotherapy and radical cystectomy: Clinical outcomes and development of a postoperative risk stratification model. Urol Oncol. 2020 Mar;38(3):76.e19-76.e28.
3.Horn, T. et al. Clinical prognosticators of survival in patients with urothelial carcinoma of the bladder and lymph node metastases after cystectomy with curative intent. World J.Urol. 33, 813–819 (2015).
4. Zhuang J, et al. Consolidative Radical Cystectomy Following Neoadjuvant Tislelizumab Plus Gemcitabine and Cisplatin in Clinically Lymph Node-positive Bladder Cancer: A Prospective Study. Eur Urol Open Sci. 2025 Dec 1;83:36-45.
5. Roberson DS, et al. Consolidative Surgery for Advanced Urothelial Carcinoma Following Induction Enfortumab Vedotin and/or Immune Checkpoint Inhibitor Therapy: A Multicenter Analysis. Eur Urol. 2025 Aug;88(2):212-214.
6. Necchi A, et al. Gemcitabine intravesical system plus cetrelimab or cetrelimab alone as neoadjuvant therapy in patients with MIBC: primary analysis and biomarker results of SunRISe-4. J Clin Oncol. 2025 Dec 3:101200JCO2502382.
审校:Lya
排版:Checky
执行:Lya
本平台旨在为医疗卫生专业人士传递更多医学信息。本平台发布的内容,不能以任何方式取代专业的医疗指导,也不应被视为诊疗建议。如该等信息被用于了解医学信息以外的目的,本平台不承担相关责任。本平台对发布的内容,并不代表同意其描述和观点。若涉及版权问题,烦请权利人与我们联系,我们将尽快处理。
医脉通是专业的在线医生平台,“感知世界医学
(本网站所有内容,凡注明来源为“医脉通”,版权均归医脉通所有,未经授权,任何媒体、网站或个人不得转载,否则将追究法律责任,授权转载时须注明“来源:医脉通”。本网注明来源为其他媒体的内容为转载,转载仅作观点分享,版权归原作者所有,如有侵犯版权,请及时联系我们。)