
慢性HBV感染是一个严重的公共卫生问题。国家“十三五”传染病重大专项“中国慢性
血清ALT仍为反映肝脏炎症最直接、经济和重要的指标。当前,ALT的正常值上限(ULN)或治疗阈值的判断标准尚不一致。世界卫生组织“乙型肝炎防治指南”建议ALT的ULN为男性30 U/L、女性19 U/L,美国“慢性HBV感染管理治疗流程:2021年修订”建议ALT的ULN为男性35 U/L、女性25 U/L,欧洲肝病学会“HBV感染管理的临床实践指南”则建议ALT的ULN为40 U/L。笔者团队前期单中心研究显示,判断显著肝组织病理损伤的ALT阈值(诊断临界值)为25 U/L(无论男性或女性);多中心研究显示,判断慢性HBV感染“灰区”人群显著肝组织学改变的ALT阈值为男性27 U/L、女性24 U/L。但正如我国《慢性乙型肝炎防治指南(2022年版)》指出,这些ALT阈值是否适合我国慢性HBV感染者,仍需更多的研究不断验证。为此,本研究通过对ALT持续低水平(≤40 U/L)、HBV DNA阳性,且未接受抗病毒治疗的慢性HBV感染者肝穿刺组织病理特征及临床特征进行分析,验证不同ALT不治疗阈值的判断价值,以期为临床诊治提供指导。

1资料与方法
回顾性选取2015年1月—2023年12月在宁波市第二医院住院接受肝穿刺活检的慢性HBV感染者。纳入标准:(1)HBsAg阳性6个月以上;(2)HBV DNA阳性(>30 IU/mL);(3)血清ALT及AST均≤40 U/L(1年内连续随访3次,每次至少间隔3个月);(4)未接受抗病毒治疗;(5)基本临床资料完整,已完善
术前1周内检测血常规、凝血功能、血液生化、HBV血清学标志物、HBV DNA等实验室数据。血液生化采用Olympus全自动生化分析仪检测;HBV血清学标志物采用Abbott化学发光分析仪检测;HBV DNA采用ABI 7500荧光定量PCR仪检测,检测下限为30 IU/mL。依据公式计算诊断模型APRI(AST和PLT比率指数)、FIB-4(
术前需排除肝穿刺活检禁忌证。彩色超声确定穿刺部位并在超声引导下以一次性肝穿刺活检针穿刺(16G)。肝组织长度>1.5 cm、汇管区的数量≥6个,并以4%中性甲醛固定,石蜡包埋,连续切片。分别进行苏木精-伊红染色、网状纤维染色、Masson染色、苦味酸-天狼星红染色,以我国慢性肝炎分级/分期系统判断肝脏炎症活动度分级(G0~G4)和肝纤维化分期(S0~S4);采用免疫组织化学法检测HBsAg和HBcAg等。由广州金域医学检验中心的两位病理科医生统一阅片。
根据ALT的ULN或治疗阈值分为一组(男性≤35 U/L、女性≤25 U/L)、二组(男性≤30 U/L、女性≤19 U/L)、三组(男性≤27 U/L、女性≤24 U/L)、四组(≤25 U/L);ALT ULN以外的人群为五组(即男性>35 U/L、女性>25 U/L)、六组(男性>30~≤35 U/L、女性>19~≤25 U/L)。根据患者肝组织病理学改变分为

2结果
共选取1 036例慢性HBV感染者,剔除2020—2022年的患者199例和HBV感染合并肝细胞脂肪变性104例,最终纳入733例,其中男373例,女360例,年龄13~73岁,平均(36.82±10.82)岁。733例患者中,一组575例、二组430例、三组443例、四组446例、五组158例、六组145例。所有入组患者肝脏炎症活动度分级G0、G1、G2、G3、G4分别有101例(13.78%)、373例(50.89%)、212例(28.92%)、45例(6.14%)和2例(0.27%),≥G2患者259例(35.33%);肝纤维化分期S0、S1、S2、S3、S4分别有147例(20.05%)、375例(51.16%)、121例(16.51%)、56例(7.64%)和34例(4.64%),≥S2患者211例(28.79%);无治疗指征患者427例(58.25%),有治疗指征患者306例(41.75%)。
二组、五组及六组患者炎症活动度分级差异有统计学意义(χ2=22.869,P<0.001);3组Ridit值分别为0.462、0.586、0.518,其中二组的Ridit值最低,五组最高,两组Ridit值比较,差异有统计学意义(F=11.082,P<0.001)。3组间≥G2和≥G3构成比比较,差异均有统计学意义(χ2值分别为21.742、14.921,P值分别为<0.001、0.001);其中二组≥G2和≥G3构成比均最低,与其他两组≥G2和≥G3构成比相比较,差异均有统计学意义(P值均<0.05)(表1、2)。
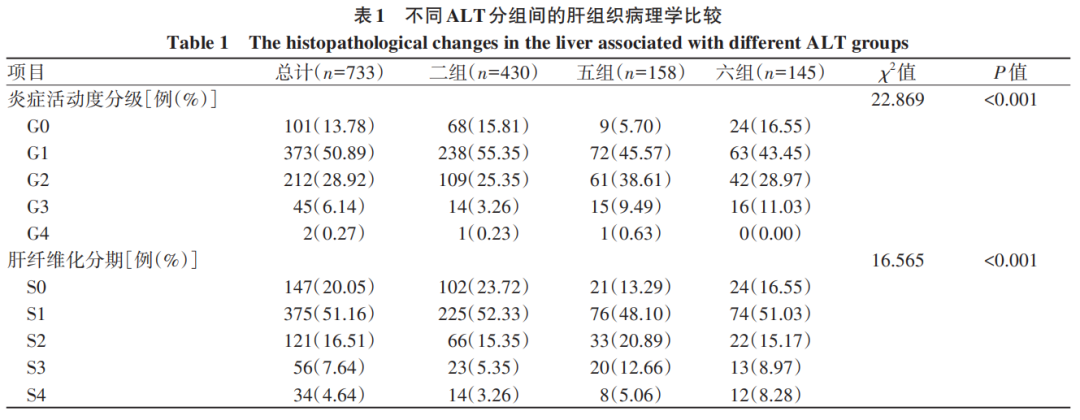
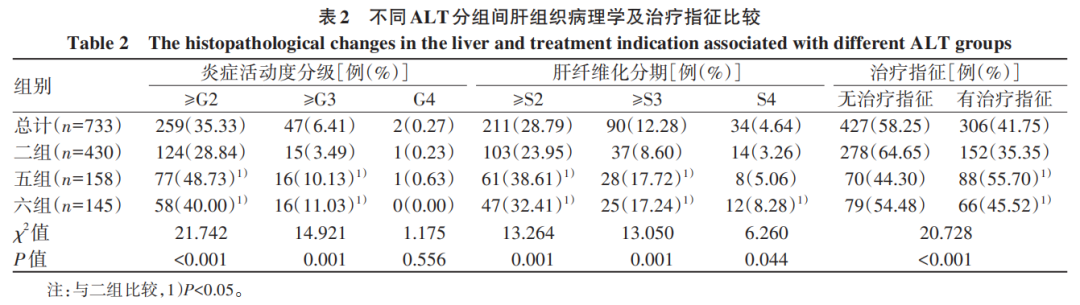
二组、五组、六组患者肝纤维化分期差异有统计学意义(χ2=16.565,P<0.001);3组Ridit值分别为0.465、0.564、0.533,其中二组的Ridit值最低,五组最高,二组与五组、六组Ridit值比较,差异均有统计学意义(F值分别为7.054、3.103,P值分别为0.001、0.045)。3组间≥S2、≥S3和S4构成比比较,差异均有统计学意义(χ2值分别为13.264、13.050、6.260,P值分别为0.001、0.001、0.044)。二组≥S2、≥S3和S4构成比均最低,与其他两组≥S2、≥S3构成比比较,差异均有统计学意义(P值均<0.05);二组与六组S4构成比比较,差异亦有统计学意义(P<0.05)(表1、2)。
二组、五组、六组患者无治疗指征和有治疗指征构成比比较,差异有统计学意义(χ2=20.728,P<0.001),其中五组有治疗指征的构成比最高,二组最低;二组与其他两组有治疗指征构成比比较,差异均有统计学意义(P值均<0.05)(表2)。
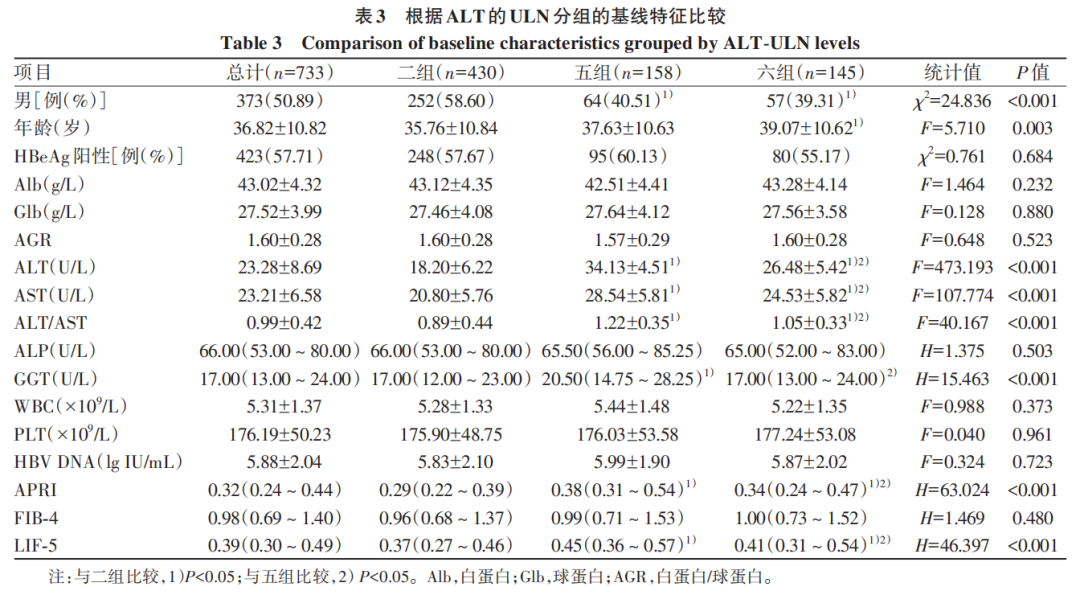
二组、五组、六组患者男性占比比较,差异有统计学意义(P<0.001),其中二组男性患者占比最高,与其余两组比较,差异均有统计学意义(P值均<0.05)。3组间年龄、ALT、AST、ALT/AST、GGT、APRI、LIF-5比较,差异均有统计学意义(P值均<0.05)。其中二组的年龄与六组比较,差异有统计学意义(P<0.05);二组的ALT、AST、ALT/AST、APRI、LIF-5最低,五组最高,二组与五组、六组的ALT、AST、ALT/AST、APRI、LIF-5比较,差异均有统计学意义(P值均<0.05);五组与六组的ALT、AST、ALT/AST、APRI、LIF-5比较,差异均有统计学意义(P值均<0.05);五组的GGT水平最高,与二组、六组比较,差异均有统计学意义(P值均<0.05)(表3)。
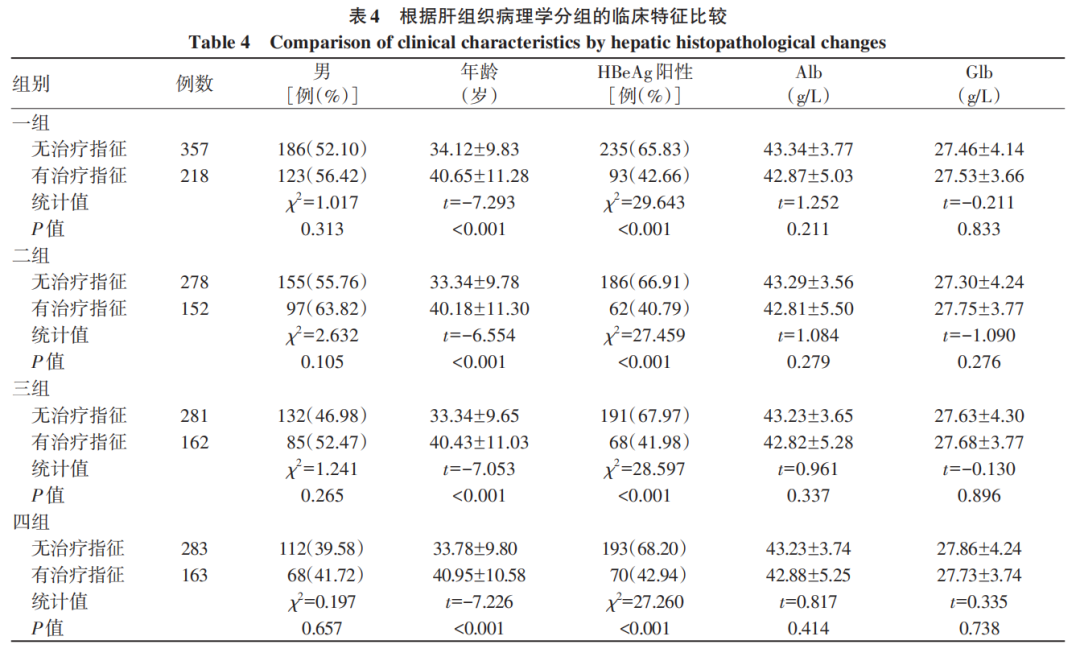
一组~四组有治疗指征患者的HBeAg阳性构成比、PLT和HBV DNA水平均低于无治疗指征患者,而年龄、ALT、AST、GGT、APRI、FIB-4及LIF-5均高于无治疗指征患者,差异均有统计学意义(P值均<0.05)(表4)。
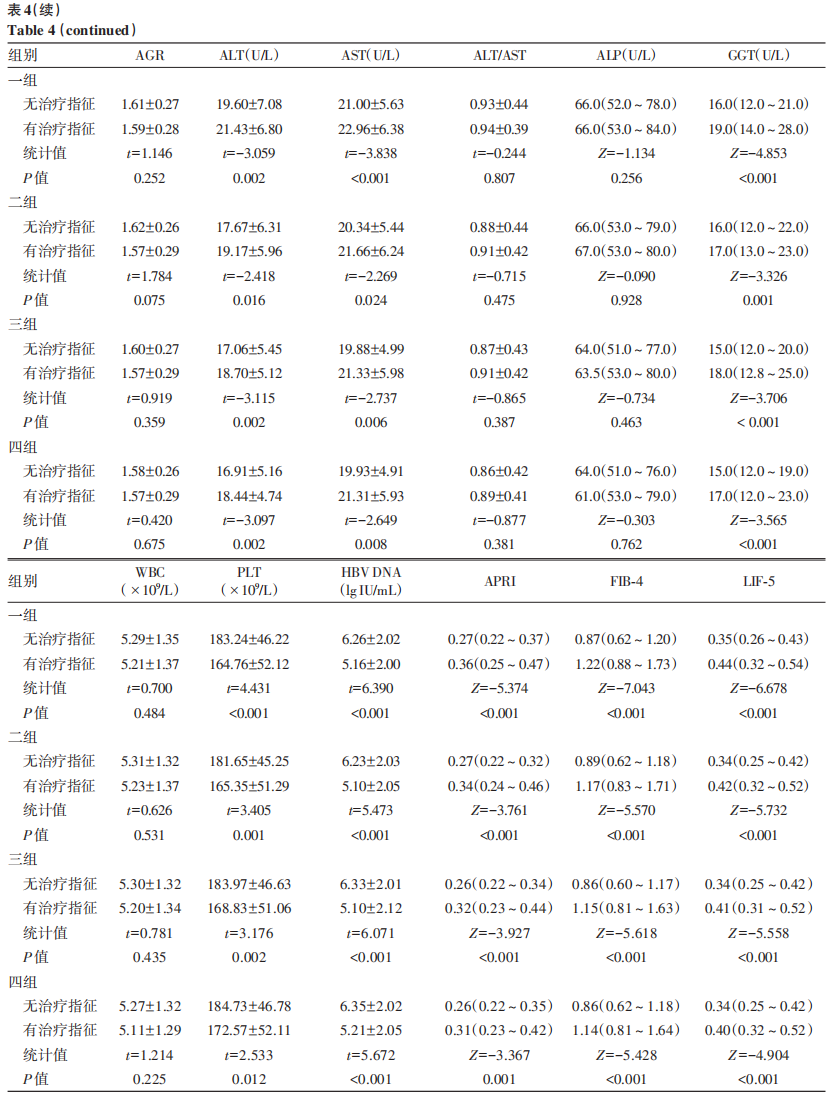
多因素Logistic回归分析结果显示,一组患者治疗指征的影响因素为年龄、GGT和HBV DNA;二组为HBeAg、年龄、GGT和PLT;三组为年龄、ALT、HBV DNA和LIF-5;四组为年龄、ALT和HBV DNA(P值均<0.05)(表5)。
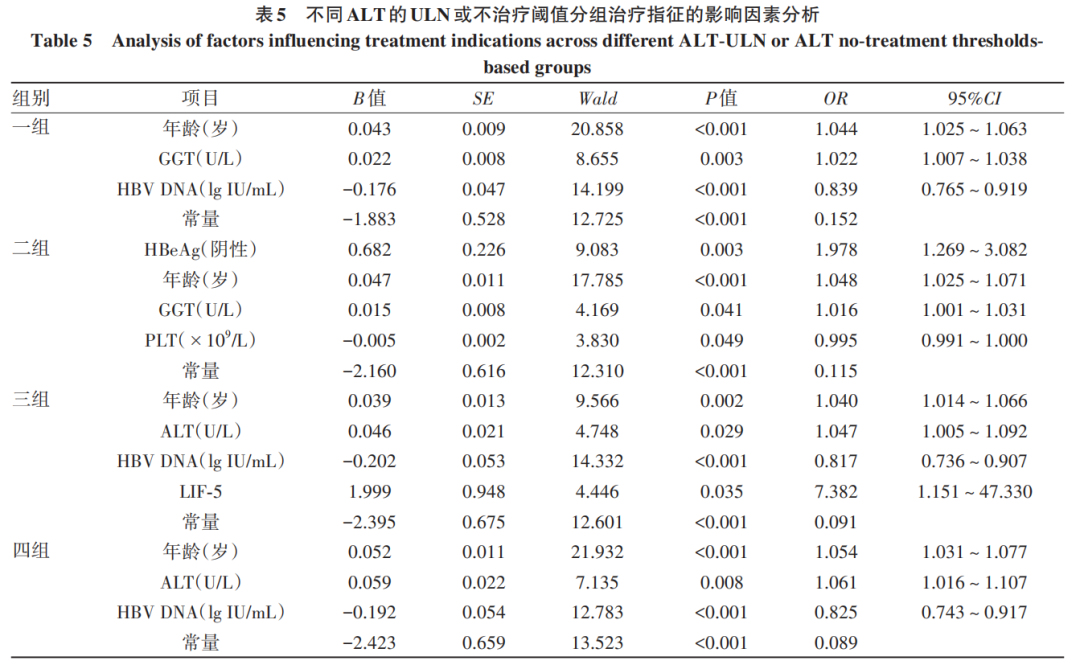
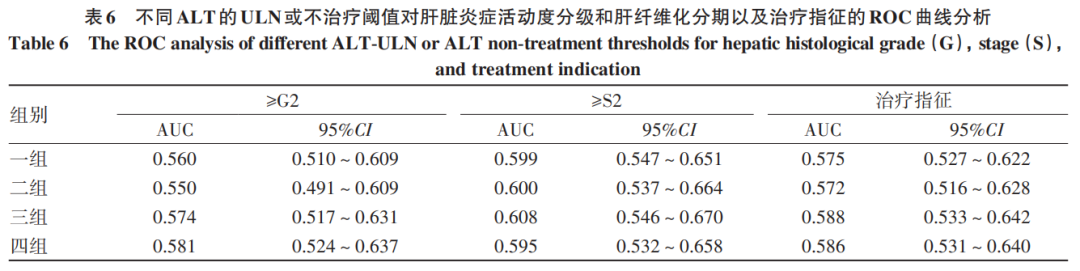
一组~四组判断≥G2、≥S2、治疗指征的AUC均<0.7(表6)。一组判断治疗指征的敏感度最低(28.76%),特异度、PPV、阳性似然比和阴性似然比均最高;二组的敏感度及NPV最高,阴性似然比最低;三组与四组各项指标均较为接近(表7)。

3讨论
目前,慢性HBV感染的抗病毒治疗适应证逐渐扩大,已经进入或接近“全员治疗”或“简化治疗”时代。HBV感染者选择通过肝组织病理来判断治疗与否的比例可能会逐渐降低,但在ALT治疗阈值降低的背景下,肝组织病理学在判断肝脏疾病严重程度(肝脏炎症活动度和肝纤维化程度)方面仍起着十分重要的作用。
作为判断肝脏疾病进展风险和启动HBV感染抗病毒治疗的关键替代指标之一,在慢性HBV感染者中,血清ALT水平与疾病进展及预后具有明确的相关性。ALT持续低水平(≤40 U/L)的慢性HBV感染者,随着ALT水平升高,肝组织病理损伤程度加重。本研究中,733例慢性HBV感染人群≥G2患者占35.33%、≥S2患者占28.79%,有治疗指征者占41.75%。肝脏炎症活动度分级的Ridit值、≥G2的构成比五组最高,六组次之,二组最低;≥G3的构成比六组最高,五组次之,二组最低。肝纤维化分期的Ridit值、≥S2、≥S3的构成比五组最高,六组次之,二组最低;S4的构成比六组最高,五组次之,二组最低。有治疗指征的构成比五组最高,六组次之,二组最低。因此,临床上确有必要降低判断明显肝组织病理损伤的ALT阈值。
然而,国内外对于ALT治疗阈值或ULN的标准不同。本研究发现,即使ALT低水平(≤40 U/L)的慢性HBV感染者,随着ALT水平的升高,肝组织病理损伤程度加重相关的其他替代指标或诊断模型(AST、ALT/AST、GGT、APRI、LIF-5)也相应升高,与其他研究结果一致。在一组~四组判断肝组织≥G2、≥S2、治疗指征的AUC均<0.7的情况下,二组ALT的ULN可能更有利于扩大慢性HBV感染抗病毒治疗适应证。
ALT水平受多种因素影响,例如人口学特征、疾病状态、生化学指标和检测方法等。因此,肝脏病理损伤严重程度还需结合GGT水平、诊断模型(如APRI、LIF-5)、患者年龄、HBeAg、PLT、HBV DNA等因素综合评估,尤其是ALT低水平(≤40 U/L)的慢性HBV感染者。年龄增长、低水平PLT为反映肝脏疾病严重程度的指标,已获得一致认同。与HBeAg阳性患者相比较,HBeAg阴性患者的HBV DNA平均水平通常较低,对于ALT低水平(≤40 U/L)的慢性HBV感染者,若HBeAg阴性且HBV DNA阳性,或HBV DNA低中水平复制(≤107 IU/mL),则其肝脏病理损伤可能更为严重。
本研究剔除了HBV感染合并肝细胞脂肪变性患者,旨在避免两种疾病状态共存以及相应的糖脂代谢异常对肝脏病理诊断和ALT阈值诊断效能的影响。本研究尚有一些不足之处:(1)本研究为单中心回顾性横断面研究,基于已知变量进行分析,难以确定潜在的影响因素及其因果关系,可能导致结论出现偏差;(2)部分患者未进行肝脏硬度检测,以致该结果未纳入分析,笔者团队将在后续的随访队列研究中给予完善;(3)本研究的样本量偏小,后续验证需进一步扩大样本量并开展多中心研究。
本研究为验证不同ALT不治疗阈值判断肝脏病理损伤严重程度的价值提供了一定的参考。一组判断治疗指征的特异度较高,但敏感度较低;二组判断治疗指征的敏感度较高,但特异度较低。虽然一组~四组ALT不治疗阈值判断肝脏病理损伤严重程度的AUC均<0.7,但四组判断肝组织≥G2的AUC相对较高,三组判断肝组织≥S2及治疗指征的AUC相对较高,且三组、四组各项诊断效能的指标均较为接近。因此,对于ALT持续低水平(≤40 U/L)的慢性HBV感染者,三组、四组的不治疗阈值可能更为合理。

https://www.lcgdbzz.org/cn/article/doi/10.12449/JCH251014

舒明, 蒋素文, 胡爱荣, 等 . ALT持续低水平慢性HBV感染者中ALT不治疗阈值或正常值上限与肝脏病理损伤的关系[J]. 临床肝胆病杂志, 2025, 41(10): 2044-2053
来源:临床肝胆病杂志
医脉通是专业的在线医生平台,“感知世界医学脉搏,助力中国临床决策”是平台的使命。医脉通旗下拥有「临床指南」「用药参考」「医学文献王」「医知源」「e研通」「e脉播」等系列产品,全面满足医学工作者临床决策、获取新知及提升科研效率等方面的需求。
本平台旨在为医疗卫生专业人士传递更多医学信息。本平台发布的内容,不能以任何方式取代专业的医疗指导,也不应被视为诊疗建议。如该等信息被用于了解医学信息以外的目的,本平台不承担相关责任。本平台对发布的内容,并不代表同意其描述和观点。若涉及版权问题,烦请权利人与我们联系,我们将尽快处理。

(本网站所有内容,凡注明来源为“医脉通”,版权均归医脉通所有,未经授权,任何媒体、网站或个人不得转载,否则将追究法律责任,授权转载时须注明“来源:医脉通”。本网注明来源为其他媒体的内容为转载,转载仅作观点分享,版权归原作者所有,如有侵犯版权,请及时联系我们。)