近日,《Leukemia Research》杂志发表了一项回顾性、单中心研究1,比较了首次异基因
研究背景
AML是一种严重的血液系统恶性肿瘤,尽管治疗方法不断进步,但较高的复发率导致患者长期生存受限,5年生存率仅31.9%。allo-HSCT是中/高危AML患者的标准治疗方案,但仍有25%-55%的患者在移植后出现复发,2年生存率仅16%-33%。
目前,尚无针对allo-HSCT后复发AML患者的标准治疗方案。第二次allo-HSCT被视为一种潜在的治愈性选择,但由于供者可及性、患者身体状况以及对既往治疗的反应等限制,并非所有患者都能接受。此外,既往研究主要关注患者接受第二次allo-HSCT后的长期生存结局,但缺乏将其与非移植方案(第一次allo-HSCT复发后,未接受第二次allo-HSCT)直接比较的证据。
研究方法
该研究纳入了143例在2007年至2023年间首次接受allo-HSCT后复发的AML患者,其中54例后续接受了第二次allo-HSCT(HSCT2组),89例后续接受了非移植方案(no-HSCT2组),非移植方案包括最佳支持治疗和强化疗等多种替代治疗。
主要终点为总生存期(OS),次要终点包括死亡原因(复发死亡和非复发死亡[NRM])以及HSCT2组患者的预后影响因素。
核心结果
队列特征
两组患者的性别、
生存期分析
中位随访时间为5.8个月。单变量分析显示,与no-HSCT2组相比,HSCT2组患者复发后的中位OS显著长于接受非移植方案的患者(425天 vs. 80天,P=0.002,图1)。HSCT2组的1年和2年OS率分别为53.1%和39.0%,而no-HSCT2组分别为30.0%和22.3%。
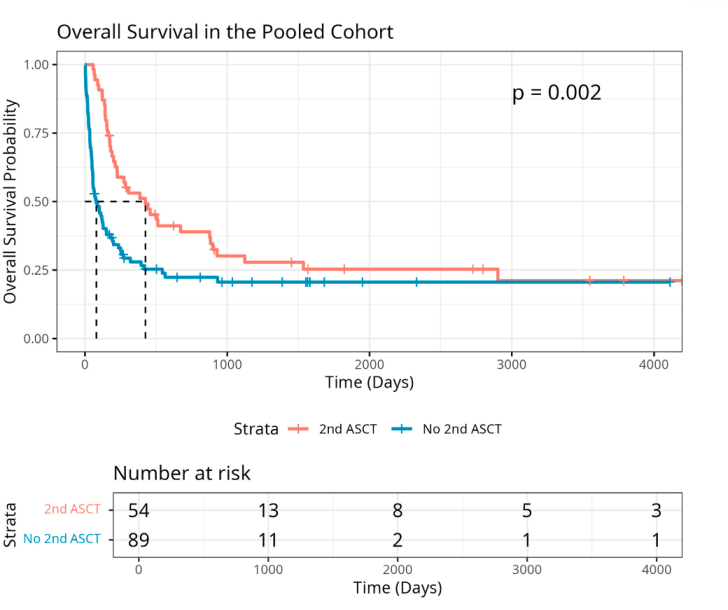
图1 中位OS对比1
为解决Kaplan-Meier分析中固有的时间偏倚并识别其他生存预测因素,研究采用了加速失效时间(AFT)模型进行多变量分析。结果显示,未接受第二次移植与生存期缩短相关,尽管未达到统计学显著性(P=0.164),该效应独立于其他协变量,如性别、ELN风险分层、NPM1突变状态、首次移植前的缓解状态、预处理方案等。此外,较差的体力状态(美国东部肿瘤协作组[ECOG]评分2-3分)与较差的预后显著相关(P<0.001);相反,超重BMI(P<0.001)和继发性AML(P=0.040)可能预示着更好的结局。
死亡原因与HSCT2组预后影响因素
两组患者在死亡类型上存在显著差异。在no-HSCT2组中,复发死亡是主要的死因,而在HSCT2组中,NRM更为普遍(P<0.01)。竞争风险模型进一步证实,no-HSCT2组患者的早期死亡主要由复发引起(P=0.001),而HSCT2组的NRM率显著更高(P=0.03,图2)。
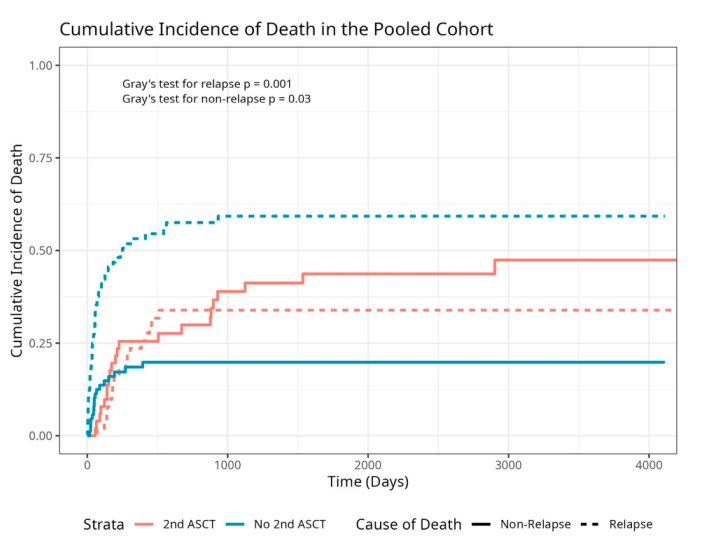
图2 死亡风险分析1
针对HSCT2组的多变量分析显示,幸存者与非幸存者在移植前完全缓解(CR)率上存在显著差异(60.0% vs. 25.6%,P=0.028),且幸存患者的ECOG评分明显更有利(P=0.031)。进一步结合AFT模型发现,缓解状态与体能状态是患者接受第二次移植后长期生存的独立因素,有利的ECOG评分(ECOG评分为1分,P=0.026)、二次移植前造血细胞移植合并症指数(HCT-CI)为0(P=0.024)以及二次移植前达CR(P<0.001)均与生存期改善显著相关(图3)。
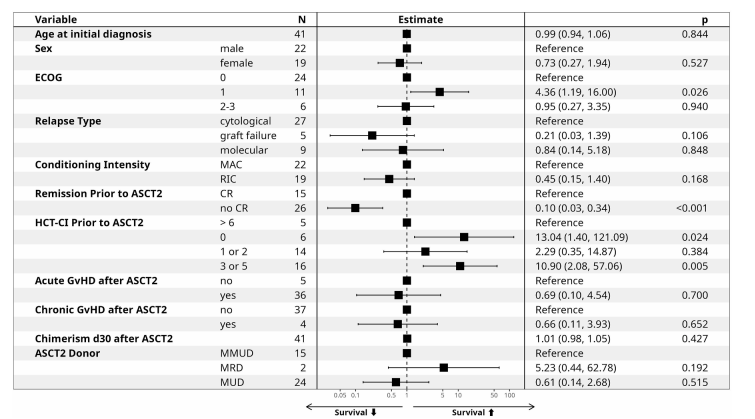
图3 HSCT2队列的多变量分析1
此外,该研究显示,no-HSCT2组的后续治疗方案存在高度异质性(图4),所有接受最佳支持治疗的患者均死亡,而接受去甲基化药物、供者淋巴细胞输注(DLI)和
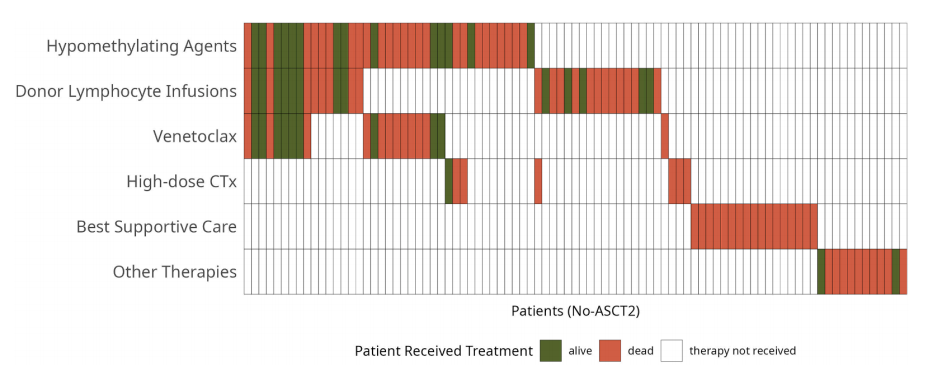
图4 no-HSCT2组的后续治疗方案1
该研究通过回顾性单中心队列分析,提供了第二次allo-HSCT与非移植方案治疗首次allo-HSCT后复发AML的比较证据,初步发现第二次allo-HSCT的疗效可能优于非移植方案,尤其适用于移植前达到CR且身体状况良好的复发AML患者。然而,这些发现应谨慎解读,因为该研究存在样本量有限、单中心效应以及部分结果未达统计学显著性等局限性。因此,未来需要更大规模、多中心的前瞻性研究来进一步验证这些发现。
参考文献:
1. Schütte D, et al. Retrospective, single-center analysis of second allogeneic stem cell transplantation versus non-transplant regimens for acute myeloid leukemia patients with relapse after first transplantation. Leuk Res. 2026 Apr 8;165:108228.
戳“阅读原文”,查看更多内容