2026年3月4日,《自然》正刊在线发表报告,首次发现三阴性乳腺癌主要通过
该研究利用绿色荧光蛋白作为可见肿瘤抗原,可以精确分离表达抗原且逃避免疫细胞攻击的转移细胞,首先对三阴性乳腺癌小鼠模型早期转移期间逃避免疫机制进行分析。
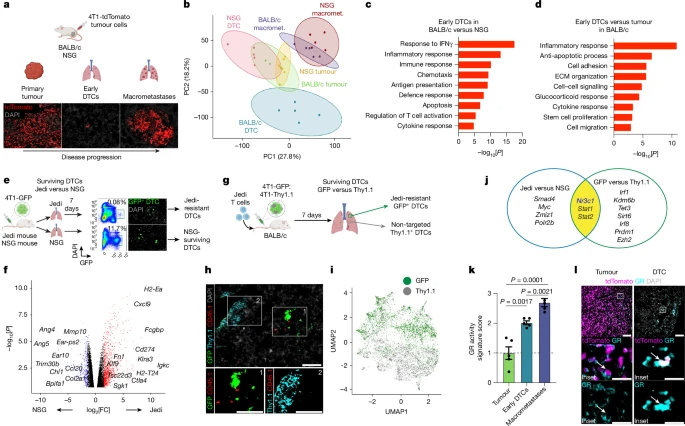
图1 三阴性乳腺癌小鼠模型早期转移期间逃避免疫机制进行分析1
对存活转移细胞分析表明,糖皮质激素受体激活是转移细胞对免疫治疗产生耐药的关键驱动因素。
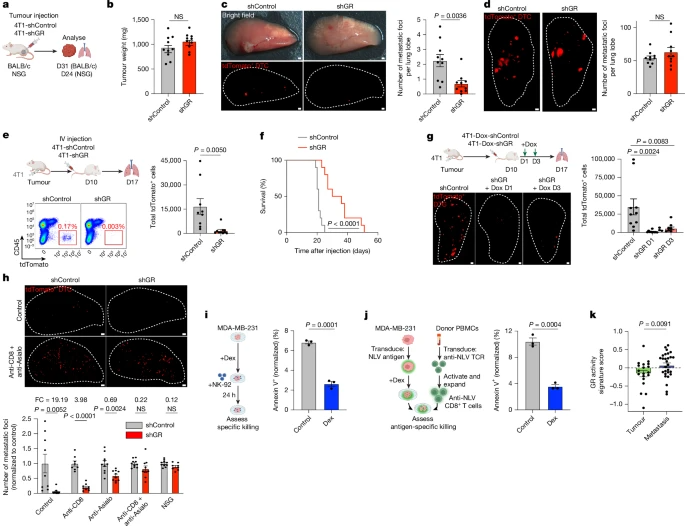
图2 存活转移细胞分析1
值得注意的是,糖皮质激素受体与临床患者结局不良以及临床前三阴性乳腺癌小鼠模型转移显著相关,人为降低癌细胞糖皮质激素受体表达,可减少转移灶形成,但是对原发灶影响微乎其微。
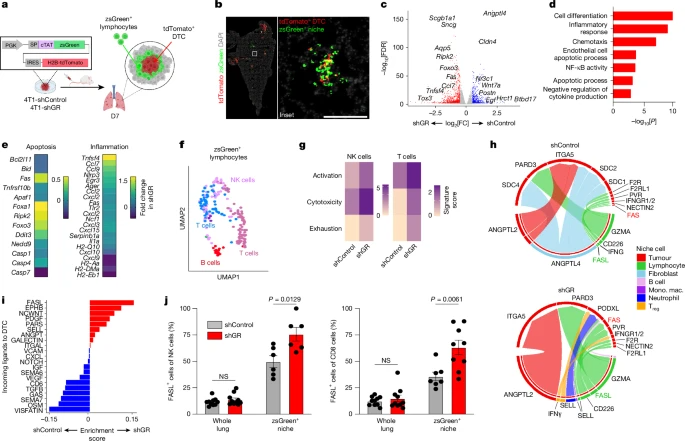
图3 糖皮质激素受体表达对病灶的影响1
利用优化标记工具进行微环境分析,发现细胞死亡受体FAS及其配体FASL是免疫细胞杀死转移细胞的关键细胞毒性通路,糖皮质激素受体激活可抑制FAS和FASL。
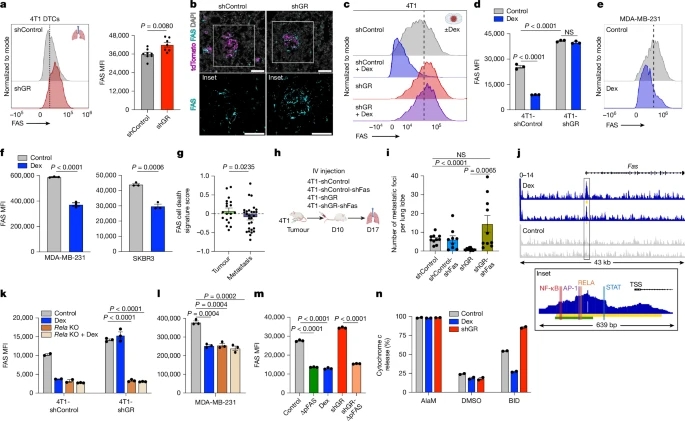
图4 糖皮质激素受体表达对病灶的影响1
单用糖皮质激素受体抑制剂米非司酮或者联合免疫治疗可以显著减少转移并延长小鼠寿命。
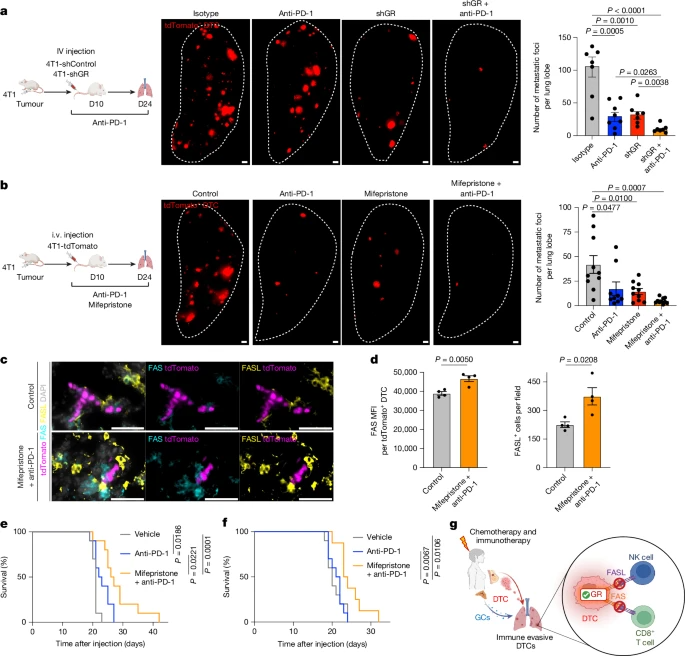
图5 糖皮质激素受体抑制剂对小鼠寿命的影响1
因此,该研究结果表明,糖皮质激素受体通过抑制FAS和FASL可保护转移细胞,逃避免疫细胞攻击,糖皮质激素受体抑制剂可增强转移细胞对免疫细胞和免疫治疗敏感性并防止转移。对于三阴性乳腺癌,除了针对原发肿瘤进行治疗,还存在清除转移细胞的治疗机会,而糖皮质激素受体是大有希望的靶点,故有必要进一步开展临床研究进行验证。
该研究将糖皮质激素→逃避免疫→转移这条线索的细胞和分子机制完整串联起来,为临床提供以下直接启示:
治疗策略前移:将来三阴性乳腺癌术后治疗可能形成“化疗清场+靶向免疫清除种子”的强化模式。
老药新用快速转化:优先研究现有老药与免疫治疗联合用于术后治疗的可行性与有效性。
患者分层新标准:肿瘤组织或液体活检测定糖皮质激素受体活性或FAS与FASL表达水平,可能成为预测转移风险和治疗效果的新型生物标志,实现更精准的患者筛选。
关注患者全身状态:该研究也间接提醒我们,患者应激状态导致体内糖皮质激素水平升高,可能不利于抗癌免疫,临床治疗应该关注并管理患者的心理压力和生理应激,或许能带来意想不到的协同获益。
总之,该工作如同探照灯,照亮了三阴性乳腺癌转移过程中曾被忽视的黑暗角落,不仅解释了为何有些癌细胞能潜伏并死灰复燃,更为我们提供了除草+除种子的联合工具箱。下一步,就是将充满希望的实验室发现,通过严谨的临床试验,从三阴性乳腺癌小鼠转化为三阴性乳腺癌患者实实在在的生存获益。
参考文献:Cassandras M, Sanchez X, Hsu L, et al. A glucocorticoid-FAS axis controls immune evasion during metastatic seeding. Nature. 2026 Mar 4.
来源:SIBCS
本平台旨在为医疗卫生专业人士传递更多医学信息。本平台发布的内容,不能以任何方式取代专业的医疗指导,也不应被视为诊疗建议。如该等信息被用于了解医学信息以外的目的,本平台不承担相关责任。本平台对发布的内容,并不代表同意其描述和观点。若涉及版权问题,烦请权利人与我们联系,我们将尽快处理。

(本网站所有内容,凡注明来源为“医脉通”,版权均归医脉通所有,未经授权,任何媒体、网站或个人不得转载,否则将追究法律责任,授权转载时须注明“来源:医脉通”。本网注明来源为其他媒体的内容为转载,转载仅作观点分享,版权归原作者所有,如有侵犯版权,请及时联系我们。)