抗
主诉
患者女性,73岁,因进行性乏力、额面部及四肢伸侧红斑疹2月余于2025年7月21日入院。
现病史
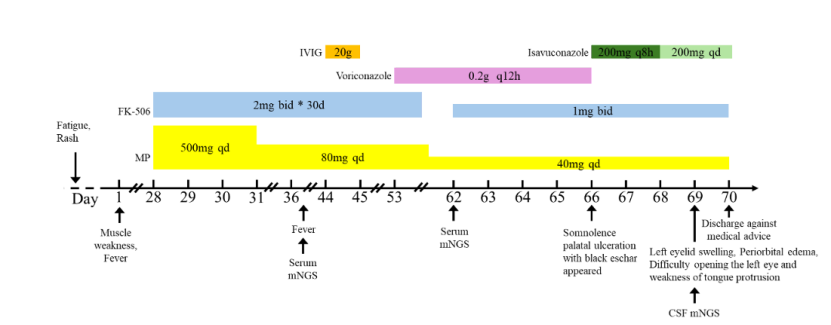
患者于2025年5月初出现进行性乏力及前额、肘部、近端指间关节伸侧红斑疹。1个月后出现近端肌无力、
治疗期间出现持续发热,外院血清mNGS检出曲霉菌属物种(6398条读长,相对丰度99.6%),考虑侵袭性曲霉菌病,予
既往史
既往体健,无特殊疾病史。
体格检查
入院时查体示:肤色减退斑疹、技工手、双基底细湿啰音及近端肌无力。
诊治经过
患者于2025年7月21日就诊。入院实验室检查示:白细胞计数5.74×10⁹/L,淋巴细胞减少(0.38×10⁹/L),血小板62×10⁹/L,铁蛋白4467 ng/mL,肌酸激酶99 U/L,天冬氨酸转氨酶110 U/L,γ-谷氨酰转移酶499 U/L,KL-6 (Krebs von den Lungen-6,间质性肺病标志物) 1546 U/mL,血钠123 mmol/L。胸部高分辨率CT示间质性肺炎进展,出现新发磨玻璃影、少量
7月25日,患者出现新发嗜睡及腭部溃疡伴黑色焦痂,怀疑侵袭性真菌性
然而,患者神经系统状态持续恶化。7月28日腰椎穿刺脑脊液mNGS再次检出根毛霉(序列率25.25%),证实中枢神经系统受累。同期患者出现左眼睑肿胀、眶周
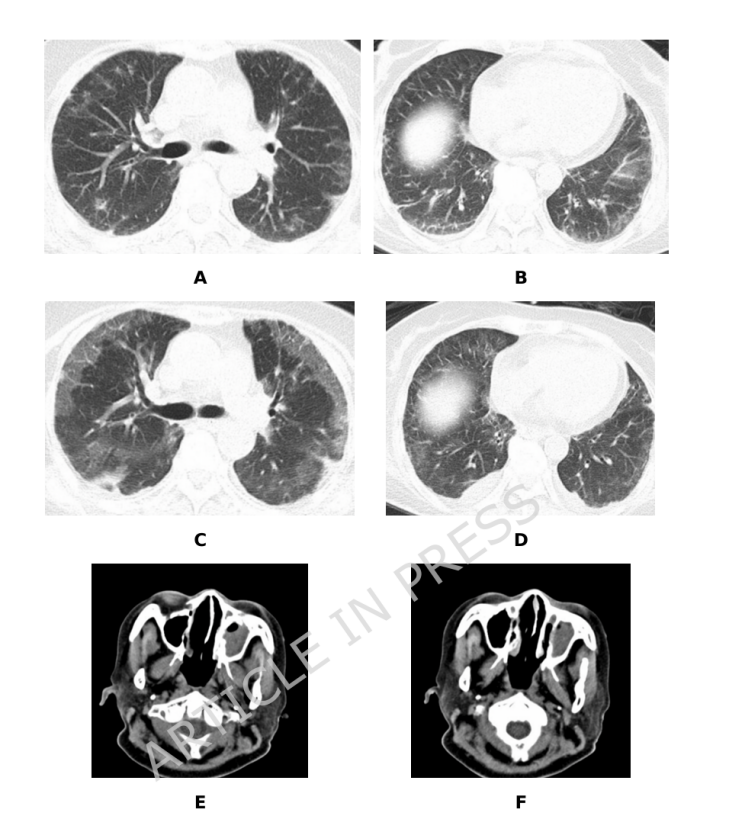
图1:抗MDA5阳性皮肌炎患者弥漫性根毛霉感染的影像学表现
诊断挑战与mNGS的价值
鼻-眶-脑毛霉病的临床表现不具特异性,早期可仅表现为
传统诊断方法(直接镜检、组织病理学及真菌培养)耗时长、敏感性低,且对于血小板减少或病情危重的患者,有创活检风险较高。本病例中,患者因严重血小板减少及临床不稳定无法实施组织活检。宏基因组二代测序(mNGS)技术通过对临床标本中病原体核酸进行非靶向检测,在本病例中成功从血清及脑脊液中检出根毛霉,为确诊提供了关键依据。尽管缺乏组织病理学确认限制本例归类为“确诊”侵袭性真菌病(依据EORTC/MSGERC 2019标准),但多部位mNGS重复检出为临床决策提供了强有力支持。
易感因素叠加与治疗困境
糖尿病是毛霉病的重要危险因素,全球范围内糖尿病患者中毛霉病发生率为17%~88%。本病例患者在大剂量糖皮质激素治疗后出现类固醇性糖尿病,同时使用钙调神经磷酸酶抑制剂(他克莫司),多重免疫抑制因素叠加显著增加了毛霉感染风险。
此外,治疗层面存在根本性矛盾:国际指南推荐两性霉素B脂质体联合早期外科清创作为毛霉病一线治疗,但患者同时合并需持续免疫抑制以预防
根毛霉感染致残率和死亡率极高。意识障碍、糖尿病、院内感染等均为死亡独立预测因素。早期诊断和及时治疗至关重要。对于免疫抑制患者出现发热、意识障碍、头痛或眶周肿胀时,应尽早行脑脊液mNGS、常规培养及组织病理学检查。mNGS在该场景中显示出优越的诊断效能,早期启动靶向抗真菌治疗联合适当的外科干预是改善预后的关键。
参考文献:Peng Z, He H, Zhou S, Qiao L, Wang Q, Li M, Zhao Y. Rhino-orbito-cerebral Rhizopus delemar infection in a patient with anti-melanoma differentiation-associated-5-positive dermatomyositis diagnosed by metagenomic next-generation sequencing: a case report. BMC Infect Dis. 2026 Apr 21.
医脉通是专业的在线医生平台,“感知世界医学