2025年7月,美国感染病学会(IDSA)发布了首部专门针对复杂性尿路感染的管理与治疗指南,对UTI的分类、评估流程和疗程推荐做出了重大更新。欧洲泌尿外科学会(EAU)、英国国家卫生与临床优化研究所(NICE)也在2025—2026年相继更新了相关指南。这些变化要求我们重新审视日常诊疗中的每一个习惯。
一个典型的场景:患者尿频、尿急,尿常规示白细胞(++),你大手一挥“尿路感染,头孢吃三天”?等一下!
❌ 常见误区:
仅凭尿常规白细胞升高就诊断UTI?
✅ 正确做法:
症状+尿常规异常→ 建议在抗生素使用前留取清洁中段
无症状性菌尿:老年女性、
记住一句话:不加鉴别的无差别抗感染治疗,最终只会导致耐药。
IDSA 2025指南对UTI的分类进行了关键修订,以指导治疗。这是一种以临床表现为核心的简化分类。
非复杂性UTI:感染假定局限于膀胱,无
复杂性UTI:存在提示感染已超出膀胱范围的症状,包括发热、寒战、生命体征不稳定、腰痛、肋脊角压痛,以及与导尿管(经尿道、耻骨上或间歇性导尿)相关的全身症状性UTI。
临床实例:一位单纯有尿频、排尿困难而无发热的糖尿病男性患者,按新定义属于“非复杂性UTI” ,不应过度治疗;若该患者出现发热(≥38℃)和寒战,则直接符合 “复杂性UTI” 诊断。
在培养结果出来之前,我们需要经验性用药。但“经验”不等于“固定方案”。
1. IDSA 2025指南:四步评估法
对于复杂性UTI(包括肾盂肾炎),2025年IDSA指南推荐采用“四步评估法” 指导经验性抗生素选择:
第一步:评估疾病严重程度——根据患者是否存在脓毒症进行优先级排序。
第二步:考虑患者耐药尿致病菌的特异性风险因素——尤其应避免使用患者既往尿培养中已分离出耐药病原体的抗生素。
第三步:评估其他患者个体因素——如过敏反应风险、禁忌症或药物相互作用。
第四步:脓毒症患者参考抗菌药物敏感性试验——以提高恰当经验性治疗的可能性。
2. 抗生素选择分层
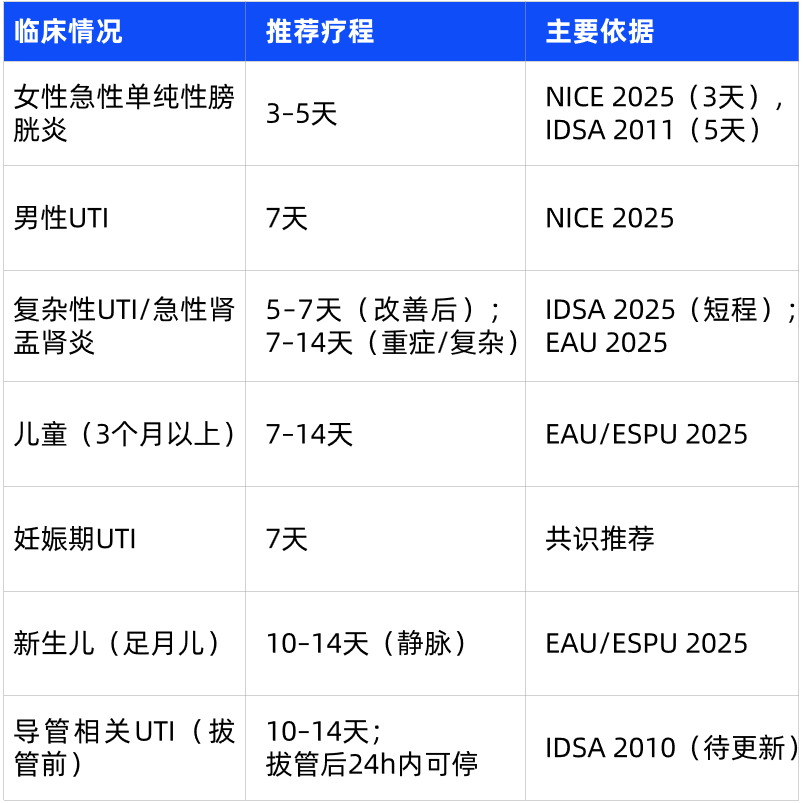
急性单纯性膀胱炎(非妊娠女性):NICE指南推荐呋喃妥因(100mg改良释放,每日两次)或甲氧苄啶(200mg,每日两次),疗程3天。
男性UTI:男性UTI不常见,一旦发生需评估前列腺炎或性传播感染可能。疗程通常为7天。NICE指南推荐甲氧苄啶或呋喃妥因。
复杂性UTI(包括急性肾盂肾炎):对于临床症状改善的患者,IDSA 2025建议短疗程:氟喹诺酮类5–7天,或非氟喹诺酮类7天(不再常规推荐10–14天)。EAU指南则视严重程度保留7–14天的选项。
3. 静脉转口服(IV-to-Oral)的时机
若患者临床症状改善、能够口服药物且存在有效口服方案,建议早期转为口服治疗,无需完整肠外疗程(IDSA 2025强推荐)。
这是临床最容易出错、也最需要精细管理的部分。以下推荐整合自IDSA 2025、NICE 2025、EAU/ESPU 2025儿科指南及中华医学会相关专家共识。
1. 老年人
关键问题:区分真性感染与无症状菌尿。老年患者无症状菌尿极为普遍,不应常规治疗。
诊断要点:诊断需要至少一项急性发作的尿路症状(排尿困难、尿急、新发尿失禁、腹痛),或全身症状(发热、寒战、谵妄)。单纯的尿液浑浊或异味改变,并非UTI诊断标准,不应启动抗生素。
治疗选择:对复杂性UTI,可经验性使用静脉广谱抗生素(如头孢吡肟或哌拉西林他唑巴坦),需根据肾功能调整剂量。症状改善后应转为口服治疗(如呋喃妥因或复方新诺明,需注意eGFR)。呋喃妥因在老年人群中耐药率极低,但eGFR<45 ml/min/1.73m²时禁用。
疗程:单纯性感染7–10天,复杂性可达14天;48–72小时无改善应复查尿培养。
2. 儿童(基于EAU/ESPU 2025儿科指南)
诊断:尿路感染是儿童最常见的细菌感染之一。诊断需依据清洁中段尿或导尿采集的标本。
3个月以上儿童:首选口服抗生素(如头孢氨苄),疗程7–14天。
3个月以下婴儿:需转至儿科专科,予静脉抗生素。
新生儿(足月儿):疗程10–14天,通常全程静脉用药,并特别注意泌尿系统畸形筛查。早产儿多为院内感染,需个体化用药。
预防:不建议对首次UTI婴儿常规给予预防性抗生素(EAU/ESPU 2025)。
3. 孕妇
基本原则:所有孕妇均需治疗,即使是无症状菌尿(ASB),因可显著增加肾盂肾炎和早产风险。
首选治疗:呋喃妥因(100mg改良释放,每日两次)7天。注意:对G6PD缺乏症和妊娠晚期(尤其近足月)存在新生儿溶血风险,需避免使用。
备选方案:头孢氨苄(500mg bid)或阿莫西林。
禁忌:孕早期避免甲氧苄啶(叶酸拮抗剂);妊娠晚期避免使用磺胺类药物。
4. 肾功能不全(eGFR<45 ml/min/1.73m²)
关键问题:几乎所有抗生素都需根据eGFR调整剂量。
呋喃妥因:禁用(有效浓度不足且神经毒性风险增加)。
磷霉素氨丁三醇:可谨慎用于单纯性膀胱炎,但缺乏高质量证据,不推荐常规使用。
β-内酰胺类(如头孢菌素、青霉素类):需延长给药间隔或减少单次剂量。
氟喹诺酮类:部分经肾排泄,需调整剂量(如左氧氟沙星)。
5. 复杂性UTI与耐药菌感染
复杂性UTI定义范围包括所有感染超出膀胱的情况(发热、腰痛、导管相关等)。
若确认为ESBL阳性大肠埃希菌等MDR感染,需根据药敏选择敏感药物(如碳青霉烯类、头孢他啶阿维巴坦等),避免滥用碳青霉烯类。
2025年新选择:口服β-内酰胺类药物匹美西林或舒洛培南-依托酯等,已在部分指南中作为替代选择出现,可用于耐药性相对较高的患者。
6. 侵袭性真菌性尿路感染
尿培养检出念珠菌属,绝大多数为定植,不应直接抗真菌。单一阳性培养+无症状/无高危因素不推荐治疗。
需要治疗的指征:有症状(如真菌球、梗阻)或高危宿主(粒细胞缺乏、肾移植、ICU长期住院)。
首选药物:氟康唑(敏感株);耐氟康唑者可选两性霉素B或棘白菌素类(但棘白菌素类尿中浓度低,需谨慎)。
7. 反复发作性尿路感染(rUTI)(NICE NG112 2025版)
区分“复发”与“再感染”:
-复发:同一菌株停药2周内再现 → 提示肾内或前列腺灶,需影像学排查,可考虑6周长疗程。
-再感染:不同菌株或同一菌株但停药4周后出现 → 重点转向预防。
非抗生素预防:行为干预(充足饮水、排尿习惯)、蔓越莓制剂(有轻度预防作用)、阴道乳酸益生菌(绝经后女性可考虑局部雌激素)。
抗生素预防:仅适用于非抗生素干预失败且发作频繁(如每年≥3次)的患者。方案:低剂量夜间给药(如呋喃妥因50mg qn、甲氧苄啶100mg qn),疗程3–6个月。
1. 复发性UTI ≠ 抗生素耐药
一年内发作≥3次,或半年内≥2次。首先要区分复发与再感染,处理策略完全不同。
2. 与性传播感染的鉴别
年轻女性或男性患者,UTI症状反复,尿培养阴性或“混合菌丛” → 不要忘记查沙眼衣原体、淋球菌、生殖支原体。治疗方案完全不同。
3. 尿培养结果不等于治疗指令
体外敏感不等于体内有效。例如:呋喃妥因体外常敏感,但肾间质浓度低,不用于肾盂肾炎。磷霉素敏感率高,但组织浓度有限,上尿路感染仅作联合用药。
尿路感染的治疗,从来不是一张固定的处方,而是一个动态决策过程:分类定义、评估危重、参考药敏、尊重指南、精准分层。
我们多花3分钟给患者留一个培养、进行一次是否属于“复杂性”的准确归类,就可能避免一次耐药、减少一次复发、拯救一个肾脏。
下一次,当你拿起笔准备开抗生素时,不妨在处方笺上先写下三个字:“分好类了吗?”
医脉通是专业的在线医生平台,“感知世界医学脉搏,助力中国临床决策”是平台的使命。医脉通旗下拥有「临床指南」「用药参考」「医学文献王」「医知源」「e研通」「e脉播」等系列产品,全面满足医学工作者临床决策、获取新知及提升科研效率等方面的需求。仅供HCP观看。