
儿童卒中并不常见,却绝不是一个可以轻视的问题。与成人卒中不同,儿童卒中的危险因素谱并不以

儿童卒中虽少见,但并非“极罕见”
这项研究纳入了2017—2023年澳大利亚维多利亚州28天至18岁以下儿童的全人群行政链接数据,共识别出571例儿童卒中,其中60%为缺血性卒中,40%为出血性卒中,中位年龄8.2岁,女性占43.6%。研究期间,儿童卒中总体发生率为5.8/10万人年,换算来看,大约每1.8万名儿童中就会有1例卒中发生。缺血性卒中发生率为3.7/10万人年,高于出血性卒中的2.1/10万人年。
除了总体发生率,这项研究还描绘出较为清晰的人群特征。儿童卒中在出生28天至1岁这一阶段最高,总体发生率为13.1/10万;之后在儿童期逐步下降,到青春后期又略有回升。男性总体发生率略高于女性,尤其是在婴儿期更为明显。此外,来自社会经济地位较低地区的儿童,卒中负担也更重。研究者认为,这些特征提示儿童卒中并非随机发生,年龄、性别和社会环境因素都可能影响其风险分布。
更值得注意的是,2017—2023年间,该地区儿童卒中年龄标化发生率由约5/10万上升至约7.5/10万,呈现持续上升趋势。研究认为,这一变化可能与影像学进步、识别能力提高、诊断流程更完善以及病例记录和编码更充分有关。不过,这一趋势同样提示,儿童卒中虽然总体低发,但在现实临床中并没有低到可以被忽视的程度。
从“有感染”到“何时感染”:风险信号正在变得更清晰
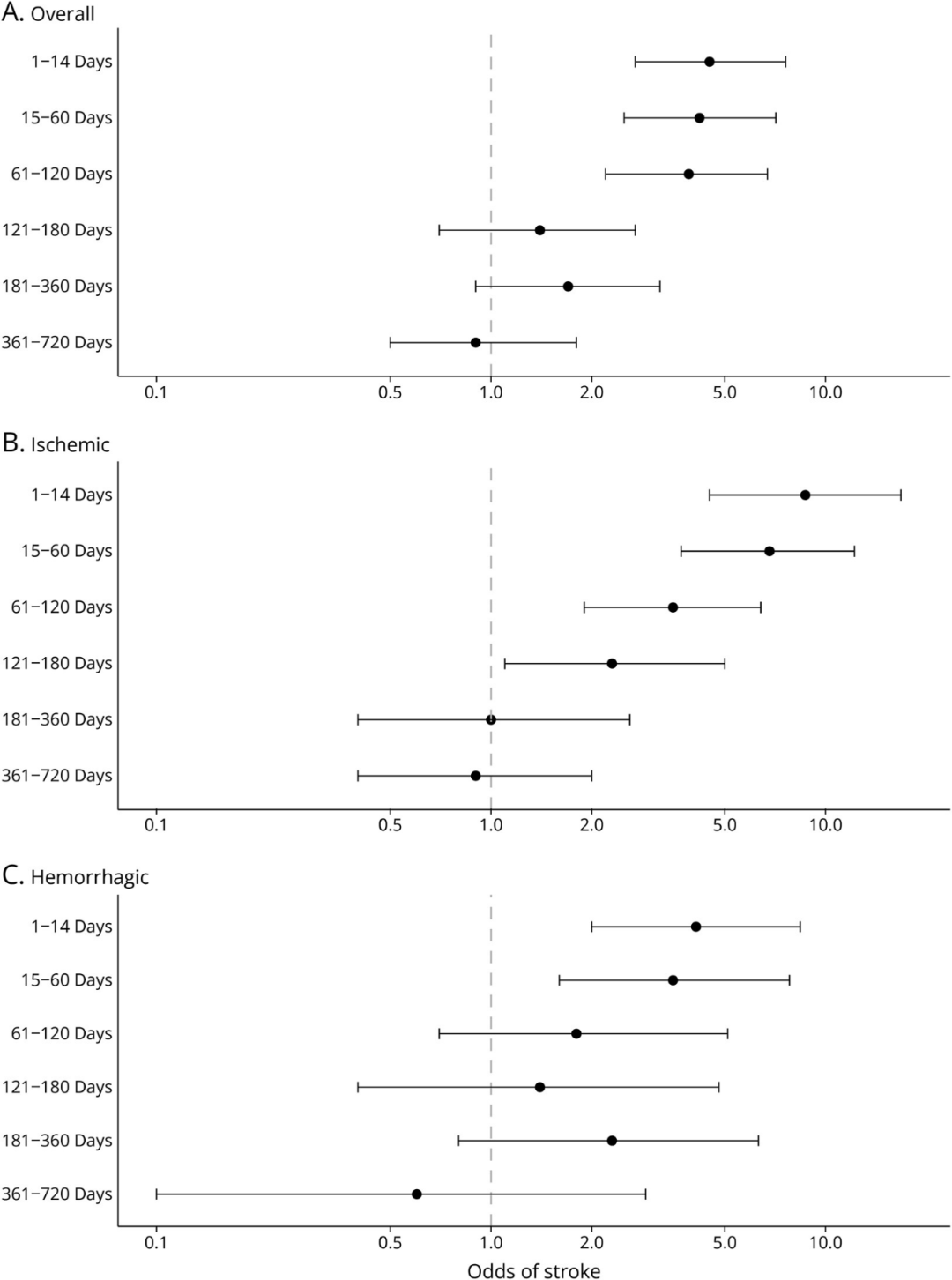
本研究最受关注的发现,是近期感染与儿童卒中之间的显著关联。在571例儿童卒中患儿中,239例,也就是41.9%,在卒中前60天内存在感染证据;而在匹配对照中,这一比例为18.6%。进一步调整后,近期感染与儿童卒中风险升高显著相关,调整后OR为2.54,95%CI 1.97–3.27。这意味着,在该研究中,卒中前60天内发生感染的儿童,其卒中风险约为无近期感染儿童的2.5倍。
如果进一步按卒中类型分析,这种关联在缺血性卒中中更强。近期感染与缺血性卒中的调整后OR为3.39,95%CI 2.45–4.69;与出血性卒中的调整后OR为1.90,95%CI 1.24–2.90。也就是说,感染不仅与缺血性卒中相关,在这项研究中,与出血性卒中同样呈现统计学相关。对于儿童卒中研究而言,这是一个值得重视的信号,因为过去感染与缺血性卒中的联系已有较多讨论,而与出血性卒中的关系相对研究不足。
比“是否感染过”更重要的,是感染发生的时间。研究显示,感染与卒中的关系具有明显的时间依赖性:感染发生得越接近卒中事件,风险越高。总体而言,感染后1—14天是风险最高的窗口期;缺血性卒中风险升高可持续至感染后约180天,而出血性卒中风险升高主要集中在感染后约60天内。这个结果提示,感染未必只是卒中发生前的背景事件,更可能是某些患儿卒中发生链条中的触发因素。
从感染类型看,卒中前60天内最常见的感染包括
疫苗未见显著关联,真正值得重视的仍是感染预防与临床识别
当前,“感染”和“疫苗”很容易被放在一起讨论,因此这项研究关于疫苗接种的结果尤其需要准确传达。在571例卒中患儿中,仅24例在卒中前42天内有接种记录,占4.2%;对照中这一比例为2.5%。进一步调整后,近期接种与儿童卒中之间未观察到统计学显著关联,调整后OR为1.69,95%CI 0.92–3.09。研究者进一步使用14天和28天更短风险窗口重复分析,结果总体一致。
这意味着,至少从这项研究来看,并没有证据支持“近期疫苗接种会显著增加/降低儿童卒中风险”这一判断。相反,考虑到近期感染与卒中风险升高之间的关联,感染预防仍然是更值得重视的方向。研究也指出,常见的上呼吸道病原体中包括COVID-19、RSV、流感病毒和
对临床医生而言,这项研究的启示并不只是“感染和卒中有关”这么简单,而在于它进一步强化了一个应被前移识别的风险场景:当儿童近期经历感染,尤其是在感染后短期内,如果出现局灶性神经功能缺损、意识改变、抽搐、持续
从这个意义上说,这项研究并没有给出终局答案,但它把一个重要的临床信号再次推到了前台:儿童卒中背后,感染也许并不只是伴随者,而可能是部分病例中的推动因素。对于神经科和儿科医生而言,真正重要的,或许正是从这些不断累积的证据中,尽早建立起对感染后神经系统异常表现的识别敏感性。
参考文献
1.Dalli LL, Olaiya MT, Morgan HJ, et al. Incidence of Childhood Stroke and Association With Recent Infection: A Population-Based Study Using Linked Data. Neurology. 2026;106:e214704. doi:10.1212/WNL.0000000000214704.
2.Parakh M, Dlamini N. Infection and Childhood Stroke: Time for a Global Approach to an Unresolved Challenge. Neurology. 2026;106:e214877. doi:10.1212/WNL.0000000000214877.
医脉通是专业的在线医生平台,“感知世界医学