
个体化的用药评估与严密的安全防范,是不可逾越的医学底线。
近年来,

2026年4月22日至24日,在2026年美国临床内分泌学会(AACE)年会上,林肯医院内分泌学研究员Esra'a Alshdifat医学博士团队报告了一项随访时间长达5年的最新真实世界研究结果,对于既往有酒精性胰腺炎病史的患者,使用此类药物可能带来重大安全隐患,为临床实践敲响警钟!
既往研究表明,在无合并症的2型糖尿病患者中,使用 GLP-1 RAs 作为单一治疗类别并不会增加罹患胰腺炎的风险。
然而,这背后存在着一个容易被忽视的盲区:在以往针对 GLP-1 药物的胰腺炎风险评估中,患有酒精性胰腺炎的患者群体往往被排除在研究之外。
这种受试者的局限性,限制了以往研究结论在真实世界高危人群中的普适性。考虑到 GLP-1 类药物在现代糖尿病及减重治疗中的广泛应用,针对这类未被充分研究的高危人群补充安全性数据已迫在眉睫。
为了填补这一数据空白,林肯医院的内分泌学研究员 Esra’a Alshdifat 医学博士及其团队开展了一项多中心回顾性队列研究。
该团队利用全球领先的医疗数据库 TriNetX,筛选出年龄在18岁及以上、患有2型糖尿病或
前者在开始治疗前有酒精相关性胰腺炎病史,且无胆源性胰腺炎病史或DPP-4抑制剂使用史;对照组无既往胰腺炎病史或DPP-4抑制剂使用史。
主要结局为
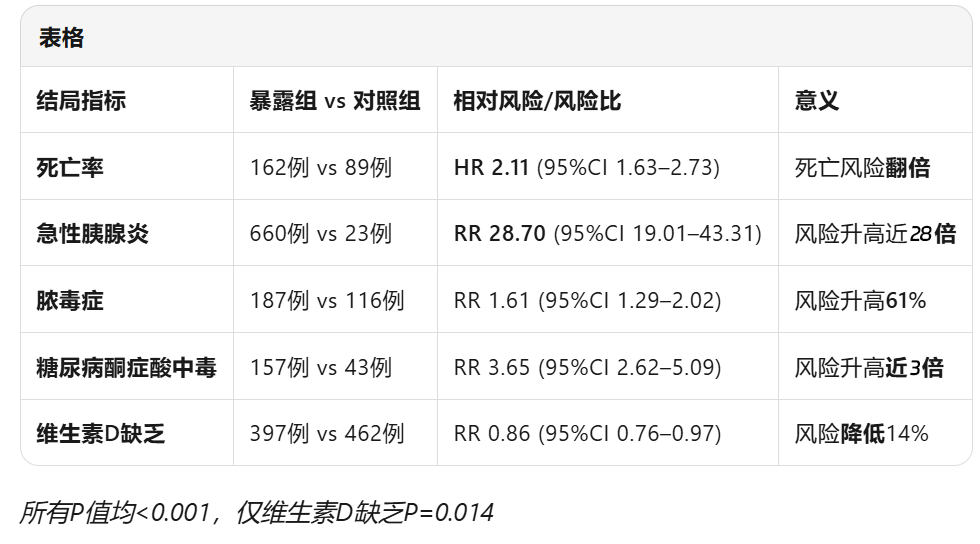
死亡风险:增加111%(162例 vs 89例;风险比,2.11;95%置信区间,1.63-2.73;P<0.001);
急性胰腺炎:有酒精性胰腺炎病史的患者,使用该类药物后急性胰腺炎发生率是对照组的近29倍(660例 vs 23例;相对风险,28.70;95%CI 19.01-43.31;P<0.001);
脓毒症:风险增加61%(187例 vs 116例;RR,1.61;95%CI,1.29-2.02;P<0.001);
糖尿病酮症酸中毒:风险同样大幅增加(157例 vs 43例;RR,3.65;95%CI,2.62-5.09;P<0.001)。
这项研究为临床医生和患者提供了极具价值的指导意义。面对上述高危人群的脆弱性,我们在处方此类药物时必须更加审慎。
Alshdifat 博士及其团队在报告中明确指出:“患者既往的胰腺炎病史应当直接影响医生关于肠促
权衡替代方案:在制定治疗方案时,应优先考虑权衡使用其他替代药物。
严密监测:在谨慎筛选患者后,如果确实必须启动 GLP-1类药物治疗,则必须执行极其严密的临床监测。
呼吁前瞻性试验:目前迫切需要开展更多前瞻性安全性试验,以进一步明确上述风险的因果关系,并制定针对该亚组人群的风险缓解策略。
综上所述,GLP-1类药物无疑是糖尿病和肥胖症治疗领域的利器,但在面对复杂的合并症病史(尤其是酒精性胰腺炎)时,个体化的用药评估与严密的安全防范仍是不可逾越的医学底线。
参考文献
本视频/资讯/文章的内容不能以任何方式取代专业的医疗指导,也不应被视为诊疗建议。医脉通是专业的在线医生平台,“感知世界医学
