
AAD 2026微专辑
扫描二维码
可查看更多内容
第84届美国皮肤病学会年会(AAD 2026)的甲病专题研讨会(S012 Nail Symposium)上,Molly Hinshaw教授带来了题为《甲单位扁平苔藓治疗新突破》的精彩报告。甲单位扁平苔藓(nail unit lichen planus, nuLP)是一种免疫介导的炎症性疾病,因易导致不可逆的瘢痕性甲毁损,早期诊断与及时干预至关重要。然而,该领域长期缺乏前瞻性随机对照试验和循证指南。Hinshaw教授结合最新文献与临床经验,系统梳理了nuLP的严重度分级、治疗选择及新兴疗法。
免疫机制:CD8⁺ T细胞介导的炎症反应。
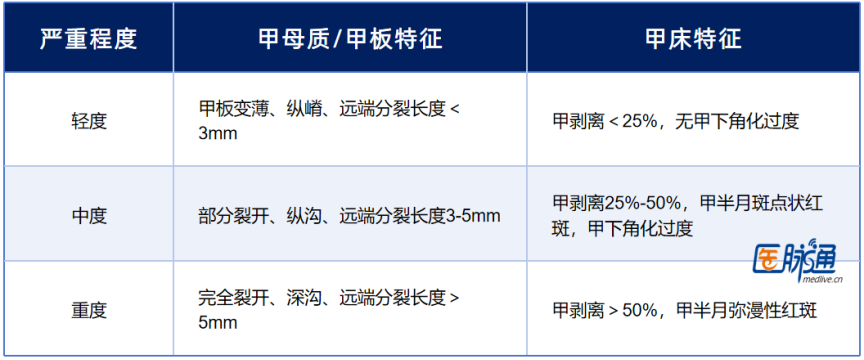
临床表现:甲板变薄、纵嵴、纵沟、远端甲分裂、甲剥离、甲下角化过度、甲半月红斑等;通常无症状(偶有疼痛或瘙痒)。
受累部位:可仅累及甲母质,或同时累及甲床、甲皱襞。
重要特征:
病程不可预测,具有
一旦发生瘢痕性改变(如
50%的患者即使接受治疗也无法痊愈。
证据现状:绝大多数文献为病例系列/病例报告,无前瞻性双盲随机安慰剂对照试验;无循证治疗指南,仅有专家意见和已发表文献;尚无已知的药物开发分子靶点。
表1 甲单位扁平苔藓严重程度分级表
强调:治疗前后应常规拍照,以客观评估疗效。
一线治疗:糖皮质激素
表2 可考虑的替代疗法(非激素)
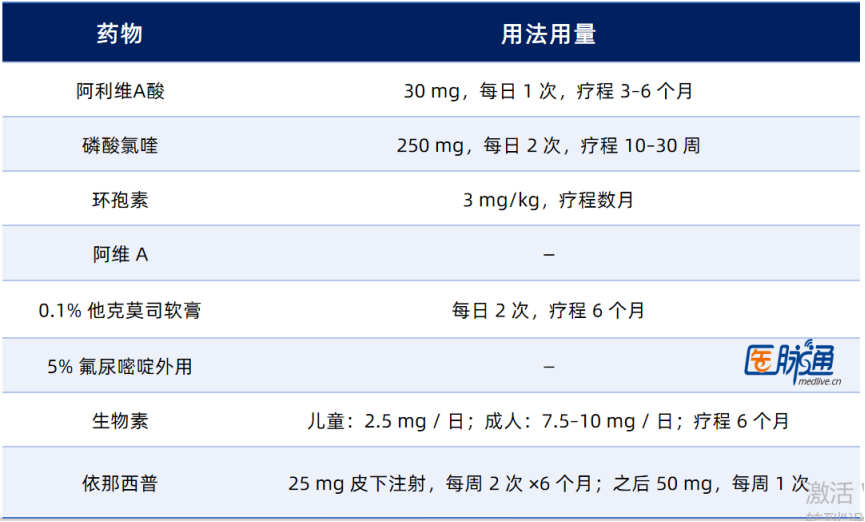

轻度疾病(≤3个甲)
皮损内糖皮质激素(5 mg/mL)
局部
局部糖皮质激素(针对甲床受累)
中重度疾病(≥3个甲)
全身性糖皮质激素(一线):0.5-1 mg/kg,每4-6周,至少3个月
早期证据支持的治疗:低剂量
全身性JAK抑制剂:当因其他疾病需要使用时可同时改善甲扁平苔藓(尚未获批用于nuLP)

62例经活检证实的nuLP患者回顾性分析。
全身性糖皮质激素是最有效的治疗(18例接受每月肌注曲安奈德0.5-1 mg/kg,12例接受甲泼尼龙0.5 mg/kg/日×6-12个月;两种方案无显著差异,无严重不良事件)。
停药后复发率:42.86%。
JAK抑制剂:在难治性病例中显示出令人鼓舞的结果。
口服
外用糖皮质激素、外用钙调神经磷酸酶抑制剂、羟氯喹:基本无效。
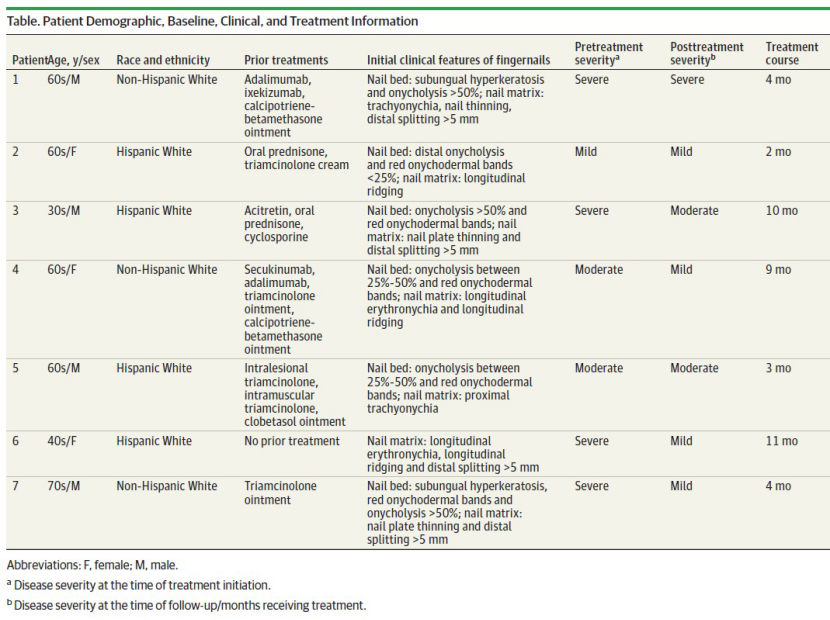
研究设计:
纳入7例难治性nuLP患者(其中1例为初治)。
用法:纳曲酮3 mg/日,单药治疗,至少2个月。
结果:4/7例显示临床应答,总体严重度下降35%。患者可无限期维持治疗(治疗持续时间2-11个月)。
安全性:无不良事件。
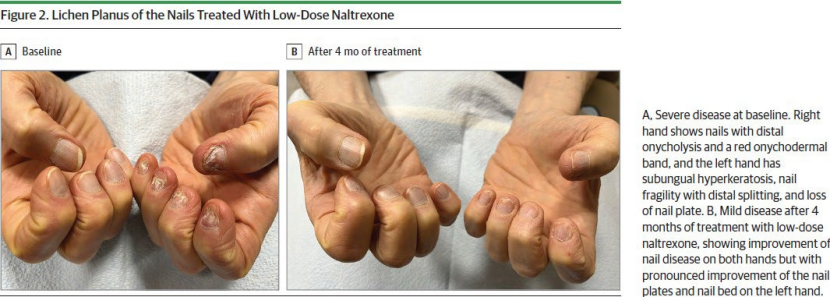
典型案例:
70岁男性,既往使用阿达木单抗、依奇珠单抗、卡泊三醇-倍他米松软膏无效。基线为重度(甲床角化过度、甲剥离>50%,甲板粗糙、变薄、远端分裂>5mm)。经低剂量纳曲酮治疗4个月后,严重度从重度降至轻度。
目前证据仅限于病例报告(患者因其他适应症使用JAK抑制剂,同时观察到甲扁平苔藓改善)。
托法替布:泛JAK抑制剂,5 mg 每日2次口服。
巴瑞替尼:选择性抑制JAK1/JAK2,4 mg/日。
乌帕替尼:选择性JAK1抑制剂,用于银屑病关节炎、扁平苔藓、强直性脊柱炎、类风湿关节炎、特应性皮炎等。
局部托法替布:
3例男性患者(51-65岁),曾接受皮损内曲安奈德2.5-5 mg/mL每月1次×4-6个月,停药洗脱6个月后开始外用2%托法替布软膏(粉末+苯氧乙醇+乳膏基质),每日2次涂于甲周和甲板,涂药后至少4小时不洗手。
12周随访:所有患者均有显著改善,无不良事件。因担心复发,患者不愿停药。
1.扁平苔藓是“伟大的模仿者”,鉴别诊断中始终应考虑,活检指导诊断。
2.明确是孤立性甲扁平苔藓还是伴其他部位扁平苔藓。
3.治疗应针对炎症所在区域(甲母质vs甲床)。
4.早期治疗至关重要,以限制瘢痕形成并最大程度保留甲板生长能力。
5.孤立性甲扁平苔藓的治疗选择包括:
短期全身性糖皮质激素
甲氨蝶呤
阿维A
皮损内糖皮质激素
外用糖皮质激素
外用JAK抑制剂(需调配)
低剂量纳曲酮
Hinshaw教授最后强调,尽管甲单位扁平苔藓的治疗仍面临诸多挑战——缺乏FDA批准的靶向药物、缺乏高级别循证证据,但近年来低剂量纳曲酮和JAK抑制剂的初步成功为临床医生提供了新的武器。早期识别、精准定位炎症分区、合理选择局部或全身治疗,是改善患者预后的关键。期待未来有更多前瞻性研究填补这一领域的空白。
医脉通是专业的在线医生平台,“感知世界医学脉搏,助力中国临床决策”是平台的使命。医脉通旗下拥有「临床指南」「用药参考」「医学文献王」「医知源」「e研通」「e脉播」等系列产品,全面满足医学工作者临床决策、获取新知及提升科研效率等方面的需求。