当
近年来,T1D患者的临床特征正经历深刻转变:超重与肥胖表型日益普遍,颠覆了"T1D患者体型消瘦"的传统认知。这一变化推动了GLP-1类药物在该人群中的超适应症应用,且使用趋势持续攀升。
为规范临床实践,《GLP/GIP受体激动剂用于1型糖尿病患者的辅助治疗:共识报告及安全使用指南》(Adjunctive Treatment with GLP/GIPs for Patients with T1D: A Consensus Report and Guidelines for Safe Use)预计将于2026年6月在ATTD官方期刊Diabetes Technology and Therapeutics正式发布。
需要特别说明的是,该指南目前尚未正式刊发,本文基于第19届ATTD会议披露的内容进行整理,旨在帮助临床医师提前把握剂量滴定、胰岛素精细化调整及并发症管理等核心共识框架。
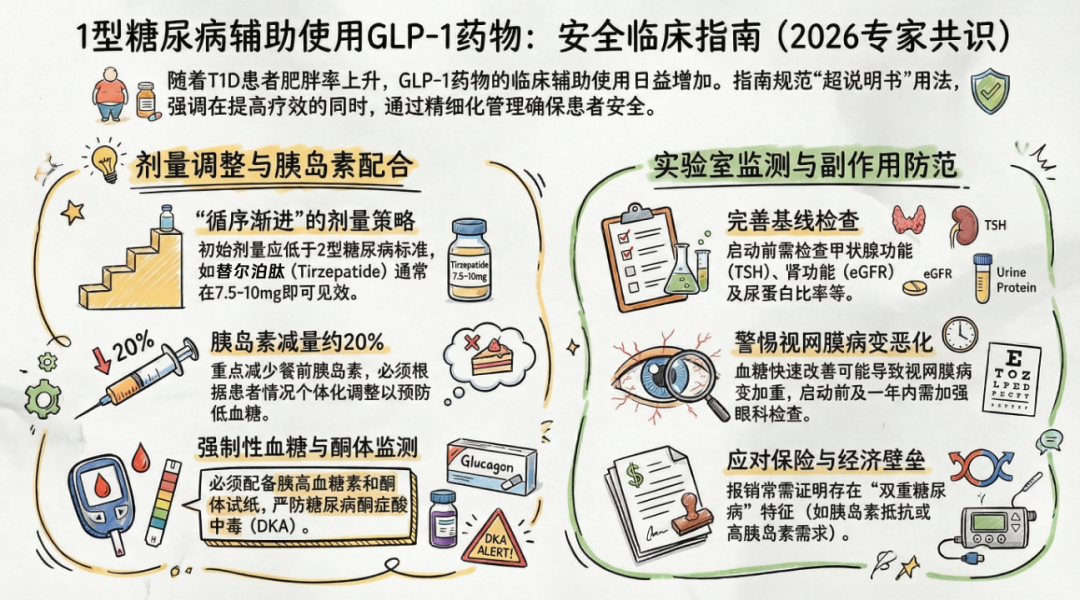
GLP-1的低剂量起始与个体化靶剂量策略
即将发布的共识在标题中即明确了此类药物在T1D中的“辅助”与“安全使用”定位。在向T1D患者引入此类药物时,临床医师必须摒弃
由于T1D患者的药物耐受度与T2D群体存在显著差异,其所需的最终全剂量通常不需要达到T2D或单纯减重领域的标准。以
此外,当患者达到理想体重后,临床还应考虑下调药物剂量以寻找合适的长期维持量,尽管该领域的具体维持标准目前仍在探索之中。
在联合使用GLP类药物期间,如何安全地滴定基础降糖药物(外源性胰岛素)是防范高血糖、低血糖以及
胰岛素下调策略:预期指南将常规建议在引入新药初期,将患者的胰岛素总剂量削减约20%,但具体减幅需高度个体化。最为关键的指导原则是:胰岛素的减量应主要集中于餐前(prandial)大剂量胰岛素,而切忌盲目削减基础(basal)胰岛素。
连续监测的必要性:南加州大学的Francine R. Kaufman教授着重指出,在方案调整期间,持续
为确保超适应症用药的整体安全性,会议披露的共识草案提出了一套系统性的医学监测清单:
1.全面生化评估与药物重整
启动治疗前应完成各项基线实验室检查,包括促甲状腺激素(TSH)、尿酸、
2.眼科与微血管风险防范
临床长期观察发现,血糖水平的迅速改善可能会导致
3.胃肠道与营养干预
临床应积极协助患者缓解恶心、
随着T1D患者超重与肥胖表型日益普遍,GLP-1类药物在该人群中的应用机会持续攀升。即将于2026年6月正式发布的《GLP/GIP受体激动剂用于1型糖尿病患者的辅助治疗:共识报告及安全使用指南》,将为这一临床实践提供规范化指导。
该指南强调"辅助"定位与"安全使用"原则,核心要点包括:采用"缓慢起始、逐步滴定"的给药策略,T1D患者所需维持剂量通常低于T2D标准;胰岛素调整应聚焦餐前大剂量而非
参考文献
本视频/资讯/文章的内容不能以任何方式取代专业的医疗指导,也不应被视为诊疗建议。医脉通是专业的在线医生平台,“感知世界医学
(本网站所有内容,凡注明来源为“医脉通”,版权均归医脉通所有,未经授权,任何媒体、网站或个人不得转载,否则将追究法律责任,授权转载时须注明“来源:医脉通”。本网注明来源为其他媒体的内容为转载,转载仅作观点分享,版权归原作者所有,如有侵犯版权,请及时联系我们。)