“管住嘴“、更要”迈开腿”。
在临床实践中,肥胖已被明确定义为一种由生物、遗传、心理及环境等复杂因素交织导致的慢性复发性疾病。然而,很多医生和患者仍局限于“少吃多动”的简单认知,这不仅忽视了肥胖的系统性成因,还容易加重患者的病耻感。
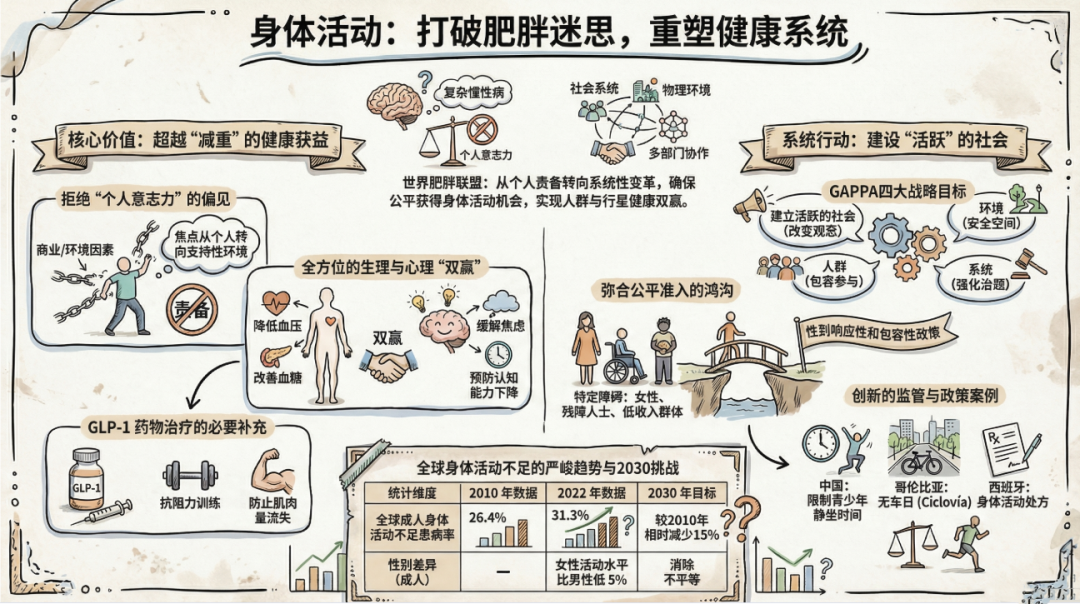
2026年4月6日世界体力活动日,世界肥胖联盟(WOF)在Obesity Reviews发表最新立场声明,阐述体力活动在预防和管理肥胖中的关键作用,并呼吁采取更强有力的行动,消除限制人们参与体力活动的系统性障碍。
WOF最新声明提醒临床医生:我们需要重新界定“体力活动”(Physical Activity)。它绝不仅仅指去健身房举重或进行高强度的竞技体育,而是涵盖了患者日常生活中所有的身体运动,包括步行通勤、做家务、爬楼梯和园艺等。在门诊指导时,医生应将这种广义的活动理念传递给患者,降低其畏难情绪。


在门诊中,患者常因为单纯运动后“体重没掉”而放弃。
临床医生需要向患者明确:在没有同步限制热量摄入的情况下,单纯依靠体力活动带来的减重效果实际上是中等的(modest)。 然而,运动在肥胖的多学科管理中具有不可替代的医学价值:
这是目前临床极易被忽视的关键环节。随着2025年12月世界卫生组织(WHO)正式发布指南,推荐将GLP-1受体激动剂等新型药物用于成人肥胖的长期治疗,这类药物的临床应用日益广泛。
临床医生在开具GLP-1类药物时必须注意以下风险与干预建议:
停药反弹与肌肉流失风险: 研究表明,患者在停止此类药物治疗后极易出现体重的快速反弹;更重要的是,这类药物在减脂的同时,往往会引发患者肌肉质量的流失。
强制性联合运动干预: WOF强烈建议,所有接受GLP-1等减重药物治疗的患者,必须同时参与包含营养支持和体力活动的综合治疗计划。
特别强调抗阻力训练: 临床医生应明确指导用药患者进行抗阻力训练(Resistance Training),以最大限度地减少药物引发的肌肉量流失,维持基础代谢率。
肥胖患者在运动时面临着诸多特殊的物理和心理障碍,包括关节疼痛、行动受限、心肺耐力差,以及强烈的社会病耻感和自我意识过剩(怕被嘲笑)。因此,医生不能简单甩给患者一句“多去运动”,而应提供更具细节的建议:
遵循“24小时活动周期”原则,告别久坐: 向患者强调,一天24小时内的睡眠、久坐和各种强度的活动都需要合理分配。最基础的建议是:尽一切可能打破久坐状态。
目标剂量与强度: 参照WHO建议,鼓励大多数年龄组每周积累至少150至300分钟的中等强度有氧体力活动。
从低冲击力的活动开始,随时调整: 鉴于肥胖患者的关节负荷和疼痛问题,体力活动处方应以低冲击力(Low-impact)、易于获得的方式为主(例如改良版的步行、水中运动)。医生应根据患者的偏好和实际能力,灵活调整运动的强度、持续时间和类型。
“动就比不动强”的心理建设: 向患者强调,即使是低强度的体力活动(如慢走),也存在健康益处。帮助患者克服心理障碍,在包容、积极的环境中培养运动习惯,比追求单次高强度运动更重要。
对于临床医生而言,体力活动不应仅仅是一句口头医嘱,而应作为改善代谢、控制慢性病以及配合GLP-1等药物治疗“核心治疗处方”。在临床沟通中,消除对肥胖患者的体重偏见,提供科学、安全、低门槛的细化运动指导,是提升患者依从性与远期预后的关键。
参考文献
本视频/资讯/文章的内容不能以任何方式取代专业的医疗指导,也不应被视为诊疗建议。医脉通是专业的在线医生平台,“感知世界医学
(本网站所有内容,凡注明来源为“医脉通”,版权均归医脉通所有,未经授权,任何媒体、网站或个人不得转载,否则将追究法律责任,授权转载时须注明“来源:医脉通”。本网注明来源为其他媒体的内容为转载,转载仅作观点分享,版权归原作者所有,如有侵犯版权,请及时联系我们。)