1.代谢需求评估
表1 代谢需求评估

2.实验室指标评估
表2 实验室指标评估

3.胃肠功能评估
推荐使用急性胃肠损伤(AGI)分级系统评估胃肠功能。AGI I-II级患者可考虑启动EN,AGI III级患者应从小剂量EN开始尝试,AGI IV级患者需延迟EN的启动。
表3 急性胃肠损伤分级系统评估表

1.实施时机
对于成人机械通气的危重患者,EN的启动时机应在患者入住ICU后24-48h内,且血流动力学基本稳定时。
2.实施途径
表3 实施途径

3.制剂选择
首选标准整蛋白配方制剂。存在胃肠功能不耐受者,优选短肽配方制剂;需限制容量的患者宜选用高密度营养配方制剂;存在应激性
4.输注护理
首选间歇输注法,应使用EN泵进行输注,并悬挂“肠内营养液”标识。输注期间,应加强护理。
(1)速度:从20-50mL/h开始,每4-24h增加10-50mL,持续6d,然后逐级增加到目标喂养速度;
(2)浓度:机械通气时间>72h、
(3)温度:EN液温度宜控制在37-40°C。营养制剂开封后,常温下使用或保存≤4h;4°C下保存≤24h;
(4)角度:床头抬高30~45°;
(5)清洁度:喂养管路与注射器更换1次/24h。配置环境应清洁、干燥。
(6)通畅度:冲洗导管,1次/4h;鼻饲药物充分研磨溶解。胃造瘘患者间歇喂养时,管饲前后采用20-30mL灭菌注射用水冲管;持续喂养时用20-30mL灭菌注射用水冲管,1次/4h;
(7)舒适度:早期床上运功改善患者胃肠道功能,提升其舒适度。
1.腹胀
(1)预防
通过初始20-50mL/h、逐步增量的阶梯式喂养方案减少肠道刺激。动态监测
(2)处置
依据腹胀程度采取分级干预措施,轻度者减速喂养并辅以促动力药,中重度者暂停营养并启动胃肠减压。持续监测腹内压,若膀胱压>12mmHg,及时启动干预方案。对持续腹胀患者改用短肽型制剂。同时,可联合康复科进行膈肌电刺激治疗。
2.恶心/
(1)预防
通过渐进式喂养联合等渗或低脂配方减少胃肠刺激,动态监测胃残余量及代谢指标。吸痰操作时应动作轻柔,减少对咽部的刺激。
(2)处置
遵医嘱使用药物或非药物措施控制症状,必要时调整营养配方为短肽型。当患者发生呕吐时,护理人员应协助其头偏向一侧,避免误吸,并密切观察并记录呕吐物的色、性质和量。
3.腹泻
(1)预防
严格遵循无菌操作,采用阶梯式喂养方案,选择等渗或含可溶性纤维配方减少渗透负荷。使用Bristol大便分型量表动态监测大便性状及排便频率。纠正低蛋白血症,联合IAP监测实现早期风险识别。
(2)处置
患者腹泻时,ICU护士应报告医生,并与医生共同做出是否需要停止EN支持的临床决策。
•如果EN作为腹泻的原始原因,可以改变EN输入速度、调整营养液配方或调整温度,遵医嘱联合使用蒙脱石散和益生菌(避免与抗生素同时使用)。
•对于
•对于长期、大量腹泻的患者,考虑使用大便引流装置。
4.误吸
(1)预防
维持床头抬高30°-45°,以肠内营养泵输注。必要时监测胃残余量(GRV),联合床旁超声评估胃动力。气囊压力维持在25-30cmH2O(1cmH2O=0.098kPa)。对于高风险患者尽早选择采用幽门后喂养方式。
(2)处置
患者一旦出现误吸,立即停止EN,即刻启动气道吸引,必要时行床旁支气管镜吸引。护理人员密切监测其呼吸及血氧饱和度。
5.代谢紊乱
(1)预防
动态监测血磷、钾、镁等变化。再喂养高风险患者,EN实施由10-15kcal/kg·d起始,遵医嘱预防性补充电解质及
(2)处置
确诊或疑似出现再喂养综合征时,需减缓或暂停喂养,紧急静脉补充缺乏的电解质及维生素制剂,稳定后从更低热量重新缓慢增量。对于高血糖患者,血糖维持8.3-11.1mmol/L。处理过程需依据严重程度进行分级管理,多学科团队共同制订个体化方案。
6.堵管
(1)预防
每次喂养前后及给药前后均需使用20-30mL的灭菌注射用水脉冲式冲管。持续喂养时常规冲管,1次/4h,所有经管路给药宜为液体制剂,如片剂需充分研磨并单独给药后冲管。
(2)处置
一旦发生堵管,使用温开水脉冲式冲洗与轻柔抽吸,严禁暴力通管。无效时可使用5%
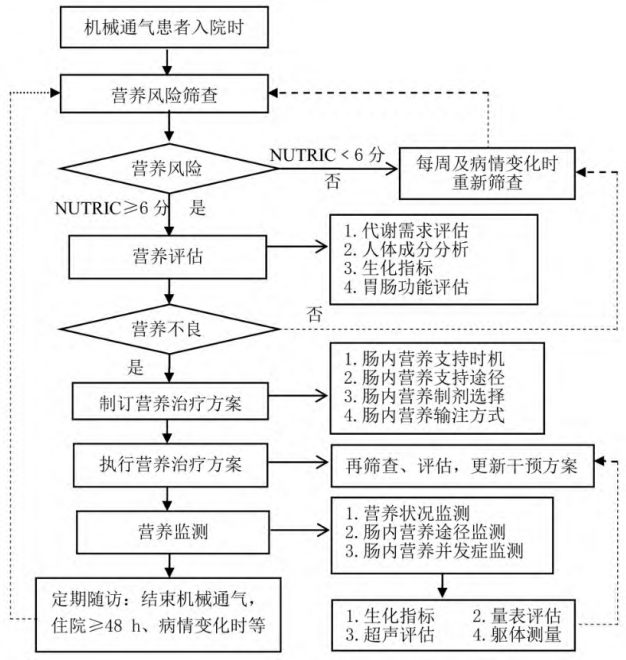
图1 成人机械通气患者EN管理护理实践流程图