2026年2月4日,由
在首个病例研讨环节中,中日友好医院张念荣医生汇报了《高血糖-低血糖-迷路寻踪》病例,深入剖析了一位78岁高龄
本环节由

病例概述
患者信息:
女性,78岁,病史采集日期:2025.12.12。
主诉:发现血糖升高25年,间断低血糖、意识障碍3月。
现病史:
患者25年前因口渴、泡沫尿就诊于当地医院,诊断为2型糖尿病,口服
10余年前因血糖控制不佳,治疗改为二甲双胍0.5g bid,
1年前改用预混(具体为30/50未明确)胰岛素早14U,晚14U,血糖控制不佳,无心慌、手抖等
4月前改为
3个半月前午后至晚间频繁出现低血糖,曾出现昏迷,血糖低至3.1mmol/L。
急诊抢救治疗后,调整为
出院后餐后散步中又出现
1月前突发
2周前更改优泌乐50R,三餐前20-16-14U。
近2天患者连续血糖监测,多次低血糖至3-4mmol/L,家人将晚餐前优泌乐50R减量为6U。
昨日就诊我院门诊,出示血糖低至4mmol/L,嘱患者含服糖块,停用晚餐前胰岛素。
初步诊断为糖尿病胰岛素治疗后低血糖,为进一步诊治随即收入病房。
病程中患者曾有皮肤瘙痒,视物模糊,泡沫尿,间断
既往史:
诊断腰
40年前行节育术,8年前双眼
家族史:
否认家族遗传性疾病。
体格检查:
体温:36.8℃,

图1 实验室及影像学检查结果
诊断与治疗:
诊断:2型糖尿病;低血糖;高血压3级(很高危);
治疗经过:
入院后,医疗团队采取了逐步减少胰岛素用量并联合口服药的策略,具体调整如下(图2):
初始方案:
利格列汀5mg qd +
2025-12-17:门冬胰岛素注射液调整为三餐前5-5-4U + 睡前甘精胰岛素9U。
2025-12-19:门冬胰岛素调整为三餐前5-4-4U + 睡前甘精胰岛素9U。
2025-12-22:
2025-12-26:瑞格列奈减量至三餐前0.5mg+睡前甘精胰岛素维持8U。
图2 治疗经过
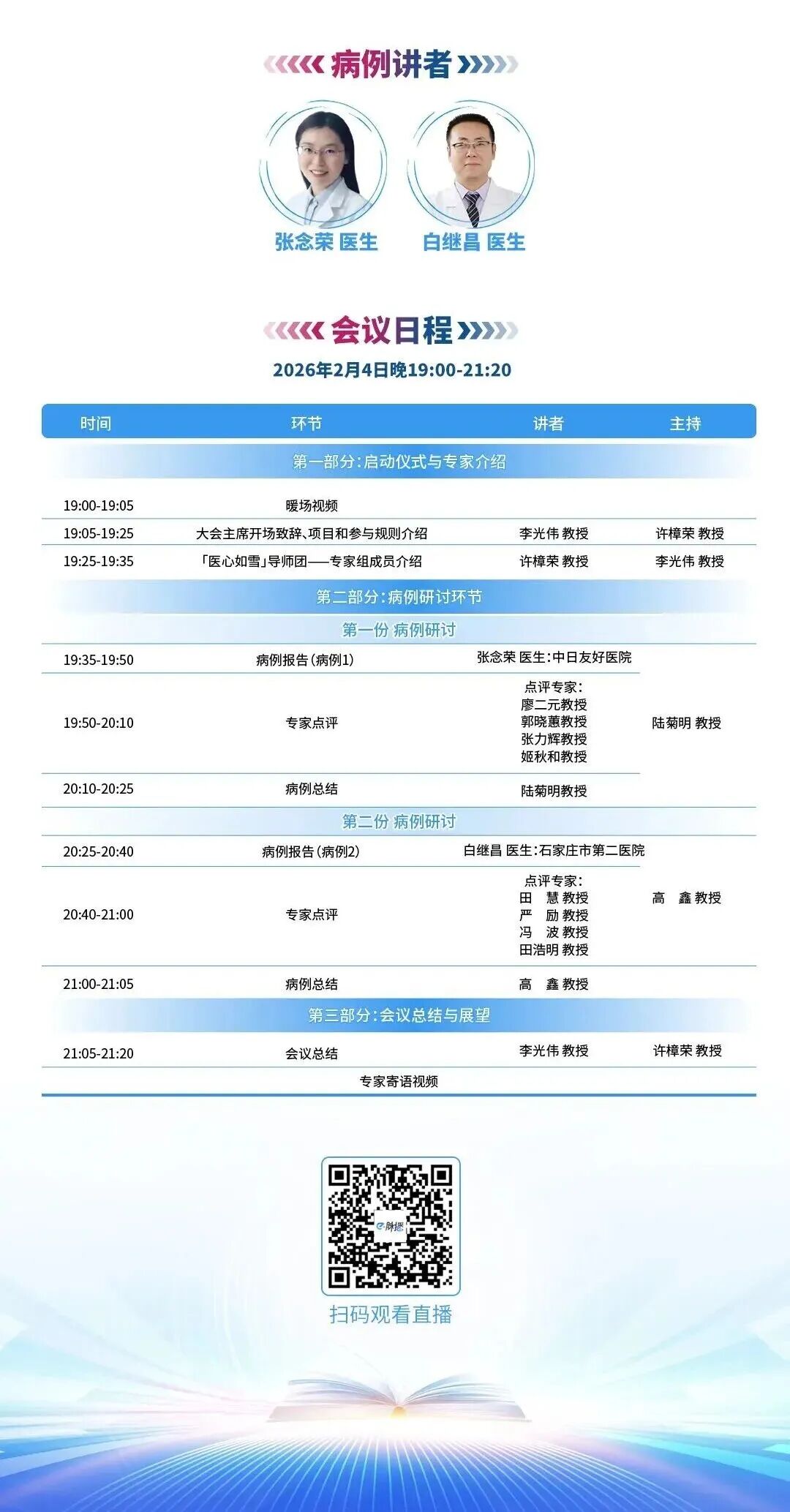
住院期间血糖监测结果概览:
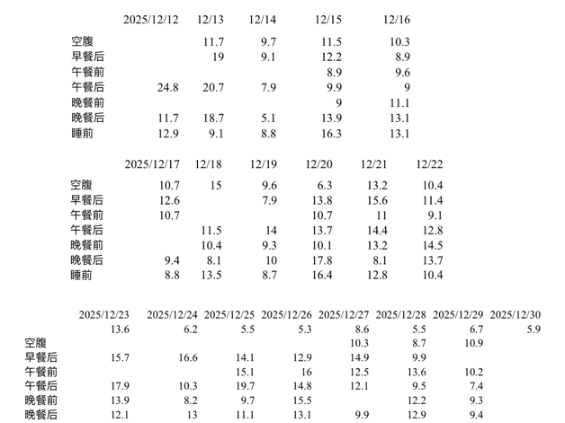
图3 住院期间血糖监测数据
治疗前后对比与随访:
治疗前后对比:
患者在经过规范化治疗后,其血糖控制指标较治疗前及治疗过程中均有改善(图4)。此外,2026年1月1-3日患者返家后的血糖变化曲线显示,最高血糖11.4mmol/L,最低血糖3.2mmol/L,达标时间37.0%,仍存在夜间血糖偏低的情况(图5)。
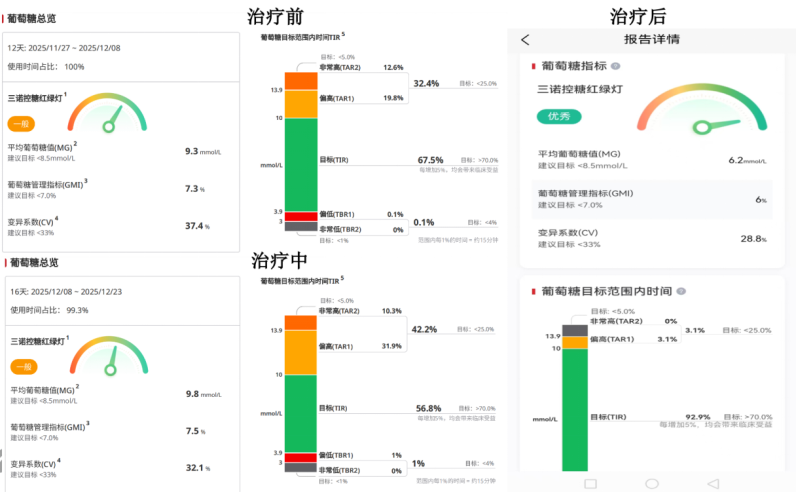
图4 治疗前后葡萄糖总览对比
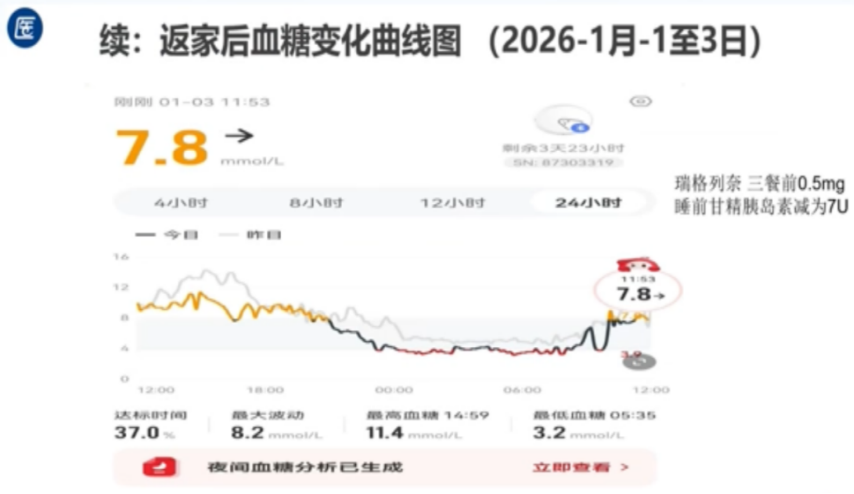
图5 2026年1月1-3日患者返家后的血糖变化曲线图
张力辉教授
张教授首先肯定该病例是成功的治疗典范,高龄、长病程的糖尿病患者血糖波动显著,最终实现了良好的血糖控制,诊疗思路值得借鉴,同时也提出了多个临床思考点及优化建议:
诊疗疑问:空腹血糖不高的情况下,早餐后血糖显著升高,此时仍选择减胰岛素剂量的临床考量需进一步分析;对于高龄患者,晚餐后睡前血糖高于晚餐后2小时血糖的现象,可能与胃动力功能、饮食行为(如饮水)影响食物吸收
预混胰岛素的局限性:对于高龄长病程糖尿病患者,预混胰岛素(包括预混胰岛素类似物)并非合适选择,易因医源性因素导致血糖剧烈波动,改为“三短一长”方案是合理的选择。
姬秋和教授
姬秋和教授认为该病例调节过程详实,血糖从频繁出现低血糖、高血糖状态转变为相对平稳,是较为典型的案例。然而,他提出了多个需进一步探讨的问题:
1.夜间低血糖的情况
姬教授注意到患者出院后夜间血糖仍处于较低水平(处于3.9 - 4.0mmol/L范围),且持续时间较长。姬秋和教授指出,预混胰岛素的使用是导致这一情况的重要因素。预混胰岛素是特定历史时期的产物,适用于医疗条件有限的情形。在现代治疗中,对于2型糖尿病患者,特别是老年患者,长期使用预混胰岛素的必要性值得深入探讨。
2.患者反复低血糖的深层原因排查
药物相互作用:患者曾使用依托考昔等非甾体抗炎药3周,需考虑其对血糖及胰岛素代谢的潜在影响。
拮抗激素不足:高龄患者可能存在垂体功能减退或肾上腺皮质功能不全,导致升糖激素分泌不足。建议评估垂体功能及
3.“去强化”治疗策略
姬秋和教授强调老年人更应推行去强化治疗。
廖二元教授
廖教授结合病例资料的完整性和临床诊疗的全面性展开点评,提出了多个易被忽视的临床问题,强调对患者进行整体评估和病因溯源的重要性,核心观点如下:
1.病例基础评估需完善
患者糖尿病病程的诊断需结合临床实际进一步确认,不能仅依据患者自述;
患者BMI为26.97 Kg/m2,需进一步检查内脏脂肪面积、评估胰岛素抵抗情况,明确代谢健康状态,而非仅依靠BMI判断;
患者合并冠心病、肾病、高血压、动脉粥样硬化,应考虑为心血管代谢综合征或心肾代谢综合征,而非简单罗列并发症。
2.低血糖原因的多元分析
高龄患者发生低血糖,药物并非唯一诱因,饮食、进餐、运动与胰岛素给药不匹配也是重要影响因素。对于夜间低血糖,优先采取饮食干预,而非单纯依赖减少药物剂量。
3.进一步完善相关检查
排查胰岛素受体抗体:反复交替出现低血糖、高血糖,需考虑胰岛素受体抗体的可能,尽管多数单位暂无法检测,但仍需重视该病因;
评估垂体功能:排查垂体功能低下导致的激素分泌不足,同时关注患者是否有驼背、骨折等情况,完善骨质疏松相关评估;
分析高血钾、肌酐升高原因:患者合并慢性肾功能不全,需排查低肾素低醛固酮症等问题;
评估心脏病变:除冠心病外,需排查糖尿病心肌病,高龄糖尿病患者猝死的主要原因常为心肌病而非冠心病。
4.综合管理需重视营养与饮食
患者为老年患者,需评估是否存在肌少症、营养不良,结合慢性肾功能不全的情况,个性化调整蛋白质摄入量。
李光伟教授
1.聚焦关键矛盾
当面对转诊且病情危急(如癫痫)的患者时,首要目标是解决危及生命的低血糖问题。住院期间的迅速调整有效抑制了癫痫发作,彰显了聚焦关键矛盾的临床智慧。
2.病例的教学意义
尽管病例资料或许存在一定的不完善之处,但恰恰是这些不完美引发了专家们针对2型糖尿病胰岛素使用准则、预混胰岛素定位以及低血糖多因素成因等深层次问题的探讨。
3.实战能力的培育
“医心如雪”会诊团的价值在于借助真实病例,提升年轻医生乃至资深专家的实战思维与全面视野。无论病例是否完善,经专家剖析后均成为宝贵的教学资源。
在本病例分析过程中,许多专家提出了糖尿病治疗的重大科学问题及几个有普遍性的具体问题:
重大科学问题
➤2型糖尿病,需不需要长期用胰岛素治疗?
2型糖尿病主要的发病机制是胰岛素抵抗。在我做学生的时候。老师甚至认为2型糖尿病长期用胰岛素治疗是原则性错误。只有在出现血糖异常升高,难以控制的情况下才可以短期应用胰岛素治疗。但是40年后,这种理念时候发生了一些改变。在口服降糖药多种联合治疗的情况下,2型糖尿病的人血糖仍控制不佳时,提倡首先应用基础胰岛素。如果效果不好,还可以使用混合胰岛素。包括30和50型预混。总体来说,还是认为,除非走投无路,长期应用胰岛素治疗在2型糖尿病弊多于利。因为在胰岛素抵抗的情况下,往往需要胰岛素的剂量很大。而它造成的长久的高胰岛素血症会使体重增加,血压升高,血脂紊乱,以致增加心血管疾病和死亡的风险。所以我们主张,在必要的时候,短期使用胰岛素为好。在可能的情况下,能够用小剂量就用小剂量,能够停药就停药。即2型糖尿病的胰岛素治疗是“有(先决)条件地使用”。
➤预混胰岛素如何应用才算合理?
在病情需要用4次胰岛素注射,而病人拒绝的情况下,使用预混胰岛素每日一针,或每日两针是一种可提供选择。但是每日三针预混胰岛素,几乎没有什么好处,甚至会带来低血糖的风险。尤其是使用50预混胰岛素,因为其中的短效胰岛素剂量占有总量的1/2。常常导致胰岛素的过量应用。个人认为,在某些人,短期使用预混胰岛素对血糖控制可能有益,尤其是每日一针,比较方便。而每日三针,基本不用。因为低血糖风险太高。
➤老年糖尿病人是否应当强化胰岛素治疗?
许多临床试验证明,在西方肥胖,病程长,合并心血管疾病的老年糖尿病人,强化胰岛素治疗不仅没有得到心血管病降低的好处,反而增加了死亡风险。所以有了老年糖尿病去强化治疗的提法。我本人非常同意。中国人群虽然不像西方人群那么肥胖,所需要的胰岛素的剂量可能也没有西方人群大。更不宜提倡老年人群的胰岛素强化治疗。但是在不伴有心脑血管并发症的老年糖尿病人,用没有低血糖风险的控糖治疗,使得血糖接近正常是合适的。
在本病例分析,有普遍性的具体问题
➤如何识别高血糖治疗中的低血糖?
有以下情况,应注意低血糖的发生:胰岛素剂量过大(0.7u/kg?);用胰岛素的时间太长(2周以上?);胰岛素应用过程中没有剂量减少的过程;胰岛素治疗过程中体重增加很快会有饥饿感,头晕等。许多低血糖是问出来,不是测定出来的。“眼见是虚,耳听是实”,有低血糖症状,测定血糖正常不能除外低血糖。
➤胰岛素治疗期间发生低血糖时胰岛素用量如何调整?血糖水平应当调到多高才安全?
老前辈专家传授给我的经验是在1型糖尿病发生严重低血糖,首次处理胰岛素剂量可减半,在2型糖尿病,胰岛素剂量可减少20%,以后根据血糖改变决定胰岛素剂量。
➤格列奈可不可以和DPP4抑制剂联合应用?可以自己体会,注意低血糖。
➤连续血糖监测在血糖管理的作用:能够发现血糖在剧烈的波动,不提倡根据它测定的血糖水平调整药物的剂量。
感悟和体会
首次会诊非常成功。病例典型,一例长期用胰岛素出现顽固的严重低血糖,另一例大量胰岛素治疗后血糖居高不下。治疗都在很大程度上解决了病人面临的主要疾病威胁。讨论深入,精彩纷呈。“一叶知秋”,从这两个病例可以看到我们的工作并不完美,确实有很多地方需要改进。当然,这并不否定医生的功劳、苦劳和疲劳。我们会诊的首要目标是找到那“障目”的“一叶”,让治疗结局焕然一新。久之,“举一反三,触类旁通’,你就会看到和过去不一样的自己。
➤本例有严重的低血糖,但是治疗过程中的胰岛素的剂量并没有明显的减少。而且从每天42个单位还增加到50个单位。说明医生对待低血糖和高血糖的态度大不相同。不重视高血糖,重视低血糖。熟悉高血糖的治疗,不熟悉低血糖的处理,主要关心高血糖,在处理低血糖的方面缺乏决断。
➤关于严重的低血糖的治疗:一般要减胰岛素,补充葡萄糖。要消灭低血糖一段时间,大概需要维持较高的血糖(10mmol/L?)八九个小时,甚至要根据用降糖药的情况来判断。如果是长效胰岛素,格列美脲,优降糖,可能需要24小时甚至36小时保持比较高的血糖,然后才能停止用药。否则,还可能反复发生低血糖。
➤本例糖尿病病史长达20余年。但是到治疗最后只用很少的口服降糖药和低剂量的胰岛素就可以血糖维持正常。说明β系顽强的生命力,20年以后还能有相当的胰岛素分泌的能力。
➤关于DPP3抑制剂的使用:DPP4抑制剂促进胰岛素分泌的作用很弱,是血糖依赖性的,血糖不高就不促进胰岛素分泌,血糖高时就促进。以往的艾塞那肽的临床研究表明,在用药的过程中甚至看不到胰岛素分泌的增加,主要是因为胰高糖素抑制了胰高糖素的分泌后,血糖不高了,就不需再增加胰岛素的分泌了。鉴于无论1型还是2型糖尿病都存在胰高糖素分泌异常,这里我们使用西格列汀主要目的是抑制胰高糖素。
治疗中需要进一步关注的问题
➤本例患者有肾功能损害,所以选择口服药的范围比较小。选择格列奈,因为它作用时间短,低血糖的风险小。但是在有心脏病的情况下,宜选择那格列奈。因为瑞格列奈和氯吡格雷有药物的相互作用,可诱发低血糖的风险。
➤在低血糖,频繁头晕的情况下,血糖突然升高到30mmol/L。是否存在严重应激状态,或异常进餐,要仔细跟踪。
➤要考虑本例低血糖有没有其他原因?比如说要除外脑垂体功能低下,胰岛素自家免疫综合征等情况。
主持专家简介
陆菊明 教授
解放军总医院内分泌科主任医师、教授
中国老年医学学会医养结合促进委员会专家委员会副主任委员
中国糖尿病杂志副总编
曾担任解放军总医院内分泌科主任、中华医学会糖尿病学分会副主任委员解放军医学会内分泌专业委员会主任委员
6次参与编写《中国2型糖尿病防治指南》
点评专家简介
张力辉 教授
河北医科大学第二医院内分泌科名誉主任
中华医学会内分泌学分会常务委员
中国医师协会内分泌代谢科分会常务委员
河北省急救医学会副会长
中国老年学和老年医学学会糖尿病分会副主任委员
姬秋和 教授
西北大学附属西安国际医学中心医院,内分泌代谢病院院长、主任医师、教授
中国非公立医疗机构学会内分泌糖尿病专业委员会主任委员
中国内分泌代谢病专科联盟副理事长
陕西省国际医学交流促进会肥胖与代谢专业委员会主任委员
曾中华医学会糖尿病分会第八届、第九届委员会副主任委员
《国际内分泌代谢杂志》副总编辑
编委:中华内分泌代谢杂志、中国糖尿病杂志、Diabetes\Metabolism Research and Reviews、Journal of Metabolism and Target organ Damage等
2017年首届国之名医高峰论坛“国之名医.优秀风范”
廖二元 教授
第二届国之名医(卓越建树)
湘雅名医
南华大学附一医院首席临床专家
先后承担了20项重大科研课题
获国家科技进步二等奖、教育部科技进步奖一等奖、全国优秀博士论文(导师)奖和湖南省科技进步一等奖、中华医学科技二等奖、上海市优秀教材一等奖、上海市教学成果二等奖
李光伟 教授
中日友好医院国际医疗部主任,内分泌首席专家
中国医学科学院阜外医院内分泌与心血管病诊治中心主任
主要研究领域是糖尿病及其心脑血管疾病控制和预防,其参与和主持的中国大庆糖尿病预防研究被誉为世界糖尿病预防研究的里程碑
曾任两届中华医学会内分泌学会副主任委员
入选国务院突出贡献专家
为2015年以来历届“爱思唯尔”中国高引学者
卫生部疾病预防控制专家委员会委员,中华内分泌代谢杂志副主编
病例分享专家简介
张念荣 医生
中日友好医院减重糖尿病健康管理中心 主治医师
医学博士,2014年毕业于北京协和医学院,内分泌专业
北京中西医结合协会全科医学专业委员会委员及秘书;中国医药卫生事业发展基金会减重糖尿病健康管理专病医联体专家委员会常委;中国研究性医院学会甲状旁腺及骨代谢疾病专委会青年委员
参与3项国家级及北京市课题;参与编写《西氏内科学精要》、《临床检验与诊断思路》、《奈特绘图版医学全集》,发表中文核心及SCI论著10余篇