作者:王乐乐
第一作者单位:同济大学附属上海市肺科医院呼吸与危重症医学科 同济大学呼吸病研究所
通信作者:
引用本文:王乐乐, 徐金富. 2025版《ERS成人
摘要
支气管扩张症(简称支扩)是一种成人中常见的不可逆慢性炎症性气道疾病,其典型临床表现包括
支扩的病因复杂、表型异质性高、病理机制多样,使得精准诊断和规范化管理仍面临重大难题。欧洲呼吸学会(European Respiratory Society,ERS)和美国胸科学会(American Thoracic Science,ATS)分别于2017年和2019年发布了《成人支气管扩张症管理指南》[2, 3](以下分别简称“2017版指南”和“2019版指南”),我国学者分别于2021年更新了《中国成人支气管扩张症诊断与治疗专家共识》[4],并于2024年发布了《成人支气管扩张症病因学诊断专家共识》[5]。这些指南和共识在推动疾病规范化管理方面发挥了重要作用,但当时多数推荐意见因缺乏高质量随机对照试验而仅基于低水平的证据,随着欧洲EMBARC、中国支扩联盟(BE-China)等登记平台数据的不断积累和全球临床研究的持续推进,循证证据显著增长。2025年9月28日,ERS正式发布了最新版《成人支气管扩张症管理指南》[6](以下简称“2025版指南”),该指南由国际多学科专家、方法学专家及患者代表共同制定,遵循ERS指南规范及GRADE(Grading of Recommendation Assessment,Development and Evaluation)证据评价体系,基于系统文献检索和荟萃分析提出了全新的循证推荐意见。2025版指南不仅系统总结了近年来支扩领域的最新研究进展,还强调了“可治疗特征”理念、个体化管理、药物与非药物干预策略的整合,以及对疾病活动度的动态评估,为临床实践提供了更精准、系统的循证依据(表1)。

在2017版指南的基础上,2025版指南新增了对疾病严重程度、合并症和可治疗特征的系统性建议;首次提出了急性加重与病情恶化患者的详细管理策略;强化了病因学检测、气道廓清、大环内酯和吸入抗生素的推荐等级;对于慢性铜绿假单胞菌(Pseudomonas aeruginosa,PAE)感染,指南将大环内酯类药物从2017年吸入抗生素失败后的二线治疗升级为与吸入抗生素并列的一线治疗。此外,风险评估策略也作出重要调整:不再仅以每年急性加重≥3次作为高危标准,而是采用更为综合的个体化评估体系。即使急性加重次数较少,但若症状严重、显著影响日常生活,或曾需住院或静脉抗生素治疗的患者,亦应视为高风险并予以重点管理。目前,预防性治疗在临床中仍严重不足,2025版指南因此强调基于疾病活动度的主动、以患者为中心的预防策略,以识别和干预高活动度、快速进展风险人群,防止严重恶化。疾病活动度评估应综合症状、急性加重频率与严重程度、生活质量影响、肺功能变化及痰脓性或影像学黏液栓塞等指标;明确其定义有助于指导未来治疗策略。
总体而言,支气管扩张症领域正快速发展,未来有望迎来更有效的新疗法。2025版指南强调“夯实基础管理”的理念,突出病因学检测、气道廓清和合理用药的核心地位,并呼吁加强真实世界研究,以评估患者是否获得规范的检查与治疗。其最终目标是推动全球支扩管理从“被动应对”向“主动干预”转变,显著改善患者的长期预后和生活质量。
一、支扩患者的管理需强调标准化检测以明确病因,并进行系统性评估
2025版指南强调,病因学检测的首要目标是根据患者临床特征开展针对性筛查,优先识别可治疗的病因,包括免疫缺陷、非
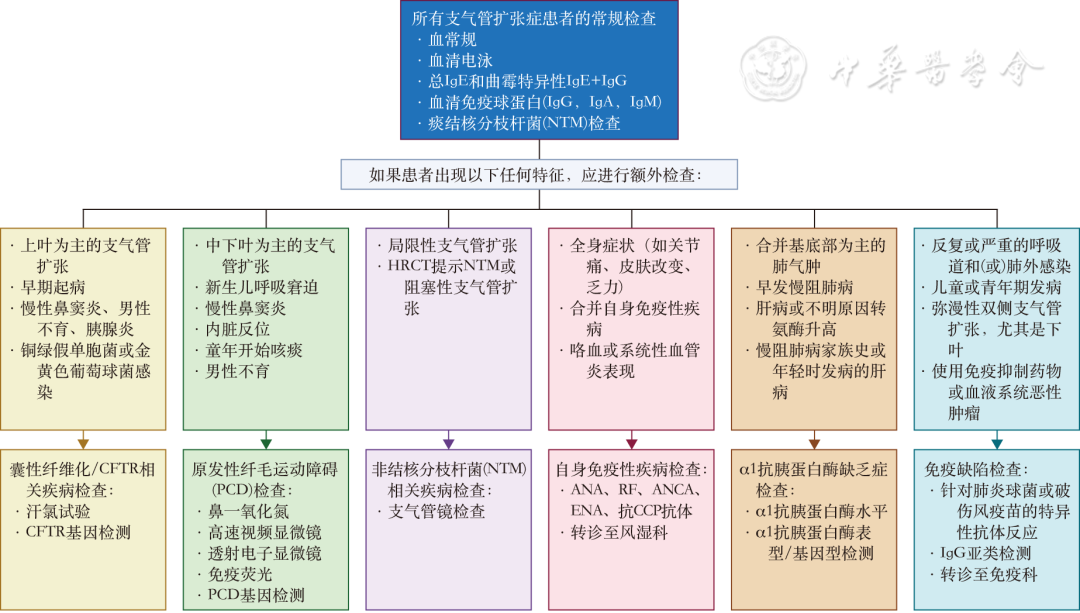
图1 成人支气管扩张症患者初始评估及后续病因学检测流程图
2025版指南首次强调,疾病活动度与可治疗特征的识别在支气管扩张症管理中至关重要。尽管支扩严重程度指数(bronchiectasis severity index,BSI)仍是目前最常用的评估工具,但其存在一定局限性。2025版指南建议临床应结合高危特征进行动态评估:高疾病活动度包括合并PCD、慢阻肺病或
二、长期抗生素治疗
2025版指南基于对18项随机对照试验(randomized controlled trials,RCT)的综合分析,对长期吸入抗生素治疗提出了更新推荐:对于急性加重高风险且合并慢性PAE感染的患者,由2017年及2019年版指南中的“有条件推荐”升级为“强烈推荐”,以降低急性加重频率并延长首次急性加重时间;而对于感染非PAE病原体但同样处于急性加重高风险的患者,则可在充分评估后有条件使用。值得注意的是,2025版指南对“急性加重高风险”的定义进行了重要修订,不再仅限于既往1年≥3次急性加重,而是扩展为满足以下任一条件:过去1年内≥2次急性加重,或≥1次需住院或静脉抗生素治疗的严重急性加重,或1次急性加重伴显著影响日常生活的症状。长期吸入抗生素应在优化气道廓清、完成疫苗接种、实施病因治疗及有效管理合并症的基础上开展,并确保患者接受规范的雾化器使用与清洁培训;推荐在吸入抗生素前依次使用支气管舒张剂、黏液溶解剂并进行气道廓清,以优化药物肺部沉积。“长期吸入抗生素治疗”指持续用药不少于3个月,而现有高质量临床研究的干预周期多为12个月或更长。临床实践中通常在治疗满12个月时复评疗效,以急性加重次数减少为主要指标;若无效应及时停药,若有效可继续治疗,但需密切监测不良反应。
2025版指南基于9项RCT,强烈推荐对在接受标准治疗后仍处于急性加重高风险的患者长期使用大环内酯类抗生素,以降低急性加重频率、延长首次急性加重时间并改善日常症状(图2)。与既往指南仅限于无PAE感染患者不同,2025版指南取消了这一限制,但强调用药前必须排除NTM感染,因为单用大环内酯类治疗合并NTM的患者可显著增加耐药风险。目前尚无关于最佳疗程的共识,现有研究中最长干预周期为12个月;若治疗12个月后无明显获益或病情已缓解,可考虑停药,但需权衡复发风险。
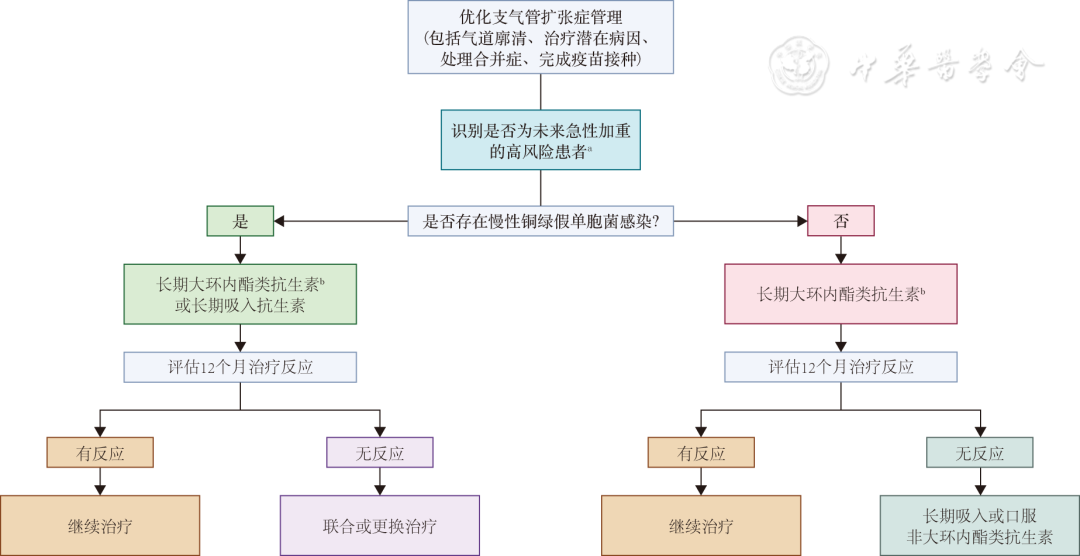
注:a未来急性加重高风险标准:①每年≥2次急性加重;②每年1次急性加重并伴严重症状;③每年≥1次需住院的严重急性加重;b先排除非结核分枝杆菌(NTM)感染;虽然此处建议在12个月时进行复评,但在出现不良事件或病情恶化的情况下,应提前进行再次评估
图2 2025版指南针对支气管扩张症患者长期抗生素治疗的流程图
相比之下,非大环内酯类口服抗生素的疗效证据有限,2025版指南首次明确不推荐其作为急性加重高风险支气管扩张症患者的一线治疗;仅在大环内酯类药物不耐受时可考虑作为替代方案,并需严格监测疗效与安全性。
三、细菌根除治疗
支扩患者一旦感染PAE,常难以彻底根除,易进展为慢性感染,而慢性PAE感染与病死率升高、急性加重频率增加、住院风险上升及生活质量下降密切相关。因此,预防和控制慢性PAE感染是支扩管理的关键目标之一。尽管现有6项观察性研究显示,接受根除治疗后仅约40%的患者可在1年内实现PAE清除,2025版指南仍建议对新分离PAE的患者启动根除治疗。2025版指南进一步扩展了“新分离”的定义,不仅包括首次检出PAE者,也涵盖既往曾分离但长期未检出后再次阳性的患者。推荐的根除方案通常在疗程初期给予2周口服或静脉抗生素,随后联合吸入抗生素维持6周至3个月。此外,2025版指南继续明确不建议对PAE以外的其他病原体实施根除治疗。
四、非抗生素药物治疗
支扩患者常因痰液高度黏稠导致黏液纤毛清除功能受损,影像学上可见的黏液栓塞与急性加重风险及疾病严重程度密切相关。口服黏液活性药物可降低痰液黏度;雾化高渗盐水或
此外,支扩患者常因误诊为
五、物理治疗
在支扩的管理中,促进痰液排出始终是缓解症状、提升治疗效果的核心环节。气道廓清技术(airway clearance techniques,ACT)通过优化痰液清除机制,有助于改善气道通畅性、减轻咳痰症状、提升
肺康复同样是支扩综合管理的关键组成部分,可显著改善患者的生活质量和运动耐力。2025版指南强烈建议对存在呼吸困难和(或)运动能力下降的患者实施肺康复干预。鉴于现有康复项目多以慢阻肺病为基础,未必完全契合支扩特点,指南强调应加强康复方案的适配性与个体化,并建立标准化疗效评估体系,涵盖运动耐力、呼吸困难程度及整体健康状况等指标。同时,应关注心理共病及患者主观体验,以实现全面、精准的疗效评估与管理优化。
六、支扩急性加重与病情恶化的诊断与管理策略
急性加重及病情恶化是支扩管理中直接影响患者生活质量与长期预后的关键环节。早期识别、动态监测和及时干预不仅可显著降低住院率与病死率,还能有效延缓疾病进展,是临床管理的核心目标之一。2017版指南尚未就急性加重或病情恶化提供系统性诊疗策略,而2025版指南在此方面作出重要补充,首次提出针对急性加重及快速进展患者的系统性诊断与综合管理建议。
目前,急性加重的定义仍较复杂且缺乏统一标准,管理多依赖临床经验,证据质量有限。2025版指南推荐采用以下操作性定义:症状超出日常波动范围并需调整治疗方案,典型表现包括咳嗽加剧、痰量或性状改变(如脓性痰)、呼吸困难加重、运动耐力下降、疲劳或咯血等;若需住院或静脉抗生素治疗,则视为严重急性加重。管理上,建议在启动抗生素治疗前采集痰液进行微生物学检测,并在疗效不佳时及时复查。治疗方案应结合既往病原学结果、耐药谱及病情严重程度个体化制定:轻症患者可选用口服抗生素,重症或对初始治疗无反应者则需考虑静脉用药及住院管理。此外,强化患者自我管理教育有助于早期识别急性加重并及时干预;急性加重期间可适当调整ACT的频率与强度以促进排痰。值得注意的是,支气管镜下ACT在急性加重期的应用已被证实可显著延长出院后首次急性加重的发生时间[9],为高风险患者提供了新的干预思路。
病情快速恶化与更高的病死率密切相关,但目前尚无统一定义,亦缺乏高质量证据。临床上通常表现为急性加重频率或严重程度增加、症状进行性加重或肺功能快速下降。针对此类患者,应全面评估治疗依从性、合并症及潜在的特殊病因,并考虑重复胸部CT和痰液微生物学检测。治疗策略应基于“可治疗特征”理念进行综合优化,包括:病因治疗、气道廓清与黏液活性药物应用、疫苗接种、长期抗生素治疗、支气管舒张剂/ICS的合理使用、PAE根除、肺康复、

图3 病情快速恶化患者的治疗流程图
急性加重和病情恶化的管理需遵循个体化与动态调整原则,临床监测应聚焦于早期识别与及时干预,强调规律随访、症状追踪及多维度客观评估,重点关注急性加重频率、治疗反应、病原学变化、肺功能趋势以及对氧疗或通气支持的需求,以指导精准、高效的综合管理。
七、对中国成人支扩诊疗的启示
2025版指南为支扩的精准诊治提供了重要方向,对我国未来研究和临床实践具有深远启示。该指南中仅有5项研究证据来自中国团队[10, 11, 12, 13, 14],显示出我国在国际循证体系中的贡献虽有明显进步,但仍有较大提升空间。这一局面正逐步改善。考虑到该指南的文献检索截止于2024年1月,近两年我国已陆续发表多项高质量临床研究,并有多项前沿研究正在积极推进。自2020年BE-China(www.chinabronchiectasis.com)成立以来,依托该全国性多中心协作平台,于2025年初发布了首个我国支扩患病人群的临床特征全景图谱[15],为公共卫生政策制定、精准诊断和个体化治疗提供了重要参考,并为新药研发和靶向人群识别奠定了基础。随着平台建设不断深化,我国学者在国际学术舞台上的影响力持续增强,为高质量“中国证据”的生成和推广创造了条件,未来有望在国际指南的更新和制定中发挥更加重要的作用。结合我国现状和临床需求,可从以下几个方面重点推进。
1. 加强流行病学及病因学研究:当前我国仍缺乏基于标准化诊断标准的大规模流行病学数据,因此亟需建立覆盖全国、具有代表性的大样本流行病学研究体系,为疾病负担评估、防控策略制定和医疗资源配置提供科学依据。同时,系统性病因学研究同样关键,应在更广泛人群和不同地域中开展对PCD、CF等遗传性病因的基因筛查,并结合确诊性检测手段,以明确其在我国的真实患病率,进而优化契合本土临床实践的诊疗路径。BE-China平台正积极推进相关研究,旨在填补上述空白。
2. 优化抗感染治疗策略:我国支扩患者中PAE感染率超过20%。尽管吸入抗生素已被证实可降低PAE感染患者的急性加重频率并改善临床结局,但个体间疗效差异显著,亟需探索炎症标志物与微生物组特征在预测治疗反应中的价值,以指导个体化用药。目前我国仅批准
3. 推动抗炎治疗:以中性粒细胞炎症为靶点的新型抗炎药物——二肽基肽酶-1(DPP1)抑制剂,在Ⅲ期临床试验中已显示出可显著降低急性加重频率并延缓肺功能下降的潜力。然而,因该药在2025版指南撰写时尚未获得监管机构批准上市,未予临床推荐。目前该药物已在欧美上市推进中,我国有多家企业自主研发的DPP1抑制剂临床研究正在BE-China积极推进中。随着证据积累和研发进展,DPP1抑制剂有望成为支扩抗炎治疗的重要选择,并在未来指南更新中占据关键地位。
4. 推进综合管理体系建设:支扩的管理远不止于抗感染治疗,亟需构建覆盖全病程、多维度的综合管理体系。2025版指南提出的“可治疗特征”理念为此提供了核心框架,强调管理应贯穿疾病全程——不仅限于初诊,更需在每次随访中动态评估病因、疾病活动度、合并症及治疗反应,并及时调整治疗策略。综合管理应涵盖病因学诊断、疾病严重程度与活动度评估、合并症识别与干预、个体化抗感染与抗炎治疗、规范气道廓清、肺康复及长期随访等关键环节,推动管理模式从“被动应对”向“主动预防”和“精准干预”转变。同时,应强化患者教育与自我管理支持,提升治疗依从性,并积极探索数字化随访、远程监测和个体化干预等创新路径。BE-China平台的建立正契合这一战略方向,目前已在推进我国支扩诊疗规范化进程中发挥重要作用。唯有通过多层次、系统化的综合管理体系建设,方能切实改善患者预后,减少急性加重,延缓疾病进展,并全面提升生活质量。