前言[1]
随着新型HER2靶向药物的不断涌现,明确此类药物能带来临床获益的HER2表达水平,始终是重要的研究课题。Ⅲ期临床试验DESTINY-Breast06(DB-06)研究公布的结果显示,抗体偶联药物(ADC)T-Dxd在HER2超低表达
研究方法[1]
一项回顾性分析,基于复旦大学附属肿瘤医院自建的NGS数据库开展。纳入标准为:至少有一份病理结果提示HER2阴性,且存在相应的免疫组化(IHC)切片可用于重新评估。2017年11月至2021年9月期间,该NGS数据库共包含445例接受520癌症相关基因Panel检测的患者,以及134例基于循环肿瘤DNA(ctDNA)或组织样本接受其他癌症相关基因Panel检测的患者。为确保分析的一致性,仅提取了基于组织样本、使用520基因Panel检测患者的基因组数据,用于后续的基因突变和拷贝数变异(CNV)分析。所有患者的临床病理参数均通过电子病历收集,包括年龄、病理类型、
研究结果
患者队列与HER2超低表达状态
经筛选,研究共重新评估了NGS数据库中302例HER2阴性乳腺癌患者的473份病理标本。其中,182例患者拥有基于组织样本的520基因panel检测的NGS结果(图1)[1]。
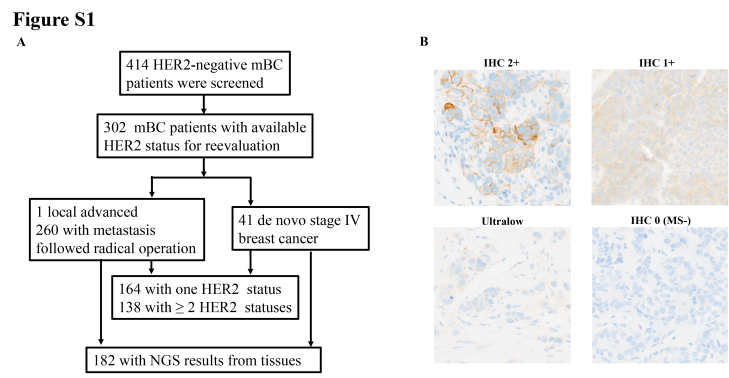
图1 患者入组流程图及HER2免疫组化染色图像[2]
总人群中,HER2 IHC复评结果与原始记录结果的一致率为91.3%,在原始记录为HER2 IHC 0的患者中,11.1%被重新判定为HER2 IHC 1+,其余88.9%维持HER2 IHC 0分类不变(图2)[1]。
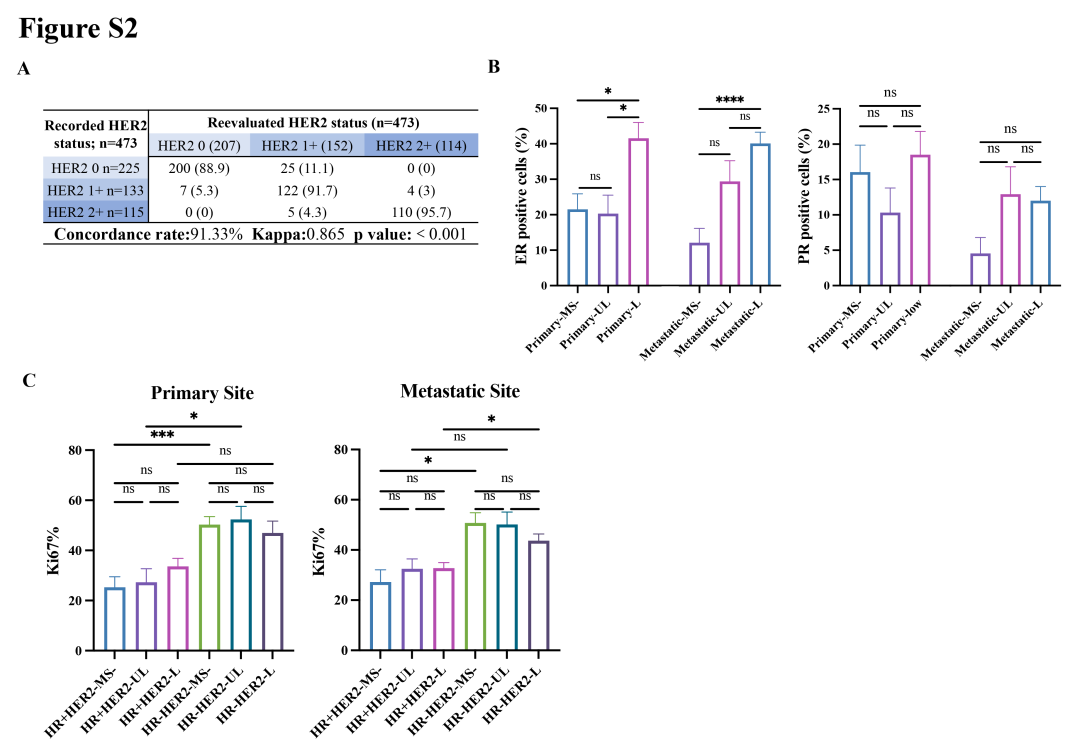
图2 根据HER2状态的ER/PR/Ki-67表达情况[2]
为准确区分HER2超低表达与IHC 0(无细胞膜染色),研究者对所有HER2 IHC 0的肿瘤细胞进行了复评,并记录了细胞膜微弱染色的百分比。结果显示,35.5%的原发性及49.0%的转移性HER2 IHC 0被重新归类为超低表达,具体而言[1]:
◼ 在原发性HER2 IHC 0肿瘤细胞中,64.5%无细胞膜染色,29.0%存在0~5%细胞膜微弱染色,6.5%存在≥5%细胞膜微弱染色。
◼ 在转移性HER2 IHC 0肿瘤中,无细胞膜染色、0~5%细胞膜微弱染色及≥5%细胞膜微弱染色的比例分别为 51.0%、29.0% 和 20.0%。
值得注意的是,≥5%细胞膜微弱染色比例上升主要源于HR阳性乳腺癌。在HR阳性转移性肿瘤中,31.0%存在≥5%细胞膜微弱染色,该比例显著高于原发性乳腺癌中的8.6%。相反,在HR阴性乳腺癌中,原发与转移性HER2 IHC 0肿瘤细胞的比例未发生显著改变(图3)[1]。
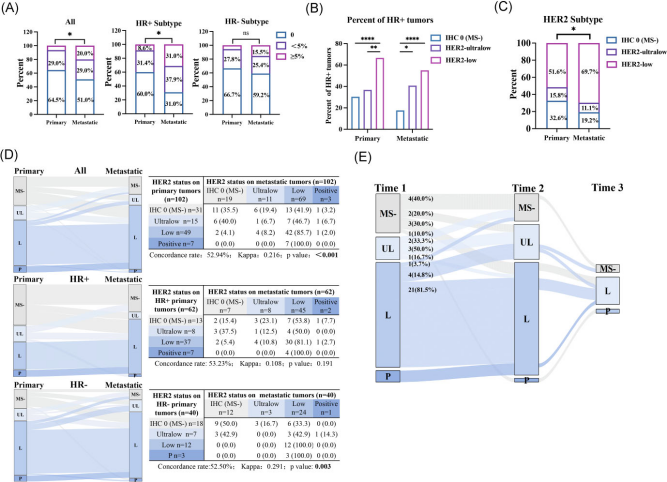
图3 根据HER2状态划分的临床病理特征[1]
不同HER2亚型的临床病理特征[1]
基于HR状态的亚型分析显示,HER2超低表达亚组未发现明显的特异性临床病理特征(表1)。
表1 原发性乳腺癌患者按HER2状态分层的临床病理特征[1]
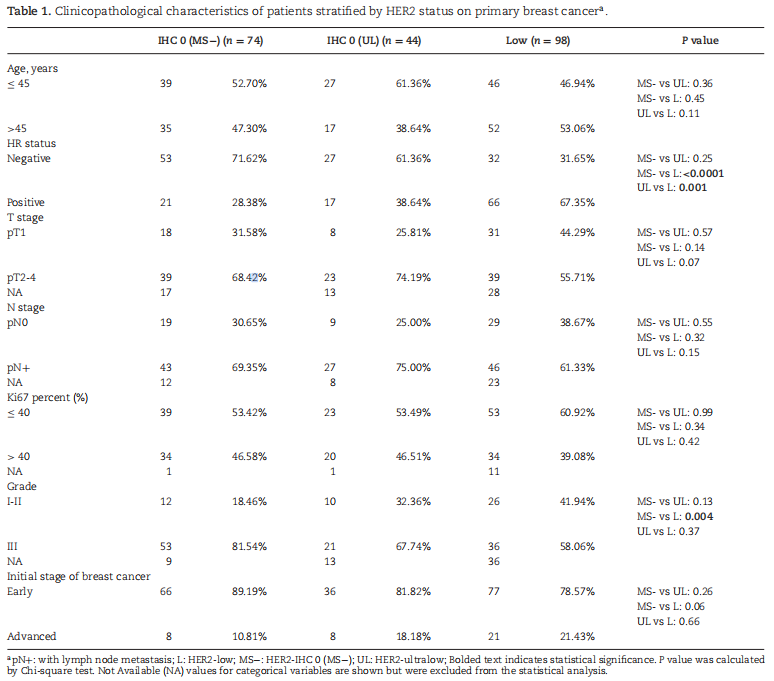
与HER2超低表达或IHC 0(无细胞膜染色)肿瘤细胞相比,HER2低表达中HR阳性比例更高(分别为67.35%、38.64%和28.38%,P<0.0001和P=0.0013)。
在原发性肿瘤中,HER2超低表达与HER2 IHC 0(无细胞膜染色)之间的HR阳性比例无显著差异,但在转移性肿瘤中,与HER2 IHC 0(无细胞膜染色)相比,HER2低表达和超低表达均显示出更高的HR阳性比例(分别为55.1%、40.8%和17.6%,P < 0.0001和P=0.01)。对每个肿瘤中雌激素受体(ER)阳性细胞百分比的进一步分析也显示出这一趋势。
不同乳腺癌患者HER2状态的异质性[1]
在整个研究队列中,19.4%的原发性HER2 IHC 0(无细胞膜染色)肿瘤在转移后转变为HER2超低表达,41.9%转变为HER2低表达。同时,在原发性HER2超低表达肿瘤中,40.0%在发生转移后转变为HER2 IHC 0(无细胞膜染色),46.7%转变为HER2低表达(图3D)。
在46例具有多个转移灶样本的患者中(样本取自相同或不同部位、不同时间点),常可观察到HER2状态的转变(图3E)。在第二次取样时,分别有60%的HER2 IHC 0(无细胞膜染色)转移灶,以及50%的HER2超低表达转移灶转变为其他HER2状态,至第三次取样,此类转变仍然较为明显。
不同HER2亚组的生存分析[1]
Kaplan-Meier分析显示,HER2低表达、HER2超低表达和HER2 IHC 0(无细胞膜染色)患者的中位无病生存期(DFS)分别为26.1、18.4和18.3个月。
基于HR状态的亚组分析显示,在HR阴性乳腺癌中,HER2超低表达患者的中位DFS低于HER2低表达及IHC 0(无细胞膜染色)患者(P = 0.048和P=0.035)(图4),但各组间的总生存期(OS)未见显著差异。在HR阳性乳腺癌中,HER2低表达、超低表达以及IHC 0(无细胞膜染色)亚组一线化疗的中位无进展生存期分别为7.2个月、6.8个月和8.8个月(P=0.06)。
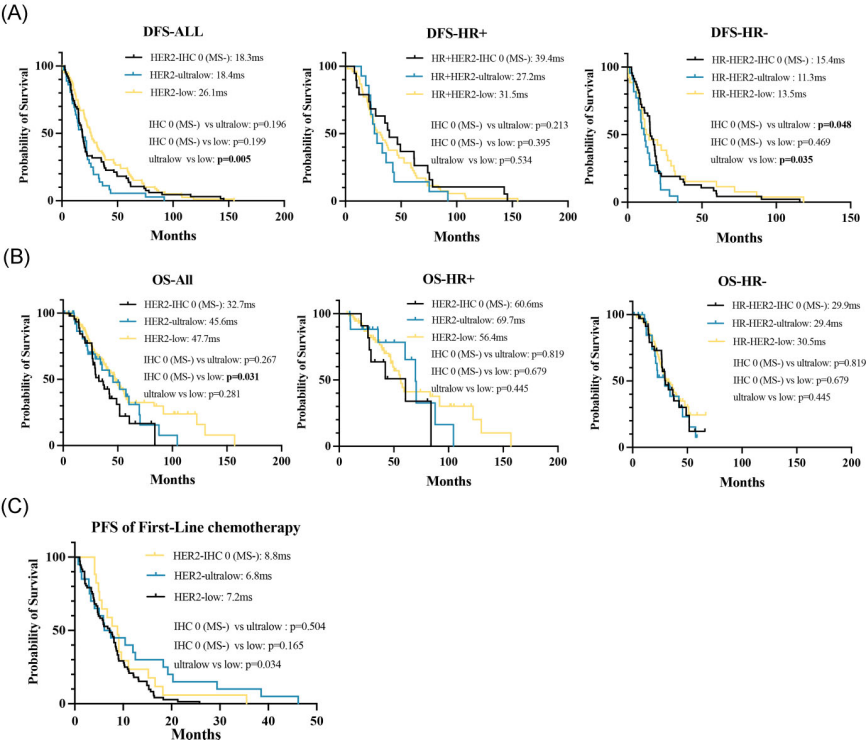
图4 DFS和OS的Kaplan-Meier曲线[1]
多变量分析显示,在调整Ki-67指数、N分期、HR状态及HER2状态后,与HER2低表达及IHC 0(无细胞膜染色)相比,HER2超低表达仍与更差的DFS具有相关性(表2)。
表2 DFS的多变量Cox比例风险模型分析结果[1]

不同HER2状态的突变图谱[1]
为进一步探索不同HER2亚型的分子特征,研究者对数据库中181例患者组织样本的NGS结果进行了分析,结果显示,在HER2低表达、超低表达和IHC 0(无细胞膜染色)乳腺癌中,最常见的突变基因为TP53(分别为55%、77%、83%)、PIK3CA(分别为42%、26%、29%)、MYC(分别为27%、28%、21%)和CCND1(分别为25%、17%、19%)(图5)。
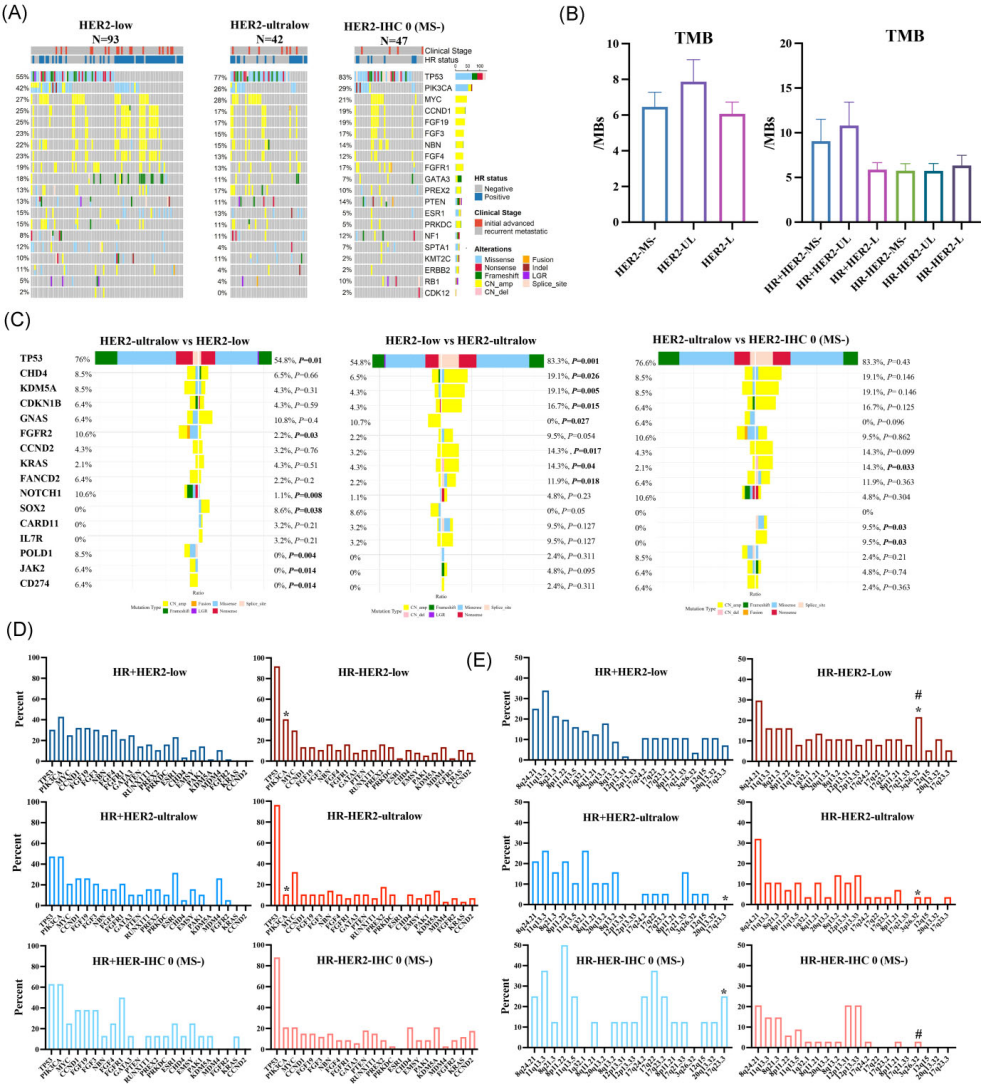
图5 不同HER2状态下的基因突变谱[1]
此外,在HR阴性亚型中,PIK3CA突变在HER2低表达肿瘤中的发生率高于HER2超低表达。
总结与讨论[1]
鉴于ADC药物在HER2超低表达乳腺癌中显示出的治疗潜力,全面了解HER2超低表达对于指导临床合理诊疗具有重要意义。本研究基于NGS数据库,首次探讨了HER2 IHC 0(无细胞膜染色)、HER2超低表达及HER2低表达乳腺癌在临床病理和基因组特征上的异同,为HER2阴性乳腺癌的精准分型与治疗决策提供了新的依据。此外,本研究首次揭示,近半数原判为HER2 IHC 0的转移灶活检经重新评估可归类为HER2超低表达状态[1],这提示在转移阶段重新评估HER2状态具有重要的临床价值,也拓展了HER2超低表达人群的识别范围。同时,研究显示HER2超低表达与HER2 IHC 0(无细胞膜染色)的HR阳性比例相近,且均低于HER2低表达肿瘤;而在转移性肿瘤中,HER2 IHC 0(无细胞膜染色)肿瘤的HR阳性比例则低于HER2低表达及超低表达[1]。这一差异提示,HER2表达水平与HR状态之间的相关性可能随着疾病进展(从原发到转移)而发生动态演变,为后续治疗策略的调整提供了重要参考。
值得关注的是,本研究仍存在一定局限性。首先,样本量有限,尤其在HR阴性亚组中病例数较少,因此相关结果需谨慎解读。其次,每位患者可获得的组织样本数量有限,可能影响对HER2状态异质性的全面评估;此外,接受基因组分析的患者数量不足,且未纳入ctDNA分析。同时,难以完全排除长期存档组织褪色对HER2超低表达判读的潜在影响。未来需开展更大规模、前瞻性的研究进一步验证。
参考文献:
1.Juan Jin, et al .Precis Clin Med. 2025 Oct 23;8(4):pbaf026
2.Juan Jin, et al .Precis Clin Med. 2025 Oct 23;8(4):pbaf026_Supplemental_File
审批编号: CN-177573
有效期至:2027/1/27
本文由阿斯利康提供,仅供医疗卫生专业人士参考,不可用于推广目的。
(本网站所有内容,凡注明来源为“医脉通”,版权均归医脉通所有,未经授权,任何媒体、网站或个人不得转载,否则将追究法律责任,授权转载时须注明“来源:医脉通”。本网注明来源为其他媒体的内容为转载,转载仅作观点分享,版权归原作者所有,如有侵犯版权,请及时联系我们。)