在第36届长城心脏病学大会(GW-ICC 2025)期间,四川省人民医院
ADHF的全流程管理应该包括急性期、易损期和慢性期三个阶段(图1)。急性期主要集中在住院期间,核心目标是快速稳定血流动力学,缓解充血症状,可借助血管活性药物或机械辅助装置挽救生命,此时心衰患者住院期间的GDMT目标为“维持和优化”(表1)。易损期为出院前至出院后3个月,是衔接急性期与慢性期的关键过渡阶段,需逐步优化药物治疗方案。慢性期为出院3个月后,治疗重点转向长期维持心功能,降低死亡率及再住院率。GDMT应用需贯穿ADHF治疗全流程,不同阶段的用药策略需根据患者病情稳定程度动态调整。
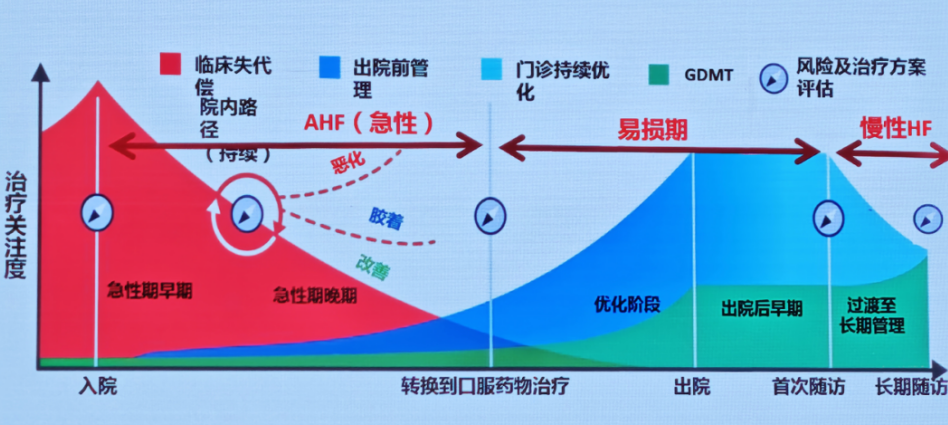
图1 ADHF的全流程管理
表1 住院期间GDMT的目标:维持和优化

注:《2022 ACC/AHA/HFSA心力衰竭管理指南》强调,心衰患者住院期间的GDMT目标为“维持和优化”。
GDMT药物以“新四联”药物为核心,包括血管紧张素受体脑啡肽酶抑制剂(ARNI)/血管紧张素转换酶抑制剂(ACEI)/
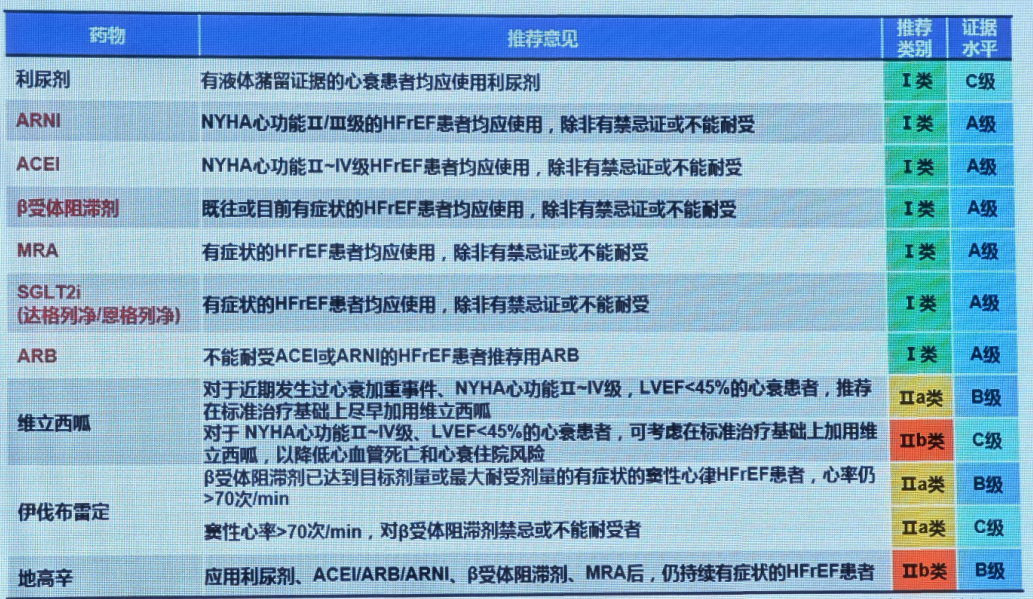
《中国心力衰竭诊断和治疗指南2024》推荐,射血分数降低的心衰(HFrEF)患者可应用以下药物进行GDMT治疗(表2)。
表2 HFrEF的GDMT药物
在临床实际中,在住院期间启动及维持GDMT存在多重障碍:
➤临床状态:
•患者自身临床状态或导致医生对GDMT启动安全性存疑,如低血压、肾功能受损、
➤临床实际操作:
•多种疗法快速序贯启动安全性未知;
•患者评估的频率、检测手段、评估指标临界值无统一规范。
➤医生临床惰性:
•因病情复杂,遗漏处方某种或某些GDMT药物,尤其对于未使用过GDMT的初诊患者;
•临床处置常集中于急性症状缓解,或将病情稳定误判为低风险,决策倾向于维持现状、缓慢调整,一次只改一种药,从而延迟或遗漏治疗;
•不明确GDMT疗法启动的个体化最佳顺序;
•GDMT剂量滴定需动态调整,增加工作负担,影响优化进程。
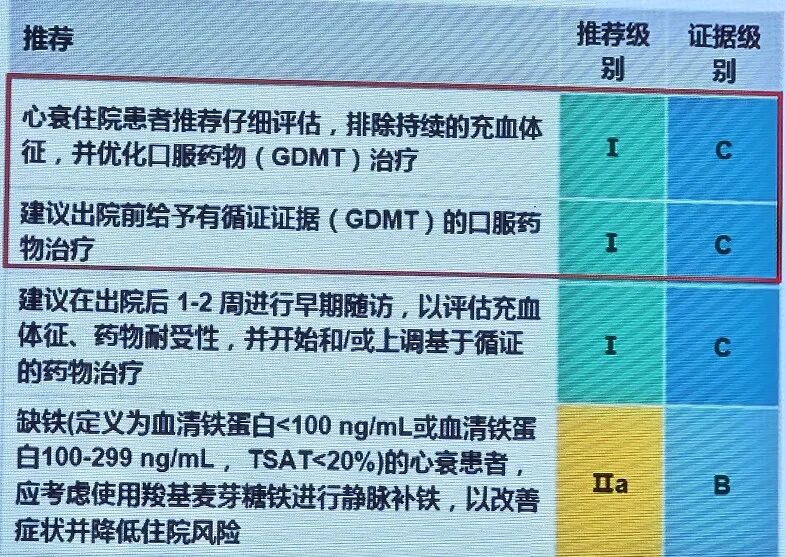
《2021 ESC急
表3 急性心衰住院患者出院前和出院后早期随访的建议
除此之外,证据也显示,住院期间是GDMT启动/优化的重要时机,延迟启动GDMT可导致GDMT启动失败。
具体而言,ADHF患者可在以下情况下,启动或优化GDMT治疗,并在启动和优化GDMT前,评估患者GDMT耐受性:
➤住院中期:血流动力学相对稳定的转换过渡阶段。
•时间节点为临床淤血得到缓解,停用静脉扩血管及正性肌力药物24h、且利尿剂无需加量或由静脉转为口服后。
•治疗重点已经由纠正血流动力学不稳定转向最大化维持代偿状态稳定。
•病因基本明确,感染、缺血、
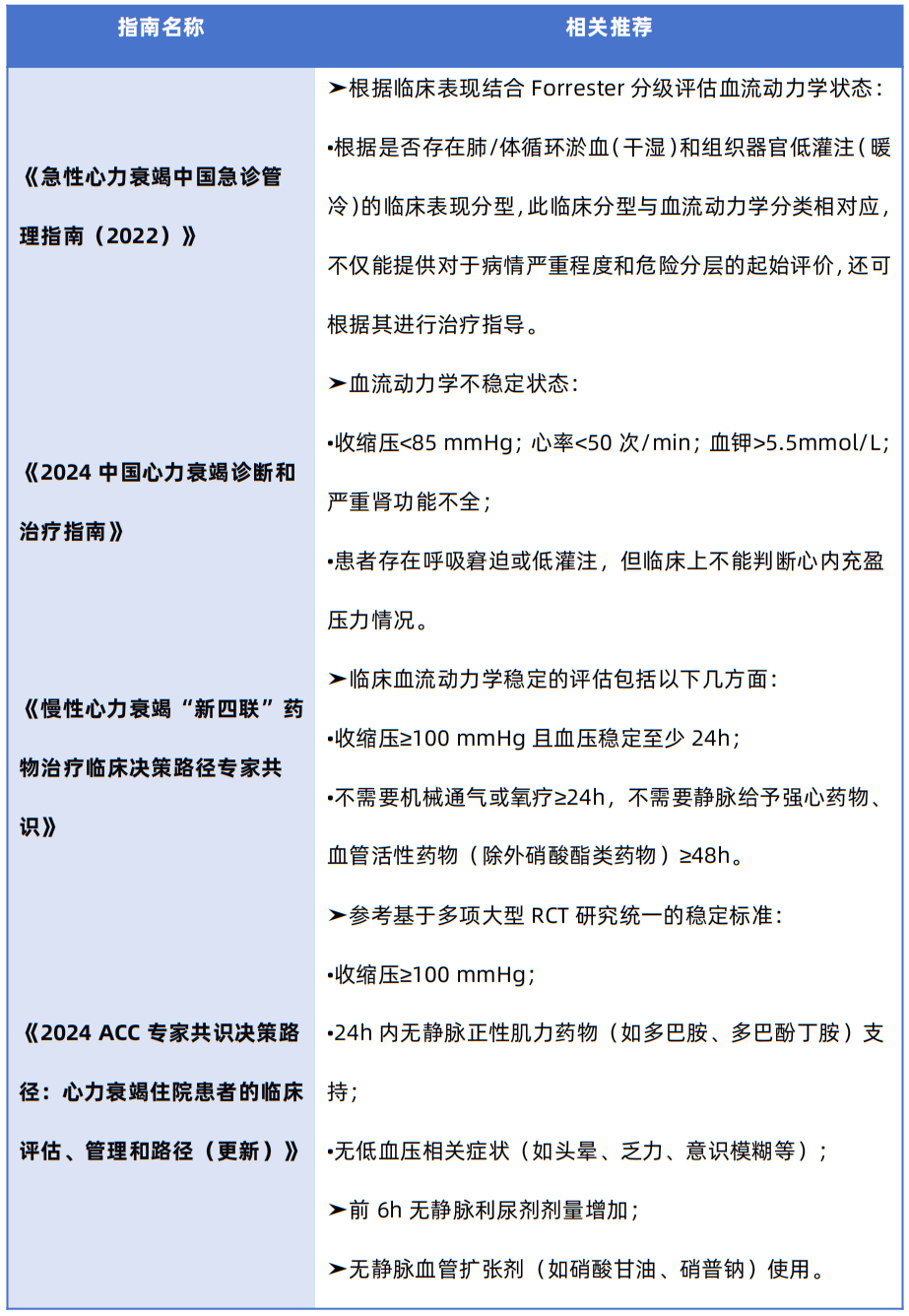
表4 指南中对急慢性心衰患者血流动力学稳定临床判断进行的相关推荐
值得关注的是,并非所有患者均可进行GDMT治疗,在启动GDMT治疗前,需评估患者是否具有以下高危因素:
➤不可改变的因素:高龄、既往反复心衰入院、合并症(
➤经治疗目前可能难以改变的因素:
•NYHA ⅢI-IV级心功能;
•入院时“湿冷”型心衰,目前仍血压低、B型利钠肽(BNP)高(干体重状态下可更好地启动及优化GDMT);
•合并肾功能不全;
•利尿剂抵抗;
•
•
•对治疗依从性差;
•既往或当前无法耐受ACEI/ARB/ARNI、β受体阻滞剂和MRA;
•住院期间心肺复苏或气管插管。
对于出院时,仍有淤血,心功能Ⅲ级以上,运动耐力差、BNP水平高,出院期间需应用大剂量利尿剂的患者,建议出院后利尿剂联合应用(优于单纯大剂量袢利尿剂),可联合应用
对于出院时,仍为"湿冷"型心衰,低血压、低心排、不能耐受GDMT的患者;可加用地高辛、慎用β受体阻滞剂、可以间断重复输注左西孟旦。
对于出院时,血压低、合并肾功能不全或低钠血症(任一项)的患者,可应用螺内酯进行治疗,可从10 mg起始。SGLT2i及维立西呱对血压肾功能影响小,可以低剂量开始,部分中医中药,如芪参益气滴丸、芪苈强心胶囊对血压和心率影响小,也可以早期联合应用。
对于出院时肌钙蛋白升高或BNP治疗后下降不足30%的患者,需加强早期随访,评估是否为晚期心衰,必要时转院接受呼吸支持或心脏移植治疗等。
对于禁忌或不能耐受某种GDMT药物的患者,可选择替代药物治疗。例如,ACEI对血压的影响小于ARNI;在血流动力学易损患者中,伊伐布雷定优于β受体阻滞剂等。
切记放弃或延迟治疗等同于不治疗。研究表明,出院时延迟GDMT治疗可显著增加GDMT不被启用或延迟启用的风险。多项真实世界研究表明,出院时未能启动GDMT治疗的患者,永远不会开始治疗或延迟开始治疗的可能性会显著增加。美国的一项研究显示,对于因HFrEF住院且符合治疗条件患者,如将ARNI或MRA治疗推迟到门诊进行,则有>75%的患者在12个月内不会起始治疗。多项随机试验补充了真实世界的数据,支持院内启动治疗对于改善出院后药物使用的有效性,且不会增加停药风险。
在无禁忌证的情况下,建议心衰患者尽早启动“新四联”治疗,以改善预后。可优先采用小剂量药物联合,逐渐递增剂量的方式启动;但对于部分不能耐受“新四联”药物同时启动的患者,可优先启用1~2类药物,若患者能够耐受,则在2~4周内逐渐达成“新四联”,并逐步递增剂量至目标剂量或最大耐受剂量。
《2024 ACC专家共识决策路径:心力衰竭住院患者的临床评估、管理和路径(更新)》给出了HFrEF患者起始GDMT治疗的给药顺序,建议优先启动SGLT2i治疗,最终目标达到四联治疗。该专家共识指出,对于心衰住院患者,抑制RAS、脑啡肽酶和
多项研究也显示,早期启用SGLT2抑制剂可显著缩短心衰患者的住院时间,增加排尿量,降低不良预后风险(死亡、全因死亡等)。
2024年发表的《CDQI国家标准化心力衰竭中心标准化诊疗路径》同样建议,将SGLT2抑制剂可作为首个启动的GDMT药物,也可优先使用ARNI,不耐受患者可选用ACEI。
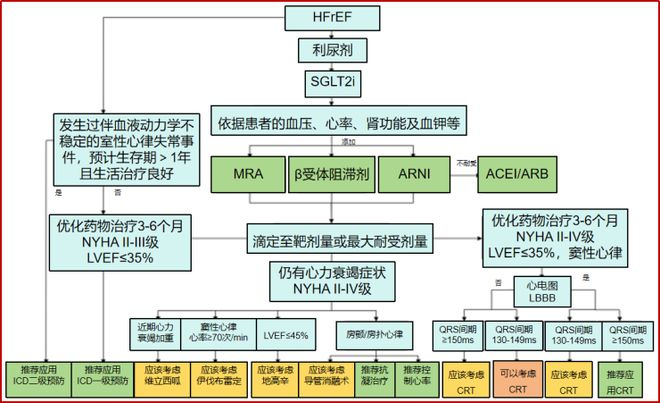
图2 HFrEF的治疗流程
注:《CDQI国家标准化心力衰竭中心标准化诊疗路径》建议,对于最小剂量同时启动仍不能耐受的心衰,可先启动1-2类药物,在2-4周内逐渐加用,滴定至目标剂量或最大耐受剂量
此外,启动GDMT治疗,还应关注心衰患者不同阶段的心率控制目标。β受体阻滞剂应用的核心价值在于心率管理,而非剂量达标。心衰急性期不强求心率控制,出院前目标心率为70-75次/分,易损期为60-70次/分,慢性心衰期为60次/分以下。
表5 不同阶段心衰患者的心率目标

研究显示,β受体阻滞剂的获益与心率达标相关,与剂量、性别、年龄、心衰病因及LVEF等无关。研究显示,低心排综合征、心动过缓、重度低血压或卒中、慢性阻塞性肺疾病(COPD)、持续性肺淤血等或可导致患者不使用或停用β受体阻滞剂;且无禁忌证的慢性心衰患者急性失代偿期停用或降低β受体阻滞剂剂量,可增加出院后死亡风险高达44.1%,因此能耐受的患者尽量不要停用β受体阻滞剂剂量,但也不要轻易增加剂量(慢性失代偿期加量会增加短期死亡率)。若患者有低血压、明显灌注不足,可暂时停用β受体阻滞剂;严重超负荷、需正性肌力药物维持的患者,禁止使用β受体阻滞剂。
《中国急性心力衰竭急诊临床实践指南》 对β受体阻滞剂的推荐如下:
➤控制房颤心室率,洋地黄和/或β受体阻滞剂是一线选择(I,A),若无效或存在禁忌证,可用胺碘酮(Ⅱa,B)。
➤目前尚无随机临床试验证实,使用β受体阻滞剂治疗AHF改善急性期病情。
➤若AHF患者发生持续的心肌缺血或心动过速,可考虑谨慎静脉使用美托洛尔或艾司洛尔;
➤对于LVEF降低的AHF,若未长期行β受体阻滞剂治疗,则不宣在早期治疗阶段启用;若平时服用β受体阻滞剂,则可根据耐受情况继续使用(除外有明显低血压或灌注不足证据者);
➤部分研究表明,对于AHF住院的患者,停用β受体阻滞剂与住院病死率、短期病死率和短期再住院或死亡联合终点增高相关;
➤严重的容量超负荷和/或需要正性肌力药物支持的患者,不能用β受体阻滞剂。
对于不能耐受β受体阻滞剂的重度心衰患者(如LVEF值低、心功能Ⅳ级),伊伐布雷定或为更优选择。SHIFT研究中国亚组分析证实,此类患者使用伊伐布雷定可有效改善心输出量及血压状态,长期应用可显著降低心衰患者的心血管死亡或心衰恶化住院风险。
《2019 HFA/ESC专家共识:心力衰竭的药物治疗、程序、设备以及患者管理(更新版)》提出了两种卓越的GDMT启动方案:①血压能耐受的患者,采用ARNI+β受体阻滞剂+MRA;②血压不能耐受的患者,采用伊伐布雷定+小剂量β受体阻滞剂(或停用β受体阻滞剂)+MRA。这两种方案均可明显降低全因死亡风险和全因住院风险。
《2015 ESC急性心衰诊疗指南》指出,在大多数情况下,心衰住院患者无需进行GDMT药物剂量调整。部分药物需根据肾功能等情况进行剂量调整。
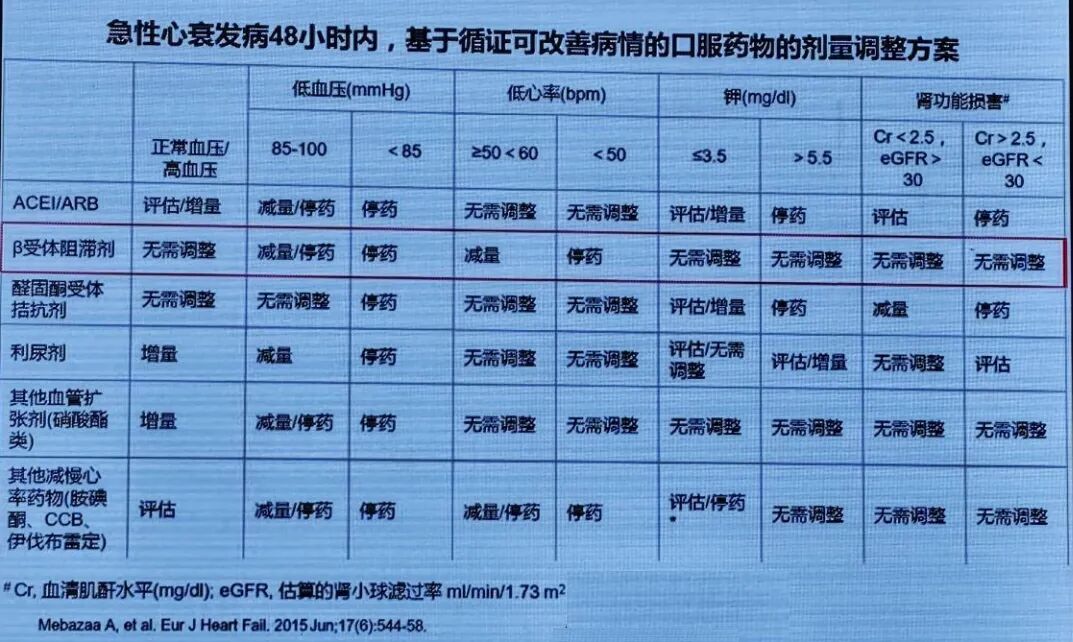
表6 急性心衰发病48h内口服药物的剂量调整方案
当起始使用ACEI/ARB、ARNI或SGLT2时,肾小球过压的降低可能会增血清肌酐水平,但这通常是短暂的,坚特使用药物能够改善患者的预后和降低肾功能恶化速度。在临床实践中,可根据图3进行处理,并评估患者是否存在潜在的肾动脉狭窄、血容量过高/过低、其他合并用药所致等情况。
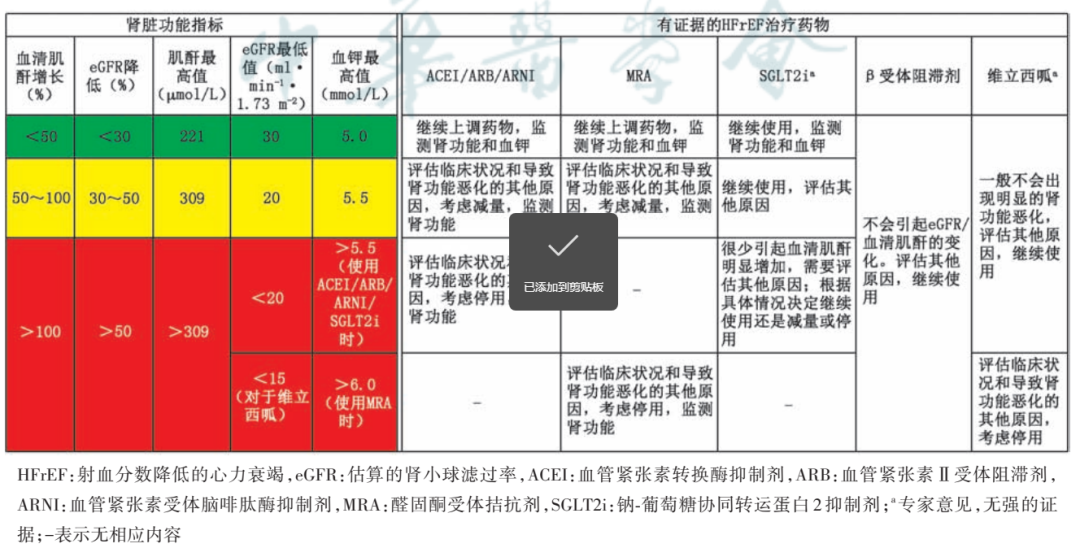
图3 HFrEF治疗起始或期间,可根据肾功能指标变化时用药的调整(《中国心力衰竭诊断和治疗指南2024》)
《CDQI国家标准化心力衰竭中心标准化诊疗路径》还给出了合并慢性肾病的HFrEF患者,GDMT启动及调整的路径图。
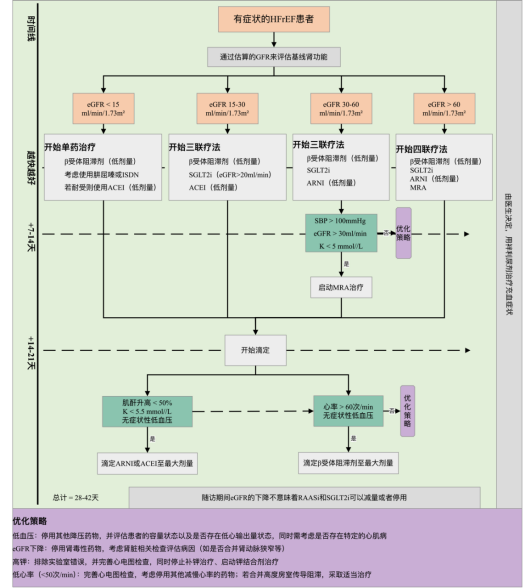
图4 肾功能下降的HFrEF患者GDMT治疗流程
➤住院患者,如血流动力学稳定,可维持现有GDMT药物治疗,并在出院前进一步优化;
➤因血流动力学不稳定而减量或暂时停用GDMT药物的患者,需在出院前尽早启动GDMT药物,启动前需评估用药风险,如淤血状态、是否低心排、肾功能、血压、心率等。
➤心衰患者常需口服利尿剂维持,注意利尿剂和GDMT药物之间的影响:最恰当剂量,最佳容量+电解质稳定。
➤启动或优化GDMT
•HFrEF:ACEI/ARB/ARNI、β受体阻滞剂、MRA;SGLT2抑制剂 、伊伐布雷、维立西呱(强调先联合、再滴定、个体化、多靶点治疗原则);
•HFpEF:优化病因治疗,如高血压、糖尿病及房颤的管理。
➤加强患者教育(治疗依从性,出院后的自我管理);
➤出院后计划性随访的安排(高风险1-2周一次、低风险1月、3月、6月、1年)。

医脉通是专业的在线医生平台,“感知世界医学脉搏,助力中国临床决策”是平台的使命。医脉通旗下拥有「临床指南」「用药参考」「医学文献王」「医知源」「e研通」「e脉播」等系列产品,全面满足医学工作者临床决策、获取新知及提升科研效率等方面的需求。
本平台旨在为医疗卫生专业人士传递更多医学信息。本平台发布的内容,不能以任何方式取代专业的医疗指导,也不应被视为诊疗建议。如该等信息被用于了解医学信息以外的目的,本平台不承担相关责任。本平台对发布的内容,并不代表同意其描述和观点。若涉及版权问题,烦请权利人与我们联系,我们将尽快处理。