近期发表于Journal of Hepatology(IF:33)的一项国际多中心、大规模队列研究探讨了在PBC患者中,最近或当前肝脏硬度测量(LSMc)在预测首次肝失代偿方面的表现。
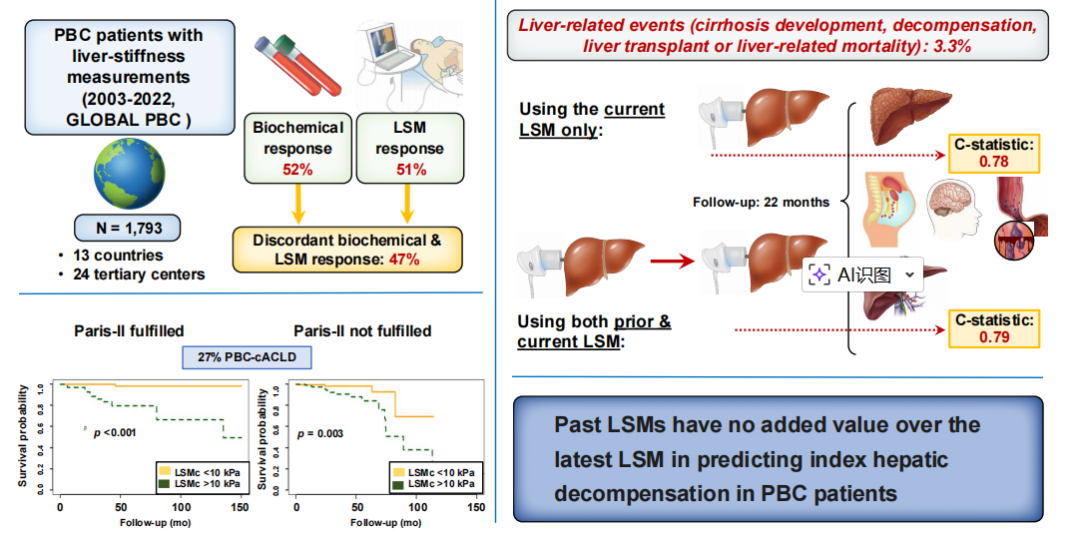
研究概览
本研究为国际多中心队列研究,纳入2003-2022年来自13个国家24家医疗中心中至少接受过两次可靠LSM测量(两次测量间隔至少 6 个月)的PBC患者。排除既往有肝失代偿、
共纳入1793名PBC患者进行分析。在中位随访22个月(IQR 12-39)期间,3.3%(60例)患者发生肝失代偿,3.9%患者发生肝脏相关事件,4.7%患者死亡,1.9%患者接受肝移植。
在1793例PBC患者中,27.2%符合代偿期晚期慢性肝病(cACLD)的定义(LSMc>10 kPa)。与非cACLD患者(LSMc<10 kPa)相比,cACLD患者男性比例更高、合并
高达55%的PBC患者存在LSM与生化应答不一致。在LSM应答患者中,达到巴黎Ⅱ标准与较低的肝失代偿风险相关(HR 0.25,95%CI 0.06-0.97,p<0.044)。在生化应答患者中,LSM应答未影响肝功能失代偿的风险(HR 0.64,95% CI 0.21-1.96,p=0.429)。
无论生化应答情况及既往LSM变化如何,LSMc>10 kPa 均能强烈预测肝失代偿(HR 14.5,95% CI 6.9-30.6,p<0.001)。多变量Cox 回归分析进一步显示,在包含LSMc的模型中,加入首次肝硬度测量值、LSM斜率或生化反应,未对肝失代偿的预测产生额外增益。LSMc单独预测肝失代偿C统计量为0.86。
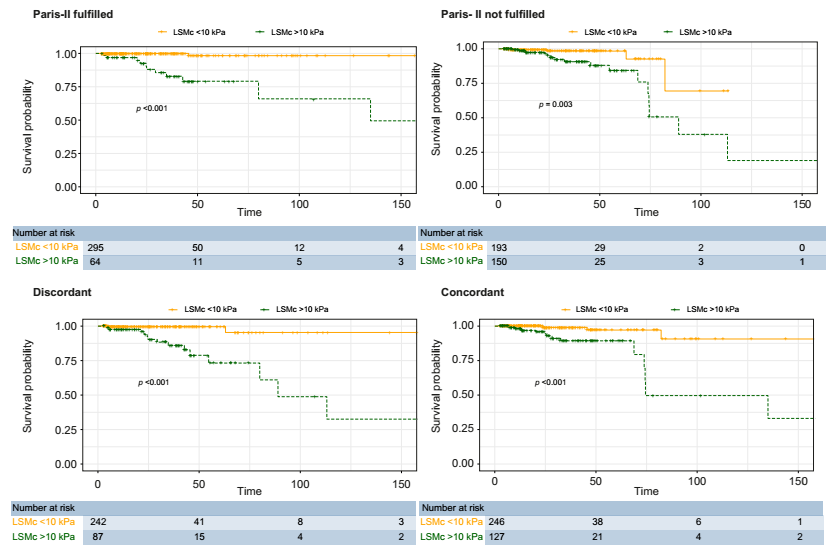
图1 无论既往生化应答如何,或LSM与生化应答是否一致,LSMc对PBC患者均具有预后价值
LSM与生化应答不一致较为常见。无论既往生化应答或LSM变化轨迹如何,最近或当前的LSM是预测PBC患者首次肝脏相关事件的最强指标。
参考文献
Wong YJ, Lam L, Soret PA,et al. Prognostic value of liver stiffness measurement vs. biochemical response in primary biliary cholangitis. J Hepatol. 2026 Feb;84(2):275-283.
本平台旨在为医疗卫生专业人士传递更多医学信息。本平台发布的内容,不能以任何方式取代专业的医疗指导,也不应被视为诊疗建议。如该等信息被用于了解医学信息以外的目的,本平台不承担相关责任。本平台对发布的内容,并不代表同意其描述和观点。若涉及版权问题,烦请权利人与我们联系,我们将尽快处理。
