18岁未婚男性患者,既往无合并症,因"尿色加深6个月,
患者到院时生命体征平稳:血压115/76 mmHg,心率82次/分,呼吸频率20次/分,血氧饱和度正常,体温正常。查体可见
肾功能:尿蛋白/肌酐比值为2.6 g,
血清电解质:钠132 mEq/L,钾3.8 mEq/L,氯91 mEq/L,碳酸氢盐17 mEq/L,钙7.8 mg/dL,磷14.4 mg/dL,
肝功能:示总胆红素1.7 mg/dL(
乙型、丙型肝炎病毒及
影像学检查:超声检查显示双肾大小及回声正常。胸部X线及
患者随即开始接受
肾活检显示,普鲁士蓝染色可见肾小管腔内色素管型及肾小管上皮细胞内金棕色色素沉积(图1、2),符合含铁血黄素沉积及色素性肾病的病理特征。仅见极少量局灶性肾小管萎缩,免疫荧光检测呈阴性。关键的是,活检结果未发现血栓性微血管病(如纤维蛋白血栓)或免疫复合物沉积的证据。患者在接受两次透析治疗后,肾功能得到改善,肌酐水平从峰值16.25 mg/dL降至住院第10天的0.6 mg/dL。
然而,尽管接受了输血治疗,患者的血液学指标仍未恢复,并出现反复发作的贫血与全血细胞减少。骨髓活检显示:红系生成正常,粒系与巨核系生成无异常,铁储备充足(2级),报告结论为骨髓细胞数量正常。鉴于患者存在反复溶血、色素性肾病、全血细胞减少且Coombs试验结果持续阴性,对其进行了PNH流式细胞学检测。结果显示,51%的细胞存在CD24/CD157及荧光气溶素表达缺失,从而确诊为
患者开始接受小剂量

图1. 肾活检组织学图像
(A)苏木精-伊红染色(400倍放大)显示肾小管腔内颗粒状、棕色的色素管型(箭头所示)。
(B)普鲁士蓝
(C)苏木精-伊红染色高倍视图(600倍放大),突出显示肾小管细胞内特征性的金棕色色素(箭头所示)。
(D)普鲁士蓝染色高倍视图(600倍放大),清晰显示肾小管内细胞内的铁积聚(箭头所示)。
所有图像均包含代表50微米的比例尺。这些发现符合血红蛋白尿引起的急性肾小管损伤的典型表现。
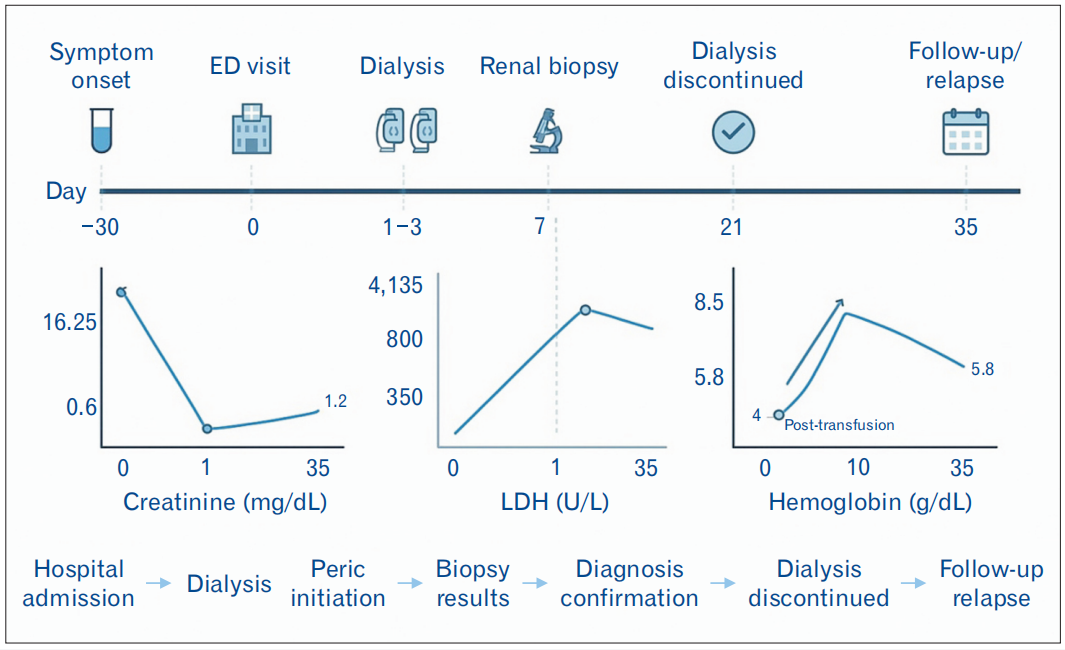
图2. 临床时间线与实验室指标变化趋势
阵发性睡眠性血红蛋白尿症(PNH)主要见于青壮年群体,发病高峰在30至40岁之间,儿童病例报告相对罕见。PNH的临床表现差异极大,常导致诊断延迟,其常见表现包括:全身性症状(如疲劳、乏力)、呼吸困难、继发于血红蛋白尿的深色尿,以及因含铁血黄素沉积和肾小管间质炎症导致的肾功能损害。其他特征(如腹痛、吞咽困难、食管痉挛、背痛和勃起功能障碍)则源于一氧化氮耗竭相关的平滑肌张力障碍。
急性肾损伤的发病机制涉及补体介导的血管内溶血,其释放的游离血红蛋白进入血浆。这些血红蛋白经肾小球滤过后,被近端肾小管细胞摄取。细胞内的铁离子催化活性氧生成,直接导致肾小管毒性损伤、炎症反应及管型形成,最终引发急性肾损伤。
高灵敏度流式细胞术是检测PNH的金标准。在本例患者中,粒细胞携带的最大异常克隆比例达51.02%,其次为红细胞(18.45%)和单核细胞(2.79%),这反映出异常干细胞群显著扩增的病理特征。肾脏并发症是PNH临床上重要但常被忽视的表现,慢性溶血及反复血红蛋白尿可导致色素性肾病及急性肾损伤。与已发表的文献一致,本例患者肾活检显示肾小管上皮细胞内含铁血黄素沉积及颗粒管型,符合血红蛋白尿诱发肾病的病理特征。
临床上,PNH分为三种主要亚型:经典型、伴骨髓衰竭综合征的PNH及亚临床型PNH。经典型PNH以血管内溶血的临床及实验室证据为特征,通常可通过流式细胞术检测到大克隆。PNH与骨髓衰竭性疾病(如再生障碍性贫血或骨髓增生异常综合征)相关时,通常表现为克隆规模较小且全血细胞减少主导临床表现。而亚临床型PNH的特征是在无溶血或临床表现的情况下存在极微小克隆,常为偶然发现。本病例中,流式细胞术同时检测到II型(2.99%)和III型(15.46%)红细胞群,总克隆比例为18.45%,粒细胞克隆比例更高达51.02%。结合复发性血红蛋白尿、急性肾损伤及溶血生化证据的临床病程,最符合以III型克隆为主的经典型PNH。
PNH的治疗策略已从支持治疗发展为靶向治疗。补体C5抑制剂(依库珠单抗及其长效替代药物雷夫利珠单抗)是目前的标准治疗方案,能有效控制血管内溶血并降低血栓风险。近年来更多靶向疗法获批,包括Pegcetacoplan和 Iptacopan。新型C5抑制剂 Crovalimab可采用皮下给药。启动任何补体抑制剂治疗前,必须进行规范的预防措施,包括接种脑膜炎奈瑟菌疫苗并考虑预防性使用抗菌药物,以降低脑膜炎球菌感染风险。
本例患者的实验室检查结果与文献描述的特征高度吻合。重度贫血(血红蛋白4.3 g/dL)、白细胞减少而血小板计数正常,反映了PNH患者骨髓受累程度的差异性。显著升高的乳酸脱氢酶水平与Coombs试验阴性共同证实了血管内溶血,符合经典诊断标准。患者出现需血液透析的严重肾功能障碍(肌酐高达16.25 mg/dL),这与既往报道中PNH患者发生色素性肾病及急性肾衰竭的临床特征一致。蛋白尿和血尿的实验室证据进一步印证了血红蛋白尿在肾损伤中的作用。流式细胞术检测到II型和III型红细胞群及显著的粒细胞克隆,不仅支持PNH诊断,也符合国际PNH评估指南的标准。
总之,对于出现反复深色尿、Coombs试验阴性溶血性贫血以及不明原因急性肾损伤的年轻患者,应考虑阵发性睡眠性血红蛋白尿症(PNH)的可能。肾活检显示色素性肾病及确诊性流式细胞术检测是诊断的关键。早期启动补体抑制治疗可显著改善预后。
参考文献:
Rizwan A, Bhatti SI, Raja H, Waqar T, German S. Paroxysmal nocturnal hemoglobinuria presenting with acute kidney injury in an 18-year-old male: a case report. Korean J Fam Med. 2025 Dec 24. doi: 10.4082/kjfm.25.0273. Epub ahead of print.
医脉通是专业的在线医生平台,“感知世界医学脉搏,助力中国临床决策”是平台的使命。医脉通旗下拥有「临床指南」「用药参考」「医学文献王」「医知源」「e研通」「e脉播」等系列产品,全面满足医学工作者临床决策、获取新知及提升科研效率等方面的需求。仅供HCP观看。
