巨细胞动脉炎(GCA)是一种累及中大型动脉、以肉芽肿样炎症为特征的系统性
患者,女,62岁,因“反复双侧颞部及眶后区疼痛1年余”就诊。
1年前无明显诱因出现双侧颞部及眶后区钝痛,性质为中重度,持续数小时,服用非甾体抗炎药可部分缓解,伴偶发恶心,无畏光、畏声,无流泪及鼻塞。头痛几乎每日发作,无明显诱发因素。同期伴有全身乏力、食欲减退、体重下降约3 kg。
6个月前当地医院以“
体温36.7℃,
神志清楚,精神尚可,双侧颞动脉可触及增粗迂曲,搏动稍减弱,无明显压痛,局部皮肤正常,无红肿及溃疡。
双瞳等大等圆,直径约3 mm,对光反射灵敏,
颈软,无抵抗,气管居中,颈动脉未闻及杂音,未触及肿大淋巴结。
心肺腹查体无特殊,肌力肌
患者入院时的常规实验室检查结果均在正常范围内。红细胞沉降率(ESR)高达123 mm,C反应蛋白(CRP)高达62 mg/L。
头颅强CT未见异常。双侧颞动脉超声及彩色多普勒检查提示轻度
CTA显示主动脉弓远端及胸降主动脉存在不对称性环形管壁增厚。腹主动脉及双侧肾动脉开口区亦可见轻度环形管壁增厚,且胸降主动脉及腹主动脉内膜可见钙化,但主动脉及其分支未见明显管腔狭窄。未发现
脑
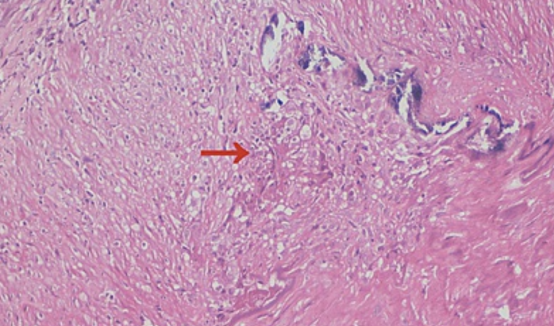
图1:病理活检显示内弹性层碎裂,伴有纤维血栓
依据患者年龄超过50岁,新近出现持续性颞部头痛,伴有颞动脉搏动减弱及管壁增厚,血沉及CRP显著升高,CTA提示主动脉壁增厚及斑块,颞动脉活检示内弹力板破坏并伴多核巨细胞及肉芽肿样炎症,符合巨细胞动脉炎诊断标准,可确诊为巨细胞动脉炎并累及大血管型。
2021-11-11


治疗及随访情况
患者入院后予以
住院期间患者头痛症状显著改善,复查ESR及CRP逐步下降。
随访4周病情稳定,无感染、
该患者典型的中老年新发颞部持续性头痛,临床表现易误诊为偏头痛,但结合影像提示主动脉受累,颞动脉活检明确了巨细胞动脉炎诊断。该病例提示,GCA不仅累及颞动脉,也常累及主动脉及其分支,应高度重视大血管型GCA的筛查。对于年龄超过50岁、新近出现头痛或全身症状伴血沉、CRP升高者,若常规止痛治疗效果差,应及早考虑GCA并行影像及
Q1:GCA患者有哪些非特异性全身症状和动脉受累的典型表现?关键辅助检查有哪些?
A:
巨细胞动脉炎(GCA)的临床表现多样,可隐匿或急性起病。几乎所有患者都至少有一种非特异性全身症状,包括疲劳、乏力、食欲下降、体重下降和低热等,少数患者可仅有全身症状及红细胞沉降率(ESR)增快。
器官受累症状则多因病变血管炎症和管腔狭窄导致相应器官组织供血不足。常见的动脉受累表现包括头部症状,以头痛最为常见,高达85%的患者可出现,约50%以头痛为首发症状。表现为新近发生的、一侧或双侧颞部搏动性疼痛,对止痛药物不敏感,轻触或梳头时可加重。典型的颞动脉受累可表现为动脉增粗变硬、怒张、搏动增强,亦可因血管闭塞致搏动减弱或消失。眼部症状常表现为黑矇、视物不清、复视、部分失明或全盲,多因前部缺血性视神经病变引起。约60%的GCA患者因面动脉炎出现间歇性下颌运动障碍,对GCA诊断具有较高特异性。此外,约1/3的GCA患者可出现胸主动脉、腹主动脉、颈动脉、锁骨下动脉、腋动脉等大动脉受累,主要表现为动脉狭窄、闭塞或扩张。
实验室检查是诊断GCA的关键辅助检查,多数病情活动期GCA患者的ESR可高达100 mm/h,和/或C反应蛋白(CRP)升高。抗核抗体、
影像学检查如超声可显示颞动脉管壁肿胀时的“晕征”,对诊断GCA的敏感度为40%~100%,特异度为68%~100%。CT血管造影(CTA)和磁共振血管成像(MRA)可显示血管壁增厚和钙化,用于评估主动脉及其分支。正电子发射计算机断层(PET)对检测大血管炎症非常敏感,有利于发现以大血管受累为主的GCA。
颞动脉活检仍是诊断GCA的金标准,活检标本示血管炎,其特点为单核细胞为主的炎性浸润或肉芽肿性炎症,常为多核巨细胞。
Q2:GCA与PMR有何关联?在PMR患者中何时应警惕GCA的发生,以及GCA确诊后的治疗有哪些?
A:
风湿性多肌痛(PMR)与巨细胞动脉炎(GCA)关系密切,两者易相互合并出现。GCA患者中40%~60%合并PMR症状,而PMR患者中约15%可并发GCA。
在PMR患者中,若出现小剂量激素治疗反应不佳,颞动脉怒张、搏动增强或减弱并伴有触痛,或伴有头皮痛、头痛或视觉异常等情况,均应警惕GCA的发生,并需进一步行颞动脉彩色超声、血管造影或颞动脉活检等检查以排除或确诊GCA。
GCA确诊后,激素是治疗GCA的一线药物,应尽快启动治疗。对于无缺血性器官损害症状或体征者,首选泼尼松40~60 mg/d作为初始剂量。若高度怀疑急性视力丧失或出现脑血管缺血事件,可使用甲泼尼龙500~1000 mg静脉冲击治疗3天,序贯口服泼尼松。可选甲氨蝶呤10~20 mg每周1次作为辅助治疗,可有助于更好地控制病情,减少激素累积剂量。IL-6受体拮抗剂托珠单抗在控制症状、减少激素用量、减少复发等方面显示出益处。
在病情得到基本控制后,可考虑激素减量,一般维持量为5~10 mg/d。多数患者在1~2年内可停用激素。随访中应密切关注骨密度、血糖、血压及感染等激素相关不良反应的风险。若出现最初症状复现、缺血性并发症、不明原因发热、PMR症状、ESR增快、CRP增高等出现时,应怀疑GCA病情复发。
医脉通是专业的在线医生平台,“感知世界医学脉搏,助力中国临床决策”是平台的使命。医脉通旗下拥有「临床指南」「用药参考」「医学文献王」「医知源」「e研通」「e脉播」等系列产品,全面满足医学工作者临床决策、获取新知及提升科研效率等方面的需求。

(本网站所有内容,凡注明来源为“医脉通”,版权均归医脉通所有,未经授权,任何媒体、网站或个人不得转载,否则将追究法律责任,授权转载时须注明“来源:医脉通”。本网注明来源为其他媒体的内容为转载,转载仅作观点分享,版权归原作者所有,如有侵犯版权,请及时联系我们。)