一名81岁女性因不明原因的左心室不对称肥厚被转诊至
无
静息
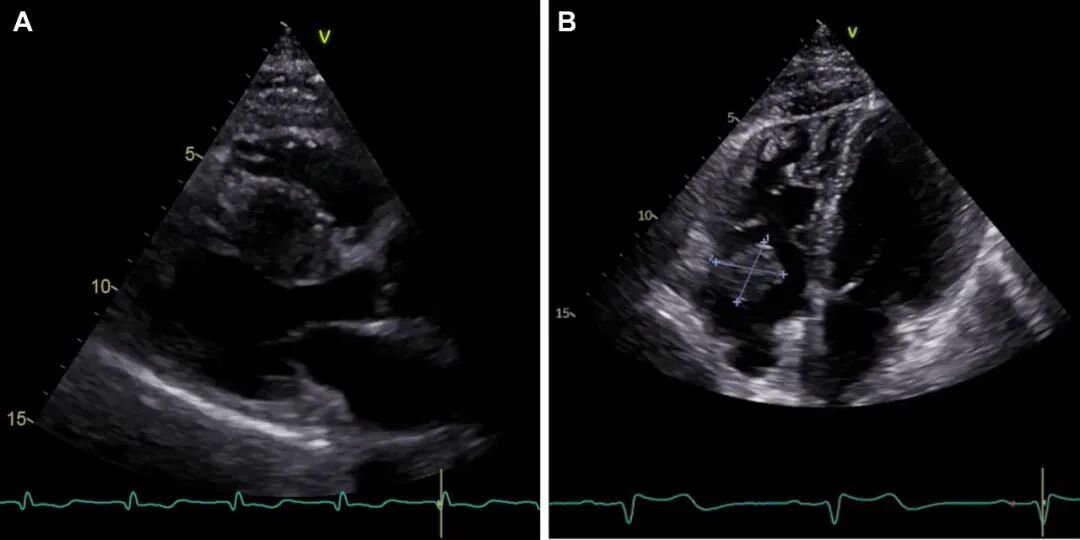
图1. A超声心动图长轴切面显示一个部分坏死的圆形肿块,位于室间隔中段基底部,导致室间隔假性肥厚。B带蒂肿块,起源于右心耳,累及房室口。
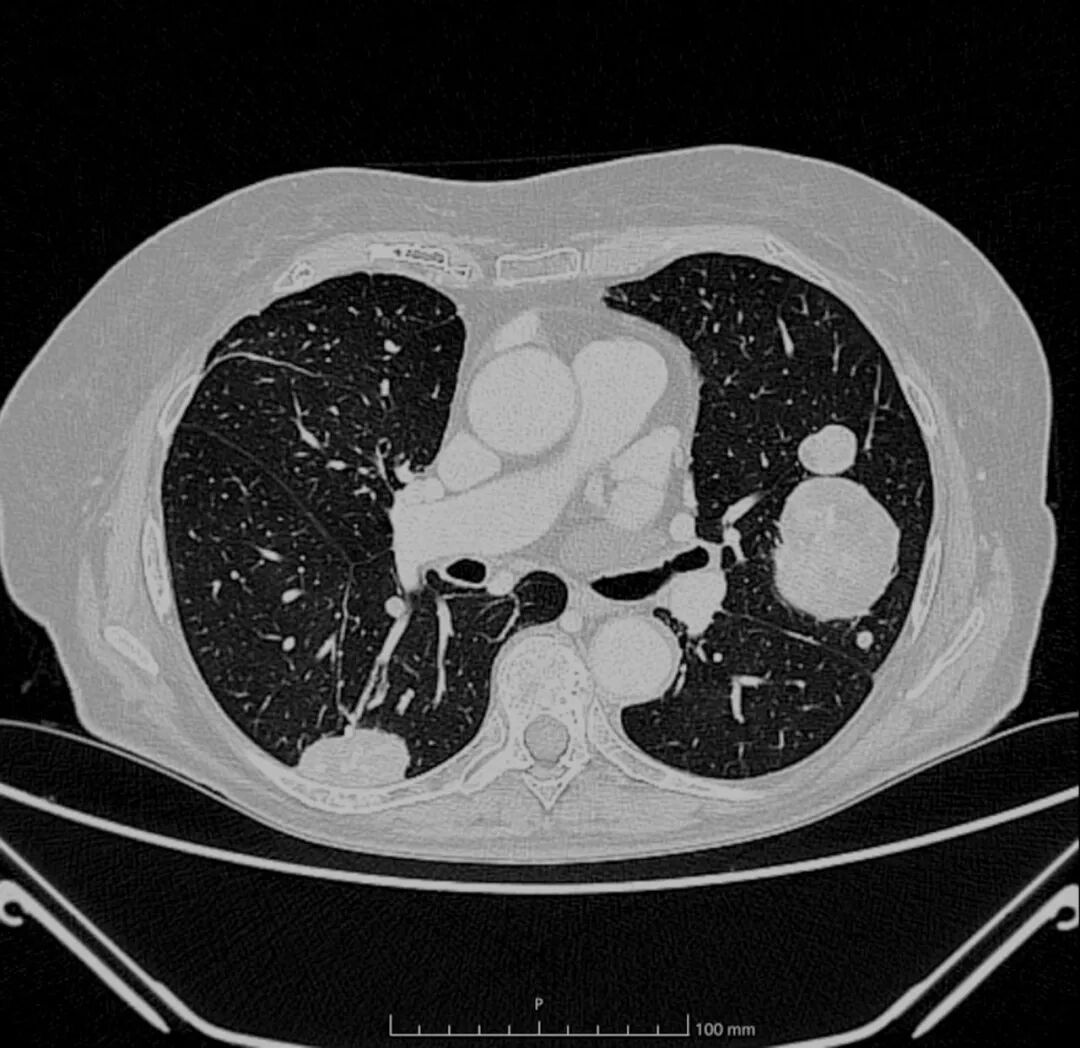
图2. 胸部CT扫描横断面显示双侧肺部平滑肌瘤,表现为大的肿块,周围肺组织正常。
全身CT扫描显示,与2023年CT扫描相比,双侧多发性肺部肿块大小进一步增加(左侧最大者7.2 cm对比6.2 cm),边缘清晰,内部可见粗糙的血管结构和坏死液化灶(图2)。未检测到额外结节。在奇异食管凹陷处报告的部分实心结节为实心圆润,测量为11毫米(对比9毫米)。证据显示右上肺叶和同侧下肺叶需进行楔形切除。检查未发现其他器官有其他病变。心脏磁共振显示室间隔中段基底部有一大肿块(最大尺寸,5×35cm)(图3A)。对比剂注射后序列显示不规则晚期钆增强,提示右心房存在一个通过细长蒂附着的肿块(最大尺寸,2.5×3cm)(图3B),该肿块在对比剂注射后序列中未见晚期钆增强。
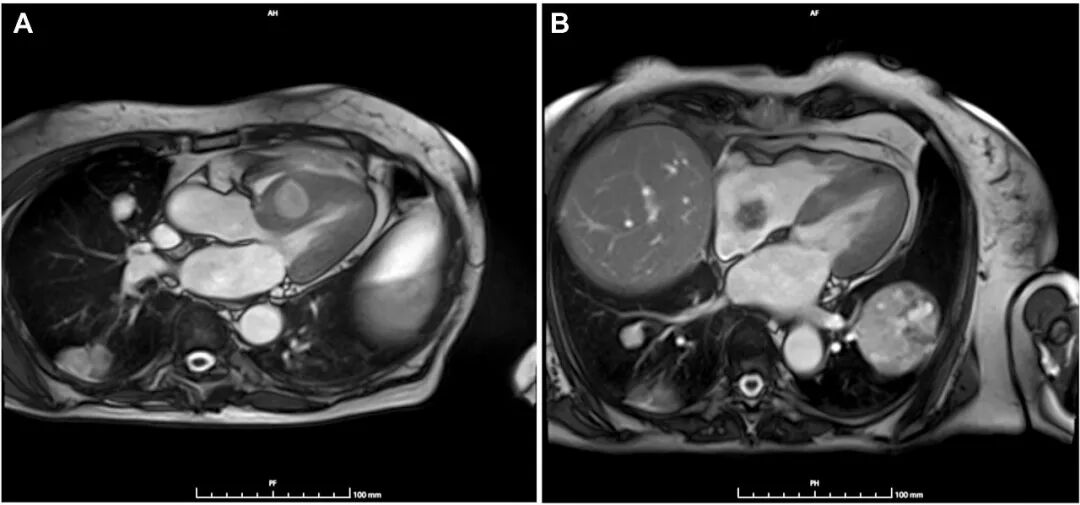
图3. A 心脏磁共振显示室间隔中段基底部水平有一肿块(尺寸,5×35cm)。B 四腔心切面显示一活动性新生物,通过蒂附着于右心房游离壁。
诊断:结合患者子宫平滑肌瘤病史,最可能的诊断是转移性心肌内和血管内平滑肌瘤病(IVL),累及左心和右心腔室。此诊断需要病理学确认。
IVL是一种罕见疾病,其特征是子宫平滑肌瘤通过静脉循环而未侵入血管壁。
肿瘤可能转移到心脏和肺部等部位。由于该肿瘤极为罕见,确切发生率尚不清楚。自1907年以来,文献中描述了约400例IVL病例。虽然具体机制尚未完全明了,但被认为起源于子宫静脉内的平滑肌细胞。虽然组织学上无害,但该肿瘤具有生物学侵袭性。IVL的典型组织学特征是良性平滑肌细胞,这些细胞在子宫壁的静脉血管空间内处于有丝分裂状态下不活跃。IVL仅发生在女性身上,且最常见于生命的五十岁。大多数患者在首次评估时曾接受过子宫切除手术,或是孤立性肌瘤切除术,或同时存在子宫骨质肌瘤。良性转移性平滑肌瘤病理学上描述为细胞学上平滑肌细胞的宫外增殖。
临床表现多样,主要累及肺或心脏。较小的肿瘤通常无症状且偶然被诊断。转移性肺平滑肌瘤在疾病表现和进展上具有广泛的异质性。
微创手术如视频辅助胸腔镜手术、单门静脉手术目前在全球范围内广泛应用。在首次评估转移性平滑肌瘤时,诊断通常需要
文献中,大多数患者转移至右心室,伴随或无三尖瓣梗阻,而右心房肿瘤仅在少数患者中报告(包括本案3例)。转移性肿块定位于室间隔心肌的情况极为罕见。心内肿块最常见的原因是心脏黏液瘤或心内血栓,与腹部肿瘤如
虽然超声心动图通常能初步检测,但多模态成像对于表征肿块性质和术前规划至关重要。应进行腹部和大脑的CT扫描和磁共振,以检查转移的其他部位。PET-CT扫描配合双重放射性标记的18-F氟脱氧
经过心脏外科医生、影像专家、肺内科医生、肿瘤科医生、妇科医生和麻醉科医生的多学科讨论后,建议进行心脏手术。
患者通过正中胸骨切开术切除了
术后经胸超声心动图显示右心室尺寸正常,右心室纵向收缩功能略有减少(三尖瓣环面收缩,15mm)。三尖瓣出现轻度反流,峰值速度正常,且无间接
对标本的粗略
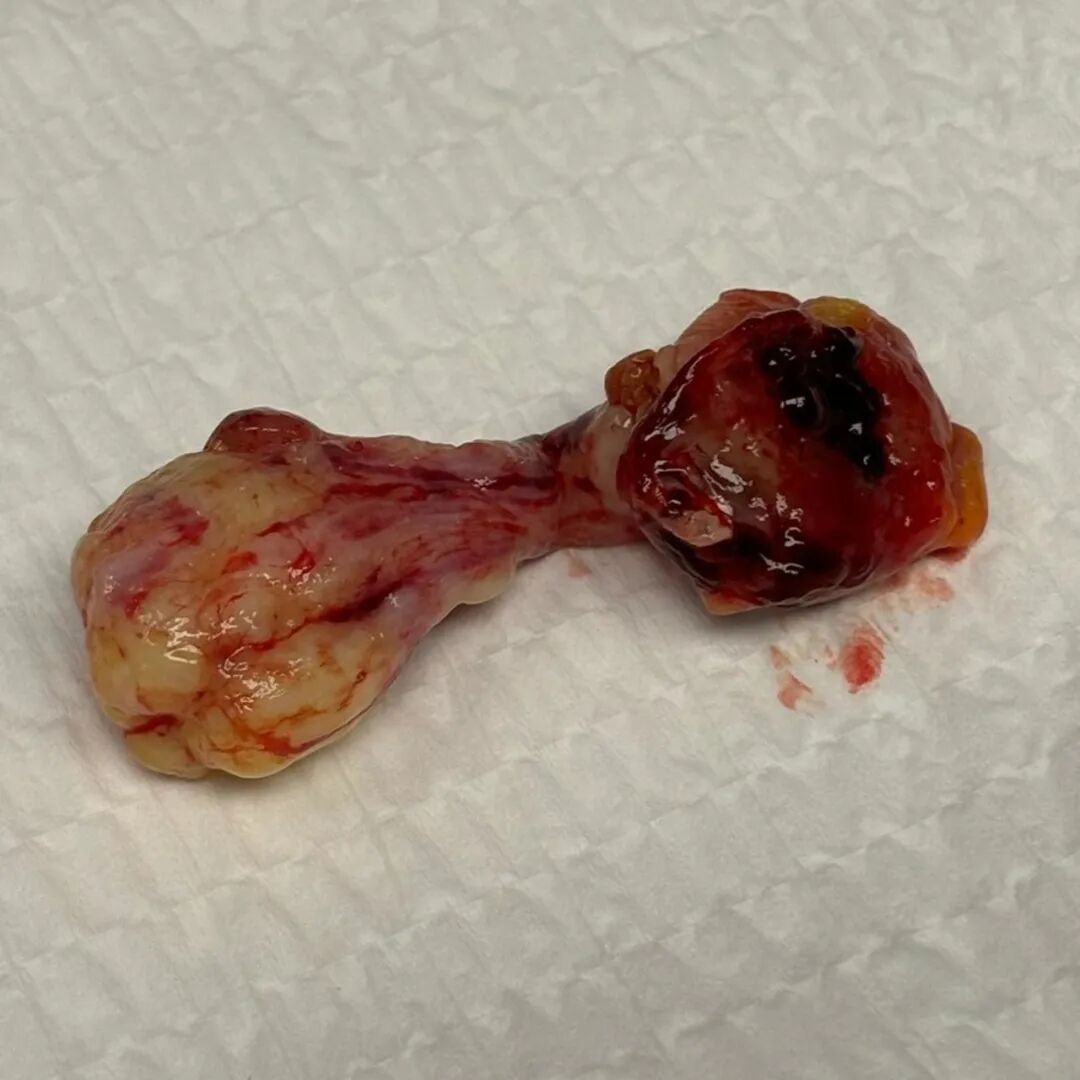
图4. 右心房新生物的肉眼外观,表现为一带蒂肿块,表面光滑、颜色浅。
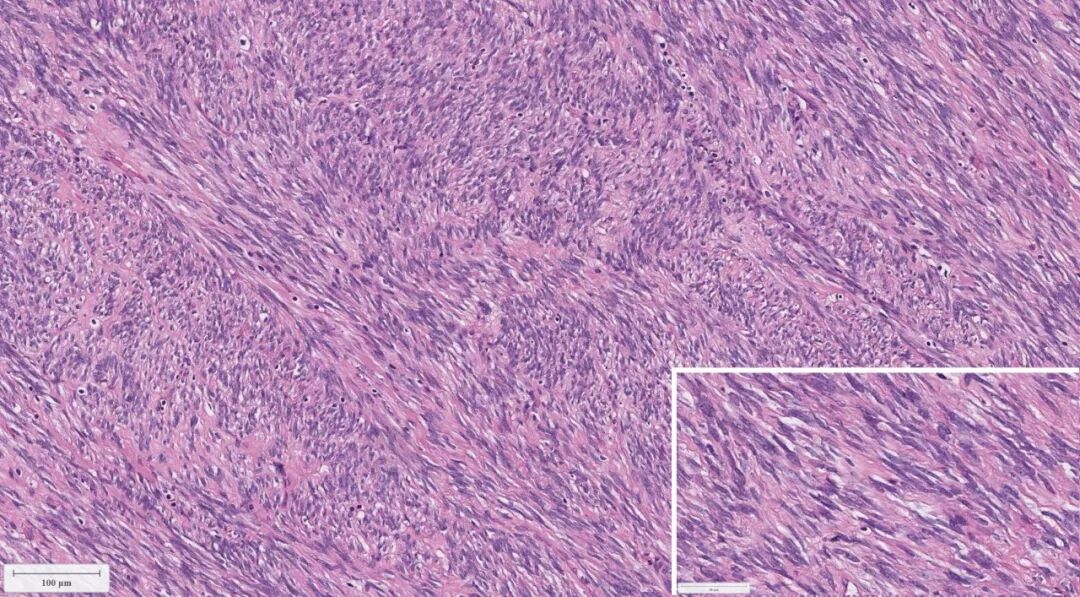
图5.低倍镜下,良性外观的梭形细胞呈束状排列(苏木精-伊红染色;原始放大倍数,10×)。当横切细胞束时,细胞核呈圆形,可见核周空晕(苏木精-伊红染色;原始放大倍数,20×)。梭形细胞形态单一,边界不清,胞浆嗜酸性,核呈细长的“雪茄形”。未见提示恶性的形态学特征(即,核异型性、有丝分裂活性、坏死)(苏木精-伊红染色;原始放大倍数,40×)。
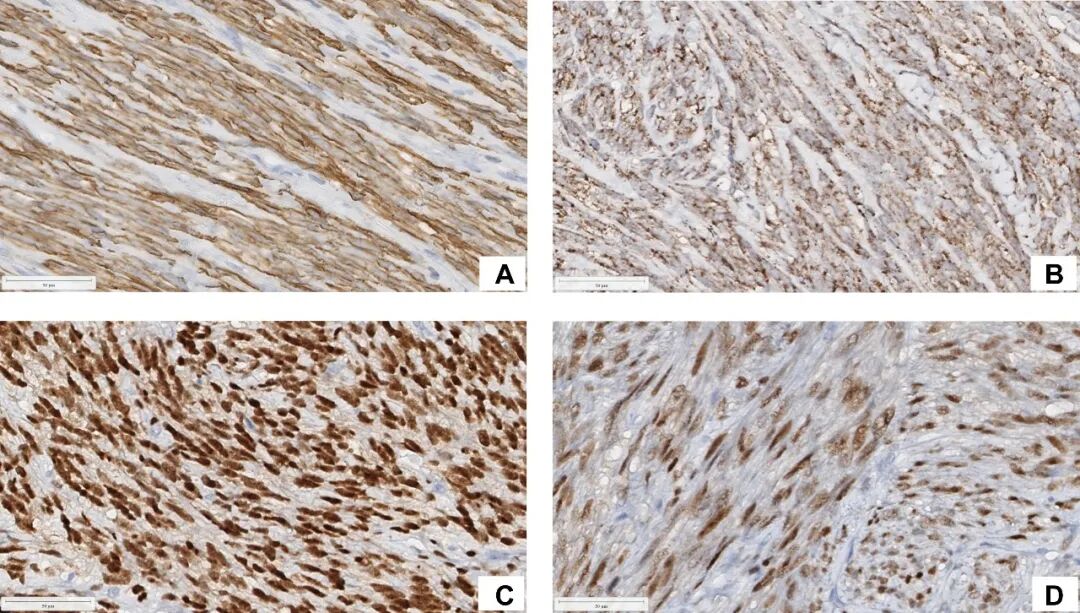
图6. 平滑肌瘤细胞平滑肌肌动蛋白(A 原始放大倍数,40×)、延胡索酸水合酶(B 原始放大倍数,40×)、雌激素受体(C 原始放大倍数,40×)和孕激素受体(D 原始放大倍数,40×)染色阳性。(染色:苏木精-伊红)。
1.累及心脏的IVL是一种极为罕见的疾病,通常在中年女性中发现,尤其是当有子宫肌瘤切除术或子宫切除术病史时。被认为起源于子宫平滑肌瘤,子宫肌细胞通过子宫静脉移位至各个器官。
2.IVL的诊断主要基于多模态成像,但强烈需要进行病理学和细胞遗传学评估。
3.IVL表现出非常缓慢的生长速度,在完全切除转移病灶后复发率较低。心脏转移受累通常位于右心房,仅在极少数情况下位于室间隔。
4.大多数患者不表现任何临床症状,使得诊断具有挑战性。对于有心外平滑肌瘤病史的患者,必须进行定期的心脏病学评估,以便早期发现和治疗血管内转移性平滑肌瘤病。
5.转移性肺平滑肌瘤在疾病表现和进展方面表现出广泛的异质性。虽然可能需要胸外科手术切除大的肺部病灶并获得组织学诊断,但转移性肺结节通常呈惰性病程,允许基于影像学随访进行保守管理。
参考文献:Beltrami M, Papi M, Olivotto I, et al. An Unexpected Cause of Asymmetric Left Ventricular Hypertrophy. Chest. 2025;168(6):e171-e177. doi:10.1016/j.chest.2025.06.035

(本网站所有内容,凡注明来源为“医脉通”,版权均归医脉通所有,未经授权,任何媒体、网站或个人不得转载,否则将追究法律责任,授权转载时须注明“来源:医脉通”。本网注明来源为其他媒体的内容为转载,转载仅作观点分享,版权归原作者所有,如有侵犯版权,请及时联系我们。)