
导读
病例回顾:高龄且合并多种慢性病,消化道出血高风险的难治性痛风患者
男性,79岁,于2025年08月15日入院。
【患者主诉】
反复关节疼痛21年,再发5天。
【现病史】
患者58岁首次出现右侧跖趾关节红肿疼痛,起初2年发作1次;近十年发作频繁,年2-3次,近2年发作频率增加至5-6次/年。曾使用过
【既往史】
于2025年1月因消化道出血住院治疗。
高血压病史15年;脑梗塞病史14年,口齿欠清,四肢肌力正常;5年前因
【体格检查】
患者体温37.8℃,血压192/78mmHg,心率74次/分,呼吸16次/分。双侧第一跖趾关节红肿、压痛;右膝关节、右踝关节及左腕关节皮温升高,有压痛,右膝关节活动受限。耳廓、右踝、双侧第一跖趾关节可触及黄白色结节(痛风石)。
【实验室检查】
患者
 图1.患者入院时实验室检查结果
图1.患者入院时实验室检查结果
【影像学检查】
2024-03-13 右侧踝关节浅表超声:右侧踝关节内侧三角韧带及跟腱云雾状强回声(痛风石?);右侧踝关节内滑膜增厚伴痛风石形成(图2)。
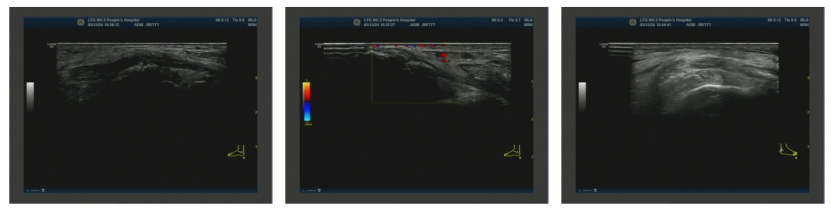 图2. 右侧踝关节浅表超声
图2. 右侧踝关节浅表超声2024-03-13 第一跖趾关节浅表超声:侧第一跖趾关节滑膜增厚伴痛风结晶形成;双侧第一跖趾关节内侧云雾状强回声(痛风石?);右侧第一跖趾关节积液;双侧第一跖趾关节可见骨侵蚀(图3)。
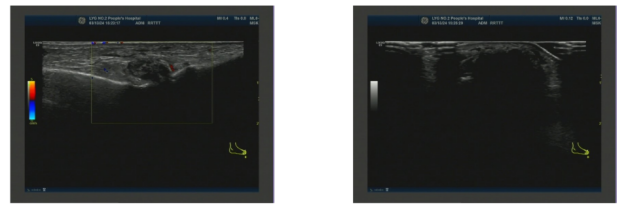 图3. 第一跖趾关节浅表超声
图3. 第一跖趾关节浅表超声2024-04-18 左侧腕关节浅表超声:左侧腕关节滑膜增厚伴痛风石形成;左侧腕关节少量积液(图4)。
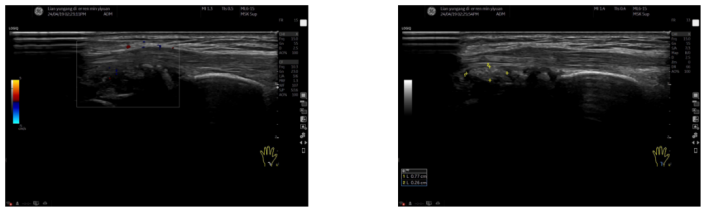 图4. 左侧腕关节浅表超声
图4. 左侧腕关节浅表超声2025-01-21 右膝关节浅表超声:右侧膝关节积液;右侧膝关节滑膜炎伴痛风石形成,可见骨侵蚀;右侧股四头肌腱内强回声(痛风石?);右小腿软组织水肿(图5)。
 图5.右膝关节浅表超声
图5.右膝关节浅表超声2025-08-16 第一跖趾关节浅表超声:双侧第一跖趾关节滑膜增厚伴痛风结晶形成(静止期)(图6)。
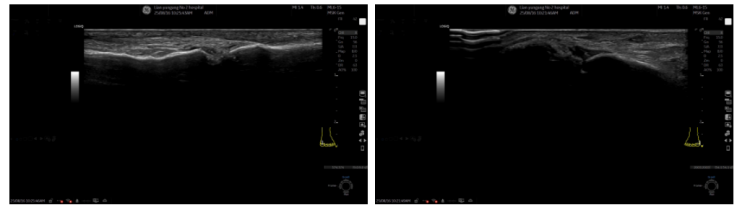 图6. 第一跖趾关节浅表超声
图6. 第一跖趾关节浅表超声2025-08-16 心脏超声:左房增大;室间隔增厚;主动脉瓣、二尖瓣、三尖瓣少量反流;左室舒张功能减低(图7)。
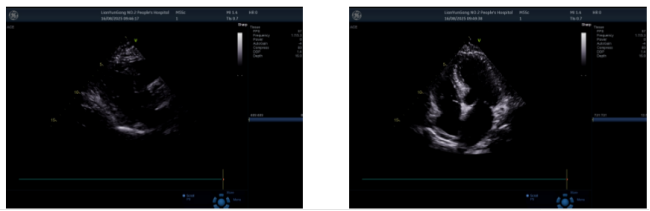
图7. 心脏超声
【初步诊断】
-痛风性关节炎、慢性痛风性关节炎
-慢性肾脏病4期
-2型糖尿病
-高血压3级
-颈动脉狭窄、经皮颈动脉支架置入术后
病例解析:如何为“消化道出血高风险”的老年难治性痛风患者选择安全有效的抗炎方案?
本例患者的治疗挑战极为突出,一方面是亟待控制的关节炎症反应,另一方面是既往消化道出血史和多种合并症带来的用药“红线”。患者不仅因为消化道出血,使NSAIDs使用受到限制,且合并糖尿病使得糖皮质激素使用受限;患者既往使用秋水仙碱效果不佳,合并慢性肾脏病4期使秋水仙碱只能使用较小剂量,同时因为NSAIDs可加重肾脏病进展,所以也限制了解热镇痛药物的使用[1]。在此治疗困局下,靶向IL-1β抑制剂成为破局之选。
《中国高尿酸血症与痛风诊疗指南(2024更新版)》[2]以及《2020美国风湿病学会痛风管理指南》[3]均建议,对于其他抗炎疗法治疗无效、耐受性差或有禁忌证的痛风发作患者,有条件的推荐使用IL-1抑制剂。伏欣奇拜单抗作为一种全人源的IL-1β抑制剂,可从精准靶向IL-1β,快速、强效镇痛,长期抗炎,显著减少痛风患者复发风险[4-8]。
【入院后治疗方案】
痛风性关节炎治疗方案:
糖皮质激素:给予地塞米松5mg静脉滴注,每日1次,连用2天;
生物制剂:2025年08月19日首次给予伏欣奇拜单抗200mg皮下注射;
降尿酸治疗:给予非布司他20mg,每日1次。
辅助治疗方案:
卧床休息、抬高患肢、冷敷。
患者肾功能不全、低蛋白血症、下肢中度水肿,适当限制饮水,每日呋塞米40mg、托伐普坦15mg,尿量1500ml/日;碱化尿液,5%碳酸氢钠150ml静脉滴注/日。
生活方式干预:
饮食:低嘌呤饮食,禁食动物内脏、海鲜、浓肉汤。
体重管理:患者BMI>24,需减重,但鉴于高龄、肾功能衰竭,食纳不佳,予按糖尿病饮食管理。
【患者临床转归】
-患者关节疼痛在治疗后约2天开始感到疼痛显著缓解。
-疼痛VAS评分:用药前7分,用药后为1分。
-未观察到任何不良反应。
【出院后治疗计划】
-将非布司他剂量调整为40mg,每日1次
-继续维持现有治疗方案,1个月后复查。
-增加患者教育,强调规律服药的重要性。
-继续使用呋塞米、托伐普坦消肿
【出院后随访与复查】
复查频率:每2-4周复查一次(初始治疗期),后续逐渐延长至每3-6个月复查一次(血尿酸稳定达标后)
【实验室检查结果】
患者2025年09月08日复诊时,血尿酸水平降低至320mmol/L。CRP水平及ESR均显著降低。疼痛视觉模拟评分为1分(图8和图9)。
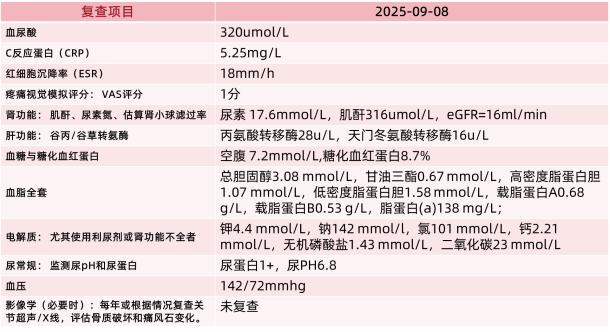 图8.患者2025年09月08日随访实验室与影像学检查结果
图8.患者2025年09月08日随访实验室与影像学检查结果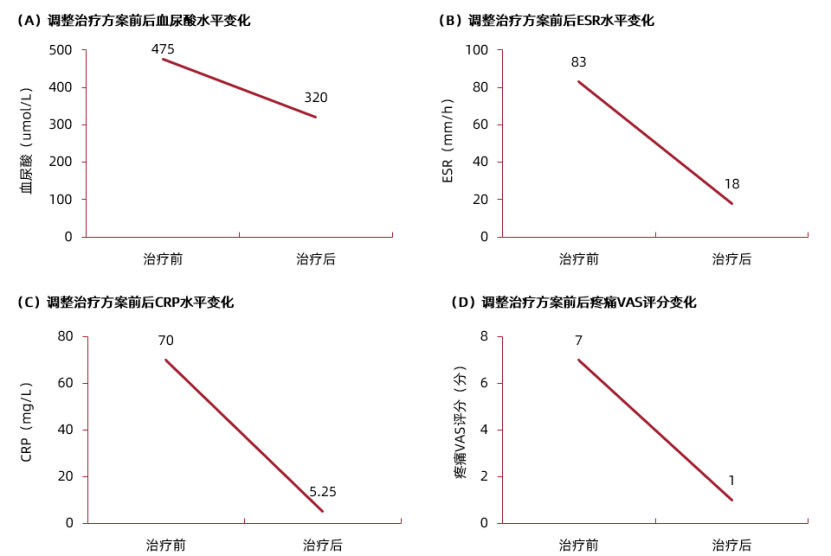
专家点评
近年来,由于我国社会经济的快速发展,人民生活水平及膳食结构发生了明显的变化,导致痛风的发病率逐年增高。目前痛风已经成为我国仅次于糖尿病的第二大代谢类疾病,我国痛风患者占全国人口的1%~3%[9]。痛风常伴随多种并发症,如代谢综合征、肝肾损伤及心脑血管疾病等。难治性痛风患者多表现为持续性高尿酸血症、频繁的痛风急性发作以及多发痛风石形成。此类患者对常规治疗反应不佳,临床预后往往欠佳[9]。
本例为高龄、长病程、多病共存的难治性痛风患者,既往有明确的消化道出血史,并伴有高血压、糖尿病、慢性肾功能不全等多种合并症,治疗上极具挑战。传统抗炎药物如非甾体抗炎药因出血风险成为禁忌,糖皮质激素长期使用亦可能加重代谢紊乱及感染风险,而秋水仙碱效果不佳且存在肝肾毒性顾虑。在此背景下,如何实现快速、安全的炎症控制,成为临床决策的关键。伏欣奇拜单抗作为全人源IL-1β抑制剂,可精准作用于痛风炎症通路的上游环节,从源头阻断炎症级联反应,不仅起效迅速,可快速缓解疼痛,降低患者痛风复发风险,同时具有良好的安全性。本病例在启用伏欣奇拜单抗后,关节疼痛与炎症指标均显著改善,未出现不良反应,充分印证了其相比于传统治疗药物在“消化道高出血风险”人群中的治疗优势。随着痛风治疗理念的不断升级,IL-1β抑制剂为代表的新型生物制剂,正逐步改变传统“镇痛-降尿酸”分离的治疗模式,推动痛风管理向“精准靶向、长期抗炎”的方向发展。本例的成功实践,为合并消化道出血等禁忌症的老年难治性痛风患者,提供了安全有效的破局之选,也体现了精准靶向治疗在复杂共病背景下的重要价值。
病例分享专家
刘锦秀主任医师
-连云港市医师协会肾病分会会长
-连云港市医学会肾脏病学分会副主任委员
病例点评大咖
蒋春明教授
-南京大学医学院附属鼓楼医院肾脏科主任医师
-江苏省医学会肾脏病分会候任主任委员
-江苏省医师协会肾脏科医师分会副会长
-江苏省康复医学会肾脏康复委员会常委
-江苏省研究型医院协会肾脏精准诊疗专委会常委
-中国罕见病联盟免疫与代谢相关罕见肾脏病分会委员
-南京医学会肾脏病分会副主任委员
(本网站所有内容,凡注明来源为“医脉通”,版权均归医脉通所有,未经授权,任何媒体、网站或个人不得转载,否则将追究法律责任,授权转载时须注明“来源:医脉通”。本网注明来源为其他媒体的内容为转载,转载仅作观点分享,版权归原作者所有,如有侵犯版权,请及时联系我们。)