胰腺导管腺癌(PDAC)是美国癌症死亡的第三大原因,通常在晚期才被诊断,且仅10%的PDAC病例与遗传危险因素相关。为了更有效地预防PDAC并改善患者的生存率,必须识别可改变的危险因素。此前研究提示,丙型肝炎病毒(HCV)可能是PDAC的危险因素。HCV是一种与
近期,发表于JAMA Network Open的一项回顾性队列研究评估了慢性HCV与PDAC之间的关联,研究结果发现慢性HCV感染与PDAC诊断风险增加1.8倍相关,并且HCV基因3型和1型的PDAC风险高于基因2型。
这项基于人群的回顾性队列研究在美国退伍军人健康管理局(VA)各中心开展。研究纳入 2001年10月1日至2020年9月30日期间,在VA或与VA相关联的医疗保险系统中有HCV检测记录,且至少有1次住院或门诊就诊记录的退伍军人。患者在此次就诊后接受至少18个月的随访,数据分析时间为2023年10月至2025年9月。HCV暴露状态被分为慢性HCV、仅HCV暴露或未感染HCV。使用Cox比例风险回归评估HCV状态与PDAC的关联,调整人口统计学和临床混杂因素。同时根据HCV基因型进行分层分析。
在6330856名接受HCV检测的人群中,92.3%为男性;中位年龄61.6岁。结果显示,3.9%为HCV感染者,3.3%为有HCV暴露史。
➢在33451名(0.5%)确诊为PDAC的患者中,与未感染HCV者相比,慢性HCV感染者确诊年龄更轻(中位年龄:65岁vs. 72.4岁)。慢性HCV感染组的PDAC发病率最高,其次是HCV暴露组和未感染HCV组。
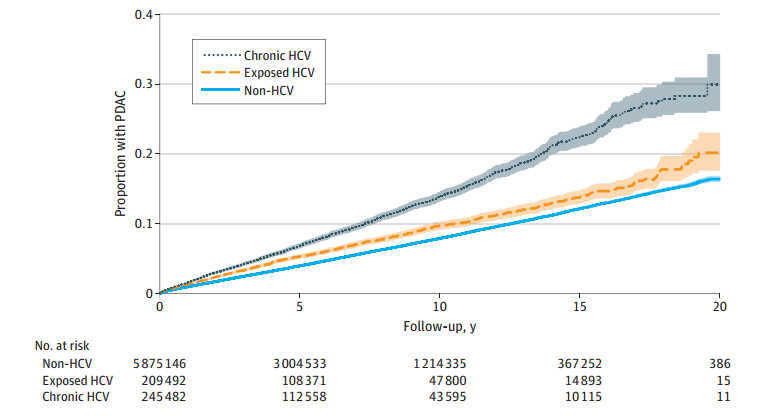
图1 按HCV状态划分的PDAC累积发病率
➢与未感染HCV者相比,慢性HCV感染[校正风险比(aHR)=1.76;95%CI:1.67-1.86]和HCV暴露(aHR=1.18;95%CI:1.11-1.25)均与PDAC发生风险增加相关。
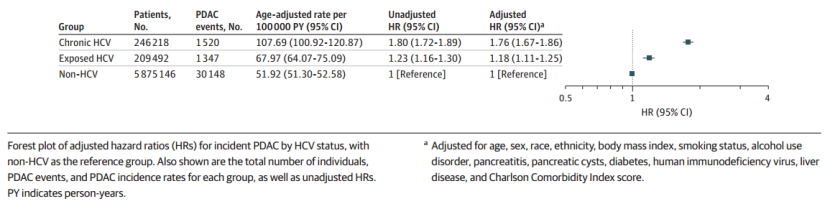
图2 按HCV状态划分的PDAC发病率和风险
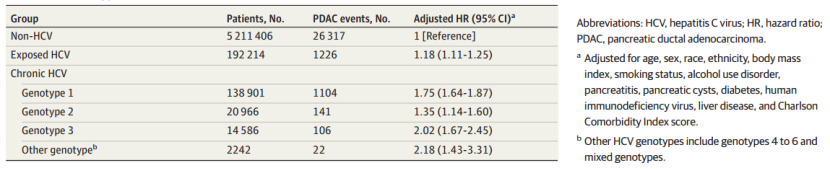
➢与未感染HCV者相比,HCV基因3型(aHR=2.02;95% CI:1.67-2.45)和基因1型(aHR=1.75;95% CI:1.64-1.87)导致的PDAC风险高于基因2型(aHR=1.35;95% CI:1.14-1.60)。
表3 HCV基因型关联
本队列研究发现,慢性HCV感染与PDAC发病风险增加相关。在HCV感染患者中,基因1型(最常见基因型)和基因3型相关的PDAC 风险更高。未来研究应聚焦于DAA治疗HCV对降低PDAC风险的影响,以及与慢性HCV感染相关的PDAC致癌机制。
该研究的局限性包括:研究对象主要是退伍军人(主要是男性人群),以及军队中的有毒暴露,这些因素可能会增加患癌等风险。
参考文献
Levinson RN, Bushman R, Tate JP,et al. Pancreatic Ductal Adenocarcinoma After Hepatitis C Infection. JAMA Netw Open. 2025 Nov 3;8(11):e2543701.
本平台旨在为医疗卫生专业人士传递更多医学信息。本平台发布的内容,不能以任何方式取代专业的医疗指导,也不应被视为诊疗建议。如该等信息被用于了解医学信息以外的目的,本平台不承担相关责任。本平台对发布的内容,并不代表同意其描述和观点。若涉及版权问题,烦请权利人与我们联系,我们将尽快处理。
