一般情况
患者,男,82岁。
现病史:患者2022-10无明显诱因出现右侧颈部肿物及右侧扁桃体肿物,无
体格检查:一般状况可,步入病房,ECOG 1分;右侧扁桃体明显肿大、右侧颈部扪及多发肿⼤淋巴结,质硬。
基线PET/CT:1、右侧上中下颈部、右侧颈后三⻆区、右侧锁骨上淋巴结,代谢增高(部分融合成团状,较⼤截⾯约31×22mm);2、右侧扁桃体肿胀,代谢增高;倾向淋巴瘤累及。
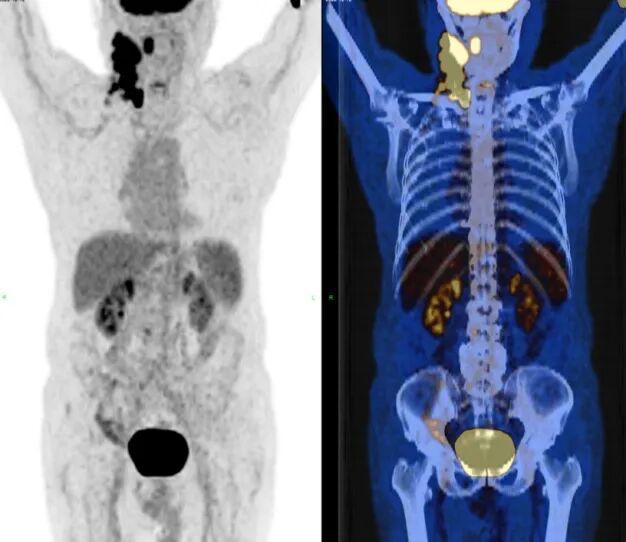
图1 患者基线PET/CT
病理活检:右侧颈部淋巴组织增生性病变,镜下见淋巴组织结构消失,淋巴细胞增生,灶区呈结节状,细胞体积小至中等,核染色质细腻,个别细胞可见小核仁,凋亡易见。
免疫组化:肿瘤细胞免疫表型如下,CD20(+)、CD22(+)、CD3(T细胞+)、CD10*(-)、BCL-6(+,约5%)、BCL-2(+,约70%)、CD21(灶区+)、SOX-11(-)、Mum-1(+,约80%)、Ki67(+,约70%)、CD30(个别+),CD5(+,约30%)、C-Myc(y69)(+,约30%)、P53(+,约80%)、Cyclin D1(+,约70%)、CD38(少量+)、ALK-1(-)。
原位杂交:EBER(-)。
骨髓检测:骨髓活检、骨髓流式、骨髓活检未见明显异常,未见确切肿瘤累犯证据。
基因检测:TP53 p.I255del、CARD11 p.D230N。
疾病诊断
套细胞淋巴瘤(母细胞样),MIPI评分 3分,Ki-67 70%
为进一步控制疾病进展,2025-03-13日起更换为匹妥布替尼 200mg qd+利妥昔单抗(600mg)、
匹妥布替尼联合治疗3周期,2025-05-20复查PET-CT结果示颈腹盆处多发淋巴结较前明显减少,代谢明显减低,疗效评估为完全代谢缓解(CMR)。
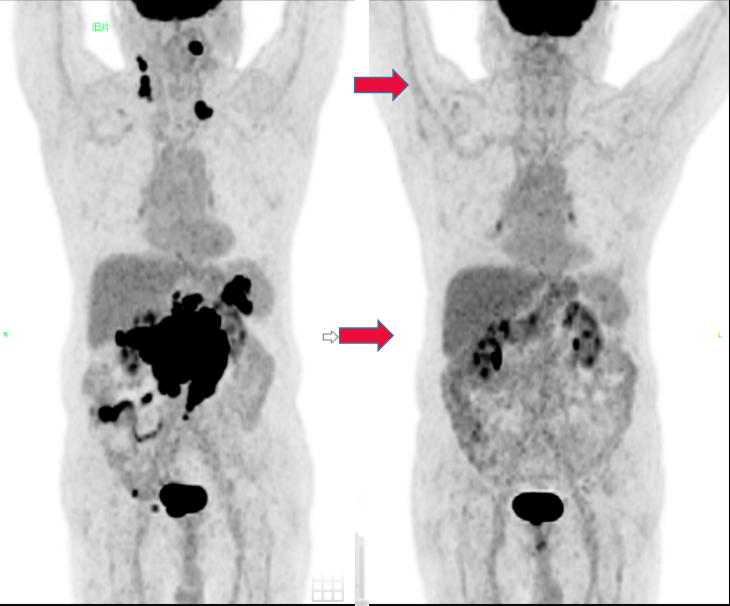
图2 匹妥布替尼联合治疗前后PET-CT结果
2025-05-22,2025-06-25日行第4、5周期治疗,患者2025-08接受PET-
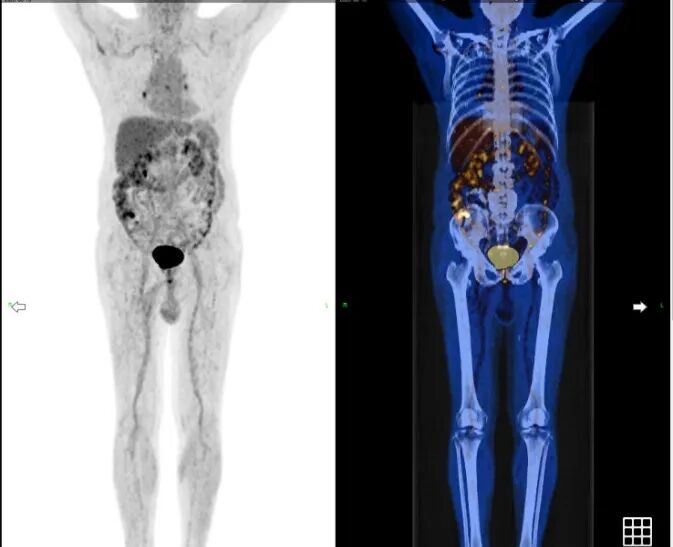
图3 患者2025-08接受PET-CT检查结果
免疫化疗是当前MCL患者的标准治疗方案,近年多项临床研究表明,以共价BTKi(cBTKi)为代表的新型药物改善了MCL患者的预后1,然而,cBTKi的使用增加了老年患者的感染风险和心脏毒性4。此外,cBTKi治疗失败的患者预后极差,中位总生存期(OS)仅约8个月1。匹妥布替尼作为首个获批的非共价BTKi已成为国内外指南推荐用于cBTKi经治MCL患者的后续治疗方案1,5,在BRUIN研究MCL队列中,匹妥布替尼对于中位年龄为70岁的90例cBTKi经治患者的总缓解率(ORR)达57.8%,CR率为20%,中位随访12个月时,缓解患者的中位持续缓解时间(DOR)为21.6个月;安全性方面,所有接受匹妥布替尼治疗的164例患者≥3级感染的发生率为17.1%,仅2例患者发生≥3级心颤事件6,表明匹妥布替尼可为cBTKi经治的老年患者提供疗效可靠及安全性可控的新治疗选择。
诊断时即伴有TP53突变的MCL患者接受免疫化疗的中无进展生存期(PFS)仅约1年1。与免疫化疗相比,CD20单抗、cBTKi及BCL-2抑制剂的三联疗法或可改善伴TP53突变患者的预后,在一项中等规模的Ⅱ期临床研究中,二代cBTKi联合CD20单抗及BCL-2抑制剂的三联疗法对于TP53突变的MCL患者的完全缓解(CR)率达88%,2年PFS率达72%7。基于此,匹妥布替尼作为首个非共价BTKi联合CD20单抗及BCL-2抑制剂或对伴TP53突变的cBTKi经治患者疗效更佳。
此例患者82岁,诊断时即伴TP53突变,一线治疗采用cBTKi联合免疫化疗获CR后,未进行后续维持治疗,7个月后便复发。二线免疫化疗及三线cBTKi联合治疗均无法有效控制疾病进展,病情一度恶化,乃至无法行走。遂采用非共价BTKi匹妥布替尼联合CD20单抗、BCL-2三联方案进行后续治疗,此方案治疗第二天,患者摆脱长期卧床状态,治疗3周期达CMR,进一步证明匹妥布替尼三联治疗方案对于老年、伴TP53突变且cBTKi经治患者的良好疗效,或可进一步延长此类患者的生存期,改善患者生存结局。
洪煌明 教授
教授,博士生导师
四川省肿瘤医院 肿瘤内科中心副主任 Ⅰ期临床病区主任
中国新时代青年先锋奖获得者
四川青年五四奖章获得者
四川省青年千人,四川省杰青
国家肿瘤质控中心淋巴瘤质控专家委员会委员兼秘书
CSCO罕见肿瘤专委会常委
CSCO淋巴瘤专委会委员
中华医学会肿瘤学分会青年委员
主持多项国家自然科学基金面上、青年项目
第一/通讯作者发表JHO、Molecular Cancer、Leukemia、AJH、Genome Med、BJH等
2018年获中华医学科技一等奖
2021年获华夏医学科技二等奖
李仁琴 教授
参考文献:
1. Mats Jerkeman, et al. Hemasphere. 2025 Oct 22;9(10):e70233.
2. 中国抗癌协会血液肿瘤专业委员会, 中华医学会血液学分会, 中国临床肿瘤学会淋巴瘤转接委员会中华血液学杂志, 2022,43(7) : 529-536.
3. Caserta S, et al. Eur J Haematol. 2025 Nov 9. doi: 10.1111/ejh.70063.
4. Wang ML, et al. N Engl J Med. 2022 Jun 30;386(26):2482-2494.
5. 中国临床肿瘤学会, 淋巴瘤诊疗指南2025版. 人民卫生出版社.
6. Wang ML, et al .J Clin Oncol. 2023 Aug 20;41(24):3988-3997.
7. Kumar A, et al. Blood. 2025;145(5):497‐507

戳“阅读原文”,查看更多内容
(本网站所有内容,凡注明来源为“医脉通”,版权均归医脉通所有,未经授权,任何媒体、网站或个人不得转载,否则将追究法律责任,授权转载时须注明“来源:医脉通”。本网注明来源为其他媒体的内容为转载,转载仅作观点分享,版权归原作者所有,如有侵犯版权,请及时联系我们。)