迟发性运动障碍(TD)是一种复杂的药源性运动障碍,以不自主的过度运动为特征。TD是迟发综合征中最常见的一种,后者还包括迟发性
TD的不自主运动最常见于口面部,但也可见于身体其他部位;症状严重度从轻度到重度不等,可伴随压力或焦虑而加重,并在进行不同活动时有所变化。TD起病较隐匿,初始症状出现后,通常在数天至数周内发展为完整而典型的综合征;随后症状趋于稳定,并呈现反复波动的慢性病程。
TD通常在使用
多种可变及不可变因素与TD的发生相关,包括高龄、女性、酒药滥用依赖等。TD一旦发生,大多数情况下是不可逆的。多数情况下,从FGAs换用SGAs并不会减轻TD症状。大多数治疗流程建议换用

由于缺乏关于TD最佳管理方式的正式共识,在欧洲,TD诊断不足和治疗困难的问题可能更严重。一项12月19日在线发表于Eur Neuropsychopharmacol.(影响因子6.7,Q1)的综述对TD的诊疗现状进行了分析,并提出了有望改善TD患者治疗结局的举措。以下简要介绍其核心内容:
2017年发表的一项研究显示,使用FGAs治疗时,TD的患病率约为30%;使用SGA时,这一数字为20.7%。这意味着全球的TD平均患病率仍然较高,为25.3%。
TD的患病率在不同地区之间差异很大。上述meta分析中,亚洲的患病率为17.3%,欧洲为22.3%,美国为31.3%,世界其他地区(非洲、澳大利亚和中东)为31.8%。TD的患病率也随患者年龄而变化,高龄人群患病率更高;然而一项法国真实世界研究发现,即使在相对年轻(N=674,平均年龄32.6岁)的
TD的准确诊断和早期诊断非常重要,因为未被诊断的TD患者会长期承受身体、社交和情感方面的功能损害。
然而,TD在全球范围内仍存在漏诊的现象。一项基于美国25家精神卫生医疗机构电子病历数据的分析中,有363,043人接受了抗精神病药治疗,其中4,243人表现出TD的临床特征,但仅有54人(1.3%)根据ICD被诊断为TD。研究者认为,TD正式诊断的比例之所以如此之低,可能源于临床对TD表现的复杂性(即症状并不仅限于口面部)认识不足及潜在的误诊。
Schooler-Kane标准最初是为研究用途而开发的,在欧洲及其他地区有时也用于临床诊断TD。异常不自主运动量表(AIMS)常用于评估TD异常运动的严重程度;TD患者在AIMS的2个或以上部位得分≥2,或在1个或以上部位得分≥3。
确诊TD之前,应排除其他导致异常运动的神经系统病因,并考虑众多鉴别诊断,包括但不限于
TD患者的管理路径在不同地区之间存在差异,可能会影响诊断的准确性。一项德国回顾性研究纳入了389名真实世界TD患者,发现大多数(88%)患者在门诊获得诊断,且主要由神经科医生作出诊断。尽管神经科医生在TD等运动障碍的有效管理中处于核心地位,但精神科医生在识别TD症状方面的作用同样至关重要,因为后者通常负责处方抗精神病药并对患者进行监测。
未来,TD的诊断准确性有望通过新型技术的应用得到提升。例如,基于远程视频的人工智能(AI)有望用于检测疑似TD,其一致性和可靠性甚至优于人工评定者。
对于大多数TD患者而言,即便停用致病药物,TD仍是不可逆的。TD的发生会导致医疗资源使用的增加;其中一个因素可能在于,患者发生运动障碍后对药物治疗的依从性也更差。
一系列证据显示,TD的存在与患者基础症状更重、预后更差显著相关;启动长效针剂治疗时,存在TD是日后复发的最强预测因素;与无TD的年龄匹配对照相比,存在TD的患者发生心脏代谢合并症、药物滥用、严重共病的风险显著更高 ,住院时间延长的可能性也更高。
TD已被证明可增加死亡风险,但幅度尚不明确。例如,一项纳入608名亚洲精神分裂症患者的研究发现,患有与未患TD的患者在死亡率方面存在统计学显著差异(HR 2.62; 95%CI, 1.58-4.33; p=0.0006)。
临床工作中,应对接受抗精神病药治疗的患者进行主动、常规、系统性的TD症状筛查。理想情况下,在TD管理的所有阶段,均应使用量表(如AIMS)对患者进行监测。AIMS虽然是评估TD症状的金标准,但仍存在局限性,如无法评估TD对功能的影响。开发和使用新的评估量表,如临床迟发性症状评定量表(Clinician’s Tardive Inventory),可能有助于克服部分局限性。
TD得到确诊后,总体治疗目标是降低症状严重度及其危害,使其不再对患者的生活质量产生实质性影响,并在引入治疗时维持良好的风险-收益平衡。TD的管理无疑以一级预防为基础,即避免抗精神病药的超说明书使用,并尽可能使用最低有效剂量。如果患者已经出现TD,临床应根据原发病考虑是否适合调整治疗方案。如病情允许停用现有治疗及采用替代方案,可逐渐减停相关抗精神病药。如果无法停药,则应考虑从FGAs转换为SGAs,或氯氮平等替代药物。
目前可用的TD治疗选择较少,证据最充分的是新型可逆性选择性囊泡单胺转运体2(VMAT2)抑制剂,即氘丁苯那嗪和缬苯那嗪。其他药物也被超说明书使用以改善TD症状,如苯二氮䓬类药物、抗胆碱能药物和金刚烷胺。维生素E等也有应用。然而,目前缺乏关于这些治疗手段的高质量临床数据,部分治疗的使用存在局限性,且抗胆碱药实际上可能加重TD症状。鉴于缺乏有效性证据及长期不良反应,应强烈反对常规预防性使用抗胆碱能药物。
医务人员可使用的最新治疗指南也很有限。美国神经病学会(AAN)于2013年发布了TD的治疗指南,但2018年之后再未更新。最新的美国指南由美国精神医学会(APA)于2020年发布,作为精神分裂症治疗实践指南的一部分。该指南提供的指导很有限,包括一项建议,即在中至重度或致残性TD患者中使用可逆性VMAT2抑制剂。一项纳入46项随机对照试验数据的meta分析显示,只有氘丁苯那嗪和缬苯那嗪拥有足够的证据支持其作为TD的一线治疗。
表1 英国、波兰和美国TD治疗推荐概述
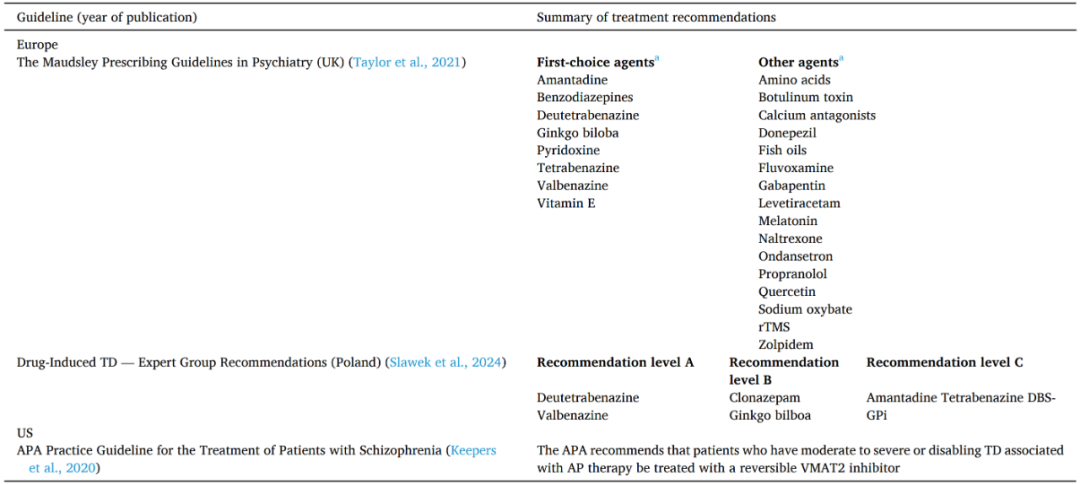
在欧洲,TD的管理尚无总体共识,治疗在不同地区的可及性也存在问题,尤其是较新的治疗手段。即使患者接受了已获批的治疗,TD仍存在治疗不足的情况,依从性也可能较差。
TD会对患者的生活产生多维度影响,且并不仅仅取决于运动症状的严重程度。TD影响的关键领域包括躯体、心理、精神、社会和职业功能。一项纳入双相障碍、抑郁症和精神分裂症患者的研究显示,与未诊断TD者相比,诊断为TD的患者生活质量更差,社会退缩程度更高。一项纳入澳大利亚、巴西、中国、以色列和韩国TD患者(n=435)和医生(n=340)的调查中,TD症状使超过一半的患者无法工作,其中最常见的原因是身体功能受限。
临床可能会认为,轻至中度的TD症状对患者而言是可以接受的,他人也不易察觉。然而,即使在症状刚出现时,TD也可能带来社会污名和致残性,并对患者的基础精神疾病产生负面影响。此外,患者可能不愿与临床医生讨论其异常运动。这可能源于患者对自身症状缺乏意识或对其不以为意,对异常不自主运动与使用抗精神病药之间的关系理解不足,或无法描述其症状及其对日常功能造成的影响。
TD还会对照护者产生负面影响。AIMS为临床提供了评估TD病情和监测治疗结局的工具,但通常并未从患者和照护者的角度评估TD的疾病负担。近年来开发的新型结局量表,如IMPACT‑TD量表和迟发性运动障碍影响量表(Tardive Dyskinesia Impact Scale),有望解决这一问题,成为AIMS的有力补充。
结语
TD是一种复杂的疾病,全球范围内的疾病认知仍然不足,其诊疗存在重要的未满足的需求。

图1. 意大利神经科医生(C. Colosimo)和西班牙精神科医生(C. Arango)对欧洲临床医生治疗TD所面临挑战的观点
一个令人关注的方面是医务人员(HCPs)对TD症状的识别和诊断不足。HCP教育课程针对TD等运动障碍的内容存在缺口,或分配给该主题的时间不足。因此,应在住院医师培训阶段加强TD相关培训,尤其是针对精神科医师(抗精神病药的主要处方者)。
在长期使用抗精神病药的患者中,针对药源性运动障碍的定期筛查并未成为临床常规。应努力实现TD临床筛查的标准化,并与抗精神病药长期治疗的其他已明确的不良反应(如代谢副作用)监测相结合。
对于症状较严重或临床表现复杂的患者(如伴有肌张力障碍特征或帕金森综合征者),应采用多学科协作模式,由神经科医师与精神科医师协同工作,以完成TD的诊断和治疗。
另一个有待改进的方面是TD评估量表在临床实践中的应用,目前其使用率似乎较低。指南推荐的评估量表不应仅作为研究中的主要工具,还应由医务人员在临床实践中加以实施,用于监测和评估TD的症状。未来还应采用数字技术和基于人工智能的方法,以加强 TD 的筛查、监测和评估。
最后,在处方抗精神病药时,如果能对患者及其照护者进行TD体征和症状的教育,一旦出现TD症状,其识别也有望得到改善。
2025-11-27

文献索引:Colosimo C, Jain R, Duma K, et al. A European perspective on tardive dyskinesia. Eur Neuropsychopharmacol. 2025 Dec 19;104:112740. doi: 10.1016/j.euroneuro.2025.11.017. Epub ahead of print. PMID: 41421098.
点击「阅读原文」可查看及检索历史文章。

(本网站所有内容,凡注明来源为“医脉通”,版权均归医脉通所有,未经授权,任何媒体、网站或个人不得转载,否则将追究法律责任,授权转载时须注明“来源:医脉通”。本网注明来源为其他媒体的内容为转载,转载仅作观点分享,版权归原作者所有,如有侵犯版权,请及时联系我们。)