近期,发表于《Journal of Neural Transmission》杂志的一篇综述指出当药物无法进一步为步态解冻的时候,解药或许藏在患者的房间里。今天我们基于这篇文章,探讨居家环境适应(home environmental adaptations,HEA)如何成为PD冻结步态管理的居家处方。
一、被忽视的冻结步态日常环境诱因
步态障碍是PD运动功能缺损的常见表现,特别是当疾病进入中晚期阶段,患者的起步、行走、转身更加困难,出现冻结步态以及姿势平衡障碍等,已成为导致PD患者跌倒以及致残的重要原因。其中,冻结步态的定义为尽管有行走的意愿,但前进过程中步伐出现短暂性、发作性中止或减少——不仅是运动症状,更是一种复杂的神经心理现象。
该研究引入了“人与环境适配模型”(person-environment fit,P-E Fit),认为冻结步态的发生源于“环境需求”超过了患者当下的功能水平,并提出了两个具有临床启示意义的概念:
1. 昼夜悖论:临床观察发现,冻结步态在夜间或昏暗环境中显著高发。在低光照条件下,视觉线索减少,患者被迫更多地依赖受损的本体感觉和认知资源来维持定向。同时,夜间往往伴随着“剂末现象”和身体疲劳,后者可能会引起前额叶低灌注,削弱注意力资源。这种光线昏暗 + 疲劳 +
2. 空间布局与感官过载:如果说夜间光线不足是让患者的视觉模块“看不清”,那么居家环境杂乱就是让患者的大脑服务器“处理不过来”。具体而言,杂乱的房间、狭窄的过道或门槛需要患者进行复杂的视觉空间判断。同时,PD患者常伴有视觉空间感知和注意力转换障碍。当环境信息过于复杂(如地毯花纹繁复、家具摆放拥挤),大脑无法有效整合感官输入,基底节-运动皮层的回路就会发生“信息过载”,导致步态冻结发生。
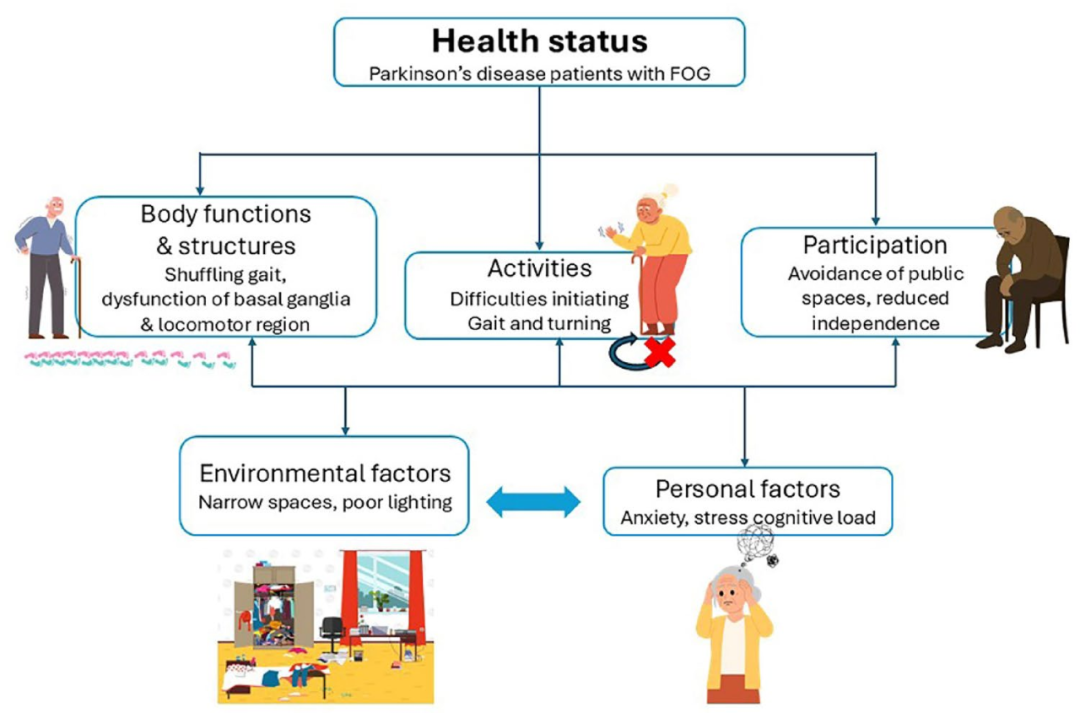
图1 冻结步态多维影响模型框架
该图揭示了冻结步态的发生不仅仅是生理层面的身体功能障碍,更是环境因素(如狭窄空间、光线昏暗、杂物堆积)与个人因素(如焦虑、压力、认知负荷)相互交织的结果。多种因素共同作用,加剧了患者的起步与转身困难,最终导致其回避公共场所,独立性与社会参与度显著下降。
二、改造居家环境真的有效吗?
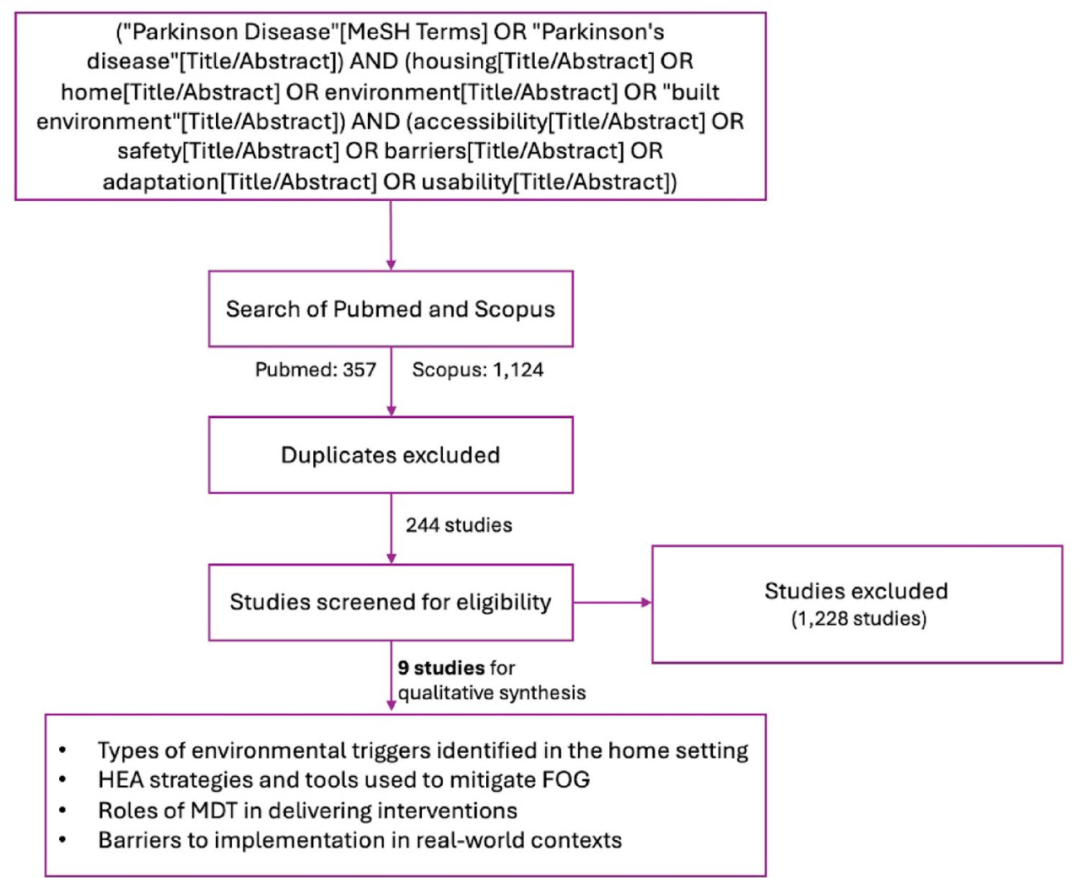
该研究进行了一项范围综述,筛选了过去25年间的1481篇文章,最终纳入9项核心研究。直接以冻结步态发作频率为终点的随机对照研究数量较少,但改善照明、减少环境杂乱和使用视觉提示能显著提升步态参数和增强患者平衡信心。研究结果表明,针对冻结步态的环境干预虽处于起步阶段,但现有证据已显示出积极信号。

图2 浴室改造——消除湿滑隐患
改造前:原始浴室地面湿滑且高反光,使用不稳定的木质座椅,缺乏任何安全抓杆,是跌倒的高危区域;

三、居家环境适改造共识(ChulaPD版)
基于文献回顾与泰国朱拉隆功大学帕金森病卓越中心(ChulaPD)的临床实践,研究团队制定了一套详细的PD居家环境适应(HEA)专家共识。这份共识这不仅仅是适PD化的装修建议,更是基于步态病理生理学的“环境处方”。
1. 浴室是冻结和跌到的重灾区,核心在于稳定和防滑
抓杆:建议在马桶和淋浴区安装抓杆,高度控制在0.65–0.70m。
座椅:淋浴椅高度建议0.45m,带靠背和扶手。
防滑:必须使用防滑地板,移除容易绊倒的软垫。
2. 卧室起夜和晨起是冻结的高发时刻
床铺:高度应为0.45–0.50m,便于坐立转移;床边需预留至少1.5m的回转空间。
照明:必须在床头触手可及处设置开关,建议使用动作感应夜灯,打破“黑暗冻结”。
收纳:常用物品存放在0.40–1.20m的黄金高度,避免过度弯腰或垫脚诱发姿势性低血压或平衡丧失。
3. 起居室与通道的动线管理
视觉线索:在门槛、狭窄转角处粘贴对比色鲜明的地板条,利用视觉代偿机制引步伐。
通道宽度:保持至少0.90 m的净宽,移除任何可能被误判为障碍物的地毯。
家具:座椅应有扶手,座高0.45–0.50m,避免深陷式沙发。

图4 基于ChulaPD居家环境改造的样板间实景
a. 卧室:确立无障碍动线,家具摆放井井有条,
四、神经科医生的新任务:识别居家环境中的诱因要素
该研究地指出,许多神经内科医生对环境因素缺乏认识,忽略了潜在的干预机会和措施。医生不需要成为建筑师或设计师,但需要善于发现患者居家环境风险。该研究提出了一个构建PD适配性环境的临床路径:
1. 识别:利用“神经科医生检查清单”,在问诊中加入环境维度
“您在家里的什么地方最容易冻结?”
“光线暗的时候会加重吗?”
“家里有没有狭窄的门框让您感到害怕?”
2. 转介:尽早将患者转介给物理治疗师或作业治疗师进行家庭评估。
3. 教育:告知患者及家属,居家环境改造并不是残疾人士的标志,而是保障患者能够安全和独立的辅助工具。
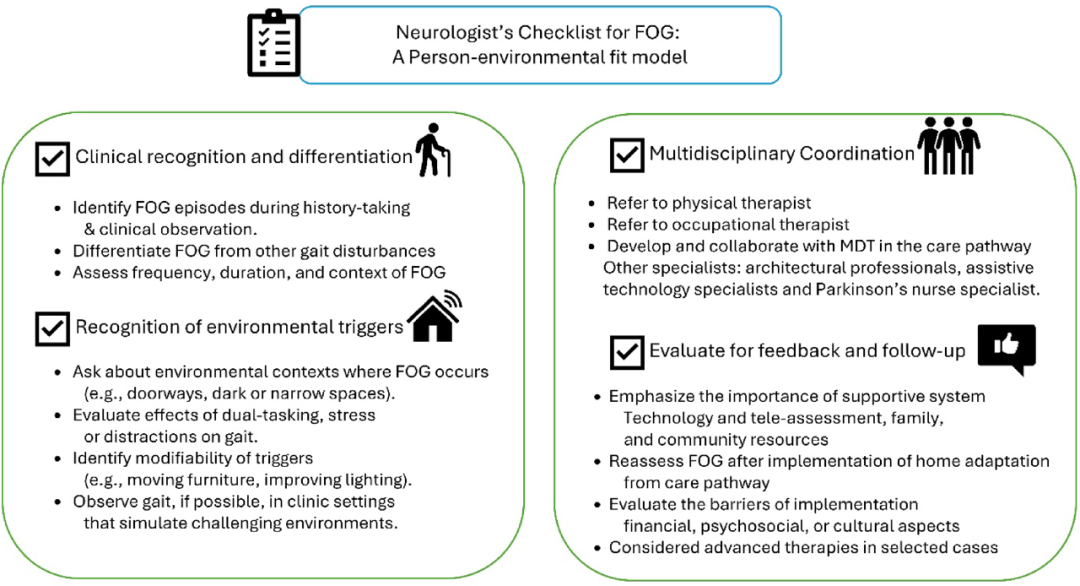
图5 基于P-E Fit模型的冻结步态检查清单
该清单指导医生跳出单纯的药物治疗思维,将“环境诱因识别”
当药物治疗陷入瓶颈时,不妨让我们的目光离开处方笺,看一看患者居住的环境。从生物、心理、社会及环境多个维度来理解患者的健康状况。通过多学科协作,在诊疗中主动筛查冻结步态的环境诱因,重视居家环境和生活场景的改造价值,这些贴心的举动,或许可以帮助PD患者走得更稳、更远、更有尊严。
参考文献