
CVT病情复杂且进展较快,大幅增加死亡风险
PNH神经系统受累主要表现为颅内动静脉血栓形成,其中CVT较为常见,发生率为2%-8%,多发于青年女性,上矢状窦是常见的受累部位。CVT临床表现包括颅内高压相关症状、局灶神经系统症状、

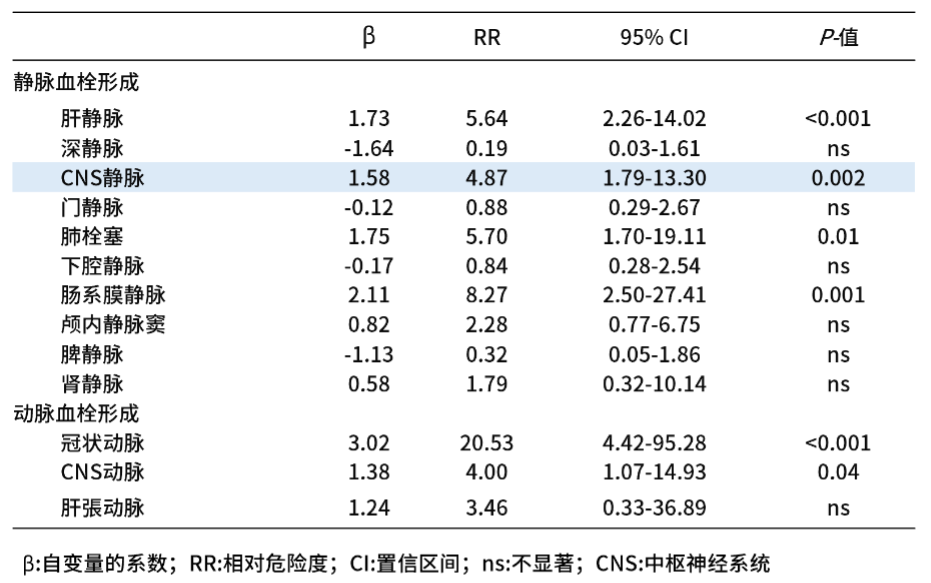
图1 PNH不同血栓栓塞部位导致的死亡相对风险3
此外,研究发现,在校正年龄和性别因素后,合并CVT患者的死亡率显著高于无血栓患者(HR=11.6,P<0.0001)和非脑部血栓患者(HR=6.49,P=0.002)(图2)4。

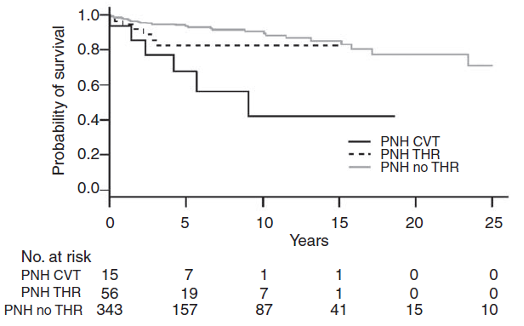
图2 合并CVT的PNH患者的生存分析4
识别CVT高危因素及相关症状,规范开展CVT筛查诊断
神经系统受累严重影响PNH治疗预后,识别高危人群并规范诊断至关重要。PNH是CVT的高危因素,同时合并使用口服避孕药、
影像学检查:当PNH患者出现疑诊CVT的临床症状时,MRI/MR静脉成像(MRV)、CT/CT静脉成像(CTV)均可作为主要的检查方法。其中MRI/MRV可准确诊断大多数CVT,磁敏感加权成像(SWI)、T2加权成像(T2WI)或弥散加权成像(DWI)序列有助于提高CVT诊断率,常规影像学仍无法明确诊断或拟行血管内介入治疗时,可完善

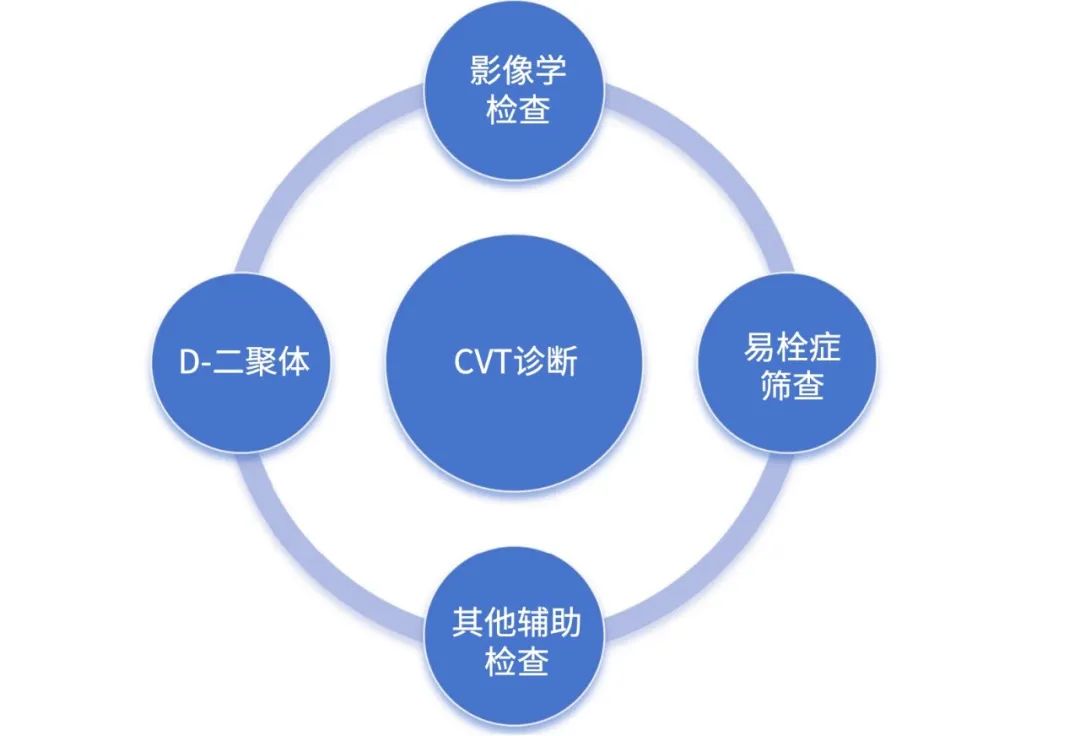
图3 CVT并发症的诊断方法1
尽早启动补体抑制剂治疗PNH,全面强效控制溶血以降低CVT风险
PNH持续性溶血是导致CVT发生的核心原因。持续性溶血导致持续释放大量游离血红蛋白,大量消耗
《阵发性睡眠性血红蛋白尿症多学科诊疗专家共识(2024)》推荐1,PNH合并CVT的治疗包括针对PNH的治疗和针对CVT的治疗两方面。针对PNH的治疗主要为补体抑制剂,其可有效减少血栓形成,应尽早使用。单纯抗凝无法有效预防血栓复发,若PNH患者正在使用补体抑制剂,建议增加补体抑制剂的剂量。
此外,《阵发性睡眠性血红蛋白尿症诊断与治疗中国指南(2024年版)》推荐尽早使用补体抑制剂预防和治疗PNH血栓。在血栓预防方面,指南推荐已经发生过PNH相关血栓栓塞事件的患者,使用补体抑制剂进行二级预防。在血栓治疗方面,指南推荐PNH合并血栓患者尽快应用补体抑制剂以防止进一步血栓形成6。
补体

专家点评
PNH神经系统受累主要表现为颅内动静脉血栓形成,其中以CVT较为常见。CVT是PNH患者死亡的独立危险因素,与1/4的死亡发生相关。早期识别CVT高危人群并规范诊治,对于改善PNH治疗预后具有重要意义。PNH共识及指南均推荐尽早启用补体抑制剂治疗PNH,预防与治疗血栓,从而降低CVT并发症风险。补体B因子抑制剂伊普可泮强效控制血管内溶血(IVH),避免血管外溶血(EVH),治疗24周时MAVE发生率0%,为临床管理CVT等PNH并发症提供了有效策略。



施均 教授
主任医师 博士生导师
中国医学科学院血液病医院 副所院长
国家血液系统疾病临床医学研究中心 副主任
红细胞疾病诊疗中心、再生医学诊疗中心 主任
中华医学会血液学专业委员会 委员、红细胞疾病学组副组长
研究方向:


葛美丽 教授
主任医师 硕士研究生导师
中国医学科学院血液病医院(中国医学科学院血液学研究所)红细胞疾病诊疗中心一病区主任
研究方向为骨髓衰竭性疾病的基础与临床
美国国立卫生研究院访问学者
天津市健康科普专家库专家
天津市整合医学学会干细胞与转化医学专业委员会 常委
天津市医疗健康学会血液病防治专业委员会 常委
中国民族医药学会血液病分会 理事
中国初级卫生保健基金会
中华中医药学会血液病分会第三届委员会 青年委员
承担多项国家级、省部级及院校级课题
以第一作者/通讯作者在Blood、Nature communications、Haematologica等发表SCI论文23篇
参考文献:
1.陈苗, 杨辰, 刘紫薇, 等. 协和医学杂志,2024,15(05):1011-1028.
2.Meira AT, et al. J Stroke Cerebrovasc Dis. 2017 Oct;26(10)e199-e202.
3.Ziakas PD, et al. J Thromb Haemost. 2007 Mar;5(3):642-5.
4.Meppiel E, et al. Medicine (Baltimore). 2015 Jan;94(1):e362.
5.董焱, 等. 中国脑血管病杂志,2022,19(12):849-853.
6.中华医学会血液学分会红细胞疾病(贫血)学组. 中华血液学杂志,2024,45(08):727-737.
7.Peffault de Latour R, et al. N Engl J Med. 2024 Mar 14;390(11):994-1008.
8.Antonio M Risitano. 2024 EBMT Abstract: A133.
审批码FAB0044981-97201,有效期为2025-04-23至2026-04-22,资料过期,视同作废
(本网站所有内容,凡注明来源为“医脉通”,版权均归医脉通所有,未经授权,任何媒体、网站或个人不得转载,否则将追究法律责任,授权转载时须注明“来源:医脉通”。本网注明来源为其他媒体的内容为转载,转载仅作观点分享,版权归原作者所有,如有侵犯版权,请及时联系我们。)