在神经科临床中,认知功能下降往往首先让人想到神经退行性疾病、脑血管病、
药物相关认知损害之所以容易漏诊,关键在于它与原发神经系统疾病的表现高度重叠。患者可能出现近期
从临床过程看,这类损害既可能在起始用药后数小时或数天内出现,也可能在长期用药数月甚至数年后逐步显现。多数情况下,减量或停用相关药物后认知功能可以改善;但如果长期未被识别,部分患者的认知问题也可能持续存在。因此,面对“新近出现的认知下降”,临床判断不能只盯着影像学或原发病诊断,也应把用药时间轴一并纳入分析。
从神经科视角看,首先需要关注的是具有抗胆碱能负荷的药物。胆碱能系统与注意、学习和记忆功能密切相关,因此凡是显著增加抗胆碱能负荷的治疗,都可能带来认知代价,且这种影响在老年人和已有认知脆弱性的人群中通常更加明显。2023年版 AGS Beers Criteria 继续强调,多种具有抗胆碱能作用的药物联用,会增加认知下降和谵妄风险,应尽量减少这类药物的总负荷。
第二类是具有明显镇静作用的药物。临床上,很多认知下降并不是以“记不住”为首发表现,而是先出现警觉性下降、日间嗜睡、加工速度变慢和精神运动迟缓。对本就存在脑功能脆弱性的患者来说,镇静效应与认知下降往往不是彼此独立,而是相互叠加、相互放大。苯二氮䓬类及“Z类药物”、部分抗组胺药、部分精神科药物,都是这类风险中最常见的来源。
第三类是神经精神系统常用药物。抗癫痫治疗可影响注意、执行功能、处理速度、学习与记忆,尤其在快速加量、高血药浓度或多药联用时更需留意;抗
临床上最容易被忽视的,往往是那些“看起来离认知很远”的药物。已有资料提示,部分抑酸治疗、
其中,有两类情况尤其值得神经科医生在日常工作中保持敏感。其一是糖皮质激素相关认知异常。已有研究提示,糖皮质激素可影响海马相关记忆功能,部分患者可出现明显的记忆下降、精神行为改变,甚至谵妄。其二是调脂治疗相关认知主诉。FDA已在相关标签中加入认知不良反应提示,内容包括记忆减退、遗忘、记忆受损和意识混乱,并指出这类情况通常为非严重、可逆。这里的重点不在于夸大某一类药物风险,而在于提醒临床:对任何新近出现的认知变化,都应把长期慢病用药一并纳入回顾。
常见可能引起认知功能下降的药物类型一览
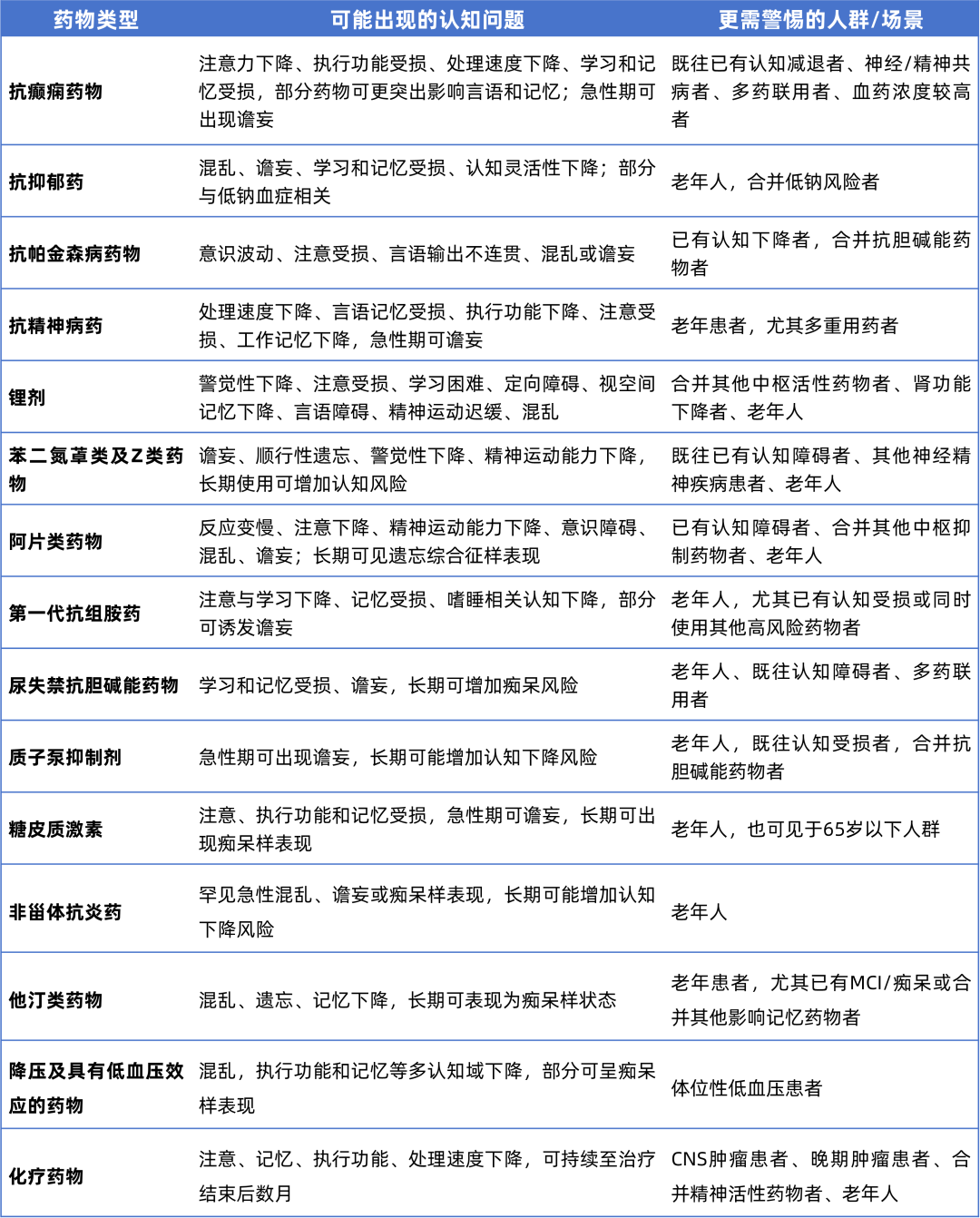
与其机械记忆“高危药名单”,不如建立一套更实用的识别框架。首先要看时间关系:认知下降是否发生在启用新药、加量、换药或联合用药增加之后。其次要看表现形式:如果患者以注意下降、反应迟缓、定向力波动、言语变慢、执行功能突然变差、日间异常嗜睡为主,尤其要警惕药物因素。再次要看易感背景:高龄、既往认知障碍、帕金森病、卒中后状态、住院、感染、脱水、电解质紊乱及多重用药,都会显著放大药物相关认知损害的风险。最后还要意识到,量表不能替代完整判断。一些患者主诉明确,但MMSE、MoCA等简易筛查量表变化并不典型;此时若仅因“量表不重”而忽视药物因素,容易漏掉本可干预的问题。
药物相关认知损害的临床意义,在于它常常提示仍存在调整空间。但这并不意味着一旦怀疑就立即停药。对神经科医生而言,更关键的是重新审视整体用药结构:是否存在抗胆碱能负荷叠加,是否有镇静效应叠加,是否合并低钠、低镁、低血压等可逆诱因,是否存在快速加量或不必要的多药联用。很多时候,患者认知恶化并不完全等同于神经退行性过程本身,而是处方结构需要优化的信号。尤其在老年患者、已有MCI或痴呆者、癫痫患者、帕金森病患者及
回到神经科日常诊疗,药物相关认知损害真正值得强调的一点是:当患者出现“记忆差了、反应慢了、状态乱了”时,除了想到疾病,也要想到药物。因为有些认知下降,并不完全是疾病进展的结果,也可能是处方带来的可逆影响。对这类问题识别得越早,患者就越可能避免不必要的检查、误判和持续性功能损害。
参考文献
(本网站所有内容,凡注明来源为“医脉通”,版权均归医脉通所有,未经授权,任何媒体、网站或个人不得转载,否则将追究法律责任,授权转载时须注明“来源:医脉通”。本网注明来源为其他媒体的内容为转载,转载仅作观点分享,版权归原作者所有,如有侵犯版权,请及时联系我们。)