血管性
VD的认知损害源于卒中、梗死等事件导致的脑组织损伤,症状多样,常表现为执行功能下降、注意力不集中、步态异常或情绪失控等。临床上,VD常与阿尔茨海默病混合存在,使得诊断复杂化,且目前尚无特效药。因此,早期识别、积极控制血管风险因素是防治的核心策略。本文将梳理相关临床指南,为预防和VD提供清晰的行动参考。
Part.1
VD的评估和诊断
VD的病因与表现具有多因素性,有效管理必须依靠神经科、心脏科、内分泌科、精神科及心理科的协同诊疗。通过共同制定个体化干预方案,才能同时针对认知症状和潜在的血管性风险因素。
标准化诊断标准
诊断应依据国际通用的标准化标准(如ICD-11或DSM-5)。这些标准通常强调几个关键要素:认知损害与脑血管事件发生的时间关联性、神经影像学对血管病变的诊断支持、特征性的临床表现、卒中后遗症的表现、存在的卒中危险因素、支持性的疾病自然史以及家族性因素。这些标准有助于提高诊断的一致性,并对预后(如向痴呆转化或死亡率)具有一定预测价值,可作为临床诊断VD及
VD及血管性认知障碍的标准化诊断标准包括[1]:
血管性行为与认知障碍标准(VASCOG 标准)
DSM-5 标准
美国心脏协会与美国卒中协会共识声明
血管性认知损伤分类共识研究
目前最新的、获得国际广泛共识的标准是去年11月发布的VasCog-2-WSO 标准,该标准是对2014年原始VASCOG标准的全面修订,并获得了世界卒中组织的正式认可。其主要内容如下:
1
统一的疾病谱系与分期
标准采用血管性认知损害和痴呆(Vascular Cognitive Impairment and Dementia, VCID)作为统称,明确了6个需要评估的共识认知领域:注意力与处理速度、执行功能、学习与记忆、语言、知觉-运动功能、社会认知,据此将疾病过程分为三个阶段,以便早期识别和干预。
表1. VCID的分期[2]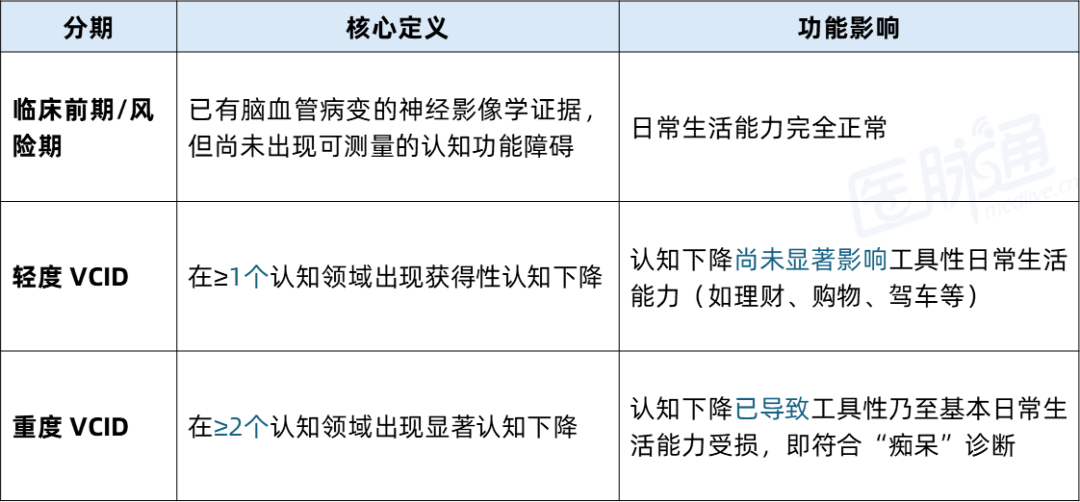
2
核心认知领域及特征性损害模式
早期认知损害常突出表现在注意力、处理速度和执行功能,这与脑小血管病的特点相符。而记忆功能在初期相对保留,这有助于与阿尔茨海默病早期表现相鉴别。
3
必需的神经影像学证据
诊断VCID必须要有神经影像学(首选MRI)证实的脑血管病。关键证据包括:
4
认知与血管事件的关联
标准要求认知下降与脑血管事件之间存在合理的关联,例如:
认知损害在卒中后3个月内出现
认知呈阶梯式或波动性进展(区别于阿尔茨海默病的持续性缓慢下降)
5
排除其他病因
必须通过临床评估、实验室检查或生物标志物(如脑脊液Aβ、p-tau),排除其他足以解释认知障碍的疾病(如阿尔茨海默病、路易体痴呆、甲状腺功能减退、抑郁症等)。标准也承认混合性病理的存在,但要求血管性因素必须是导致临床症状的主要或重要贡献者。
影像学诊断:MRI为首选
头颅磁共振成像(MRI)是诊断VD不可或缺的工具。相较于CT,MRI对腔隙性梗死、脑微出血以及可能伴随的皮质萎缩具有更高的敏感性和特异性,能更准确地揭示脑血管病变的全貌。无条件进行MRI检查或存在禁忌时,CT可作为合理的替代选择。
临床辅助工具:Hachinski缺血评分
Hachinski缺血评分(HIS)是一个简便的临床床旁工具,常用于帮助鉴别VD与阿尔茨海默病。
HIS通过评估一系列临床特征——突然起病、阶梯式恶化、病程波动、夜间意识混乱、人格相对保留、存在抑郁症状、躯体症状、情绪失禁、卒中病史、存在局灶性神经体征及症状来提示痴呆是否存在血管性成分。HIS≥7分提示VD可能性大。需注意,该评分并非独立诊断工具,需与神经影像学和详细的认知评估结合。
Part.2
VD的预防
VD在很大程度上可通过控制非传染性疾病风险因素来预防。其风险因素分为不可改变与可改变两类,积极干预后者是预防的核心。
表2. VD常见风险因素[1]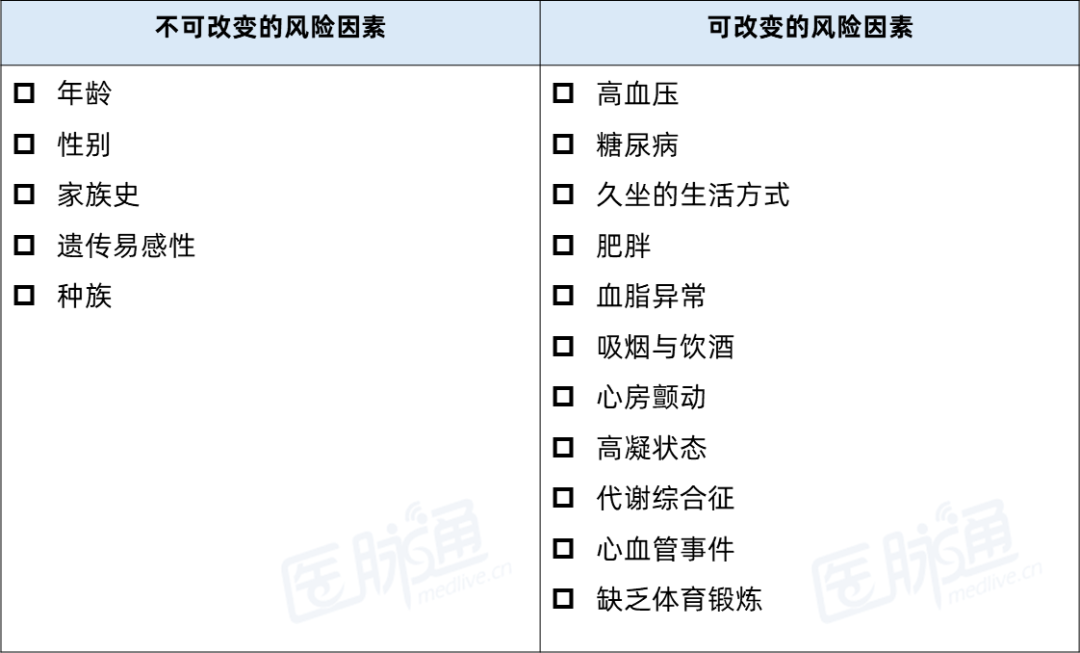
通用性预防
面向全体成年人群,推荐采纳世界卫生组织的痴呆预防策略,这也适用于高危个体。核心措施包括:
保持规律身体活动(特别是适龄的有氧运动)
戒烟限酒
保持健康均衡饮食(如地中海饮食)
控制体重
管理高血压、糖尿病及血脂异常
针对VD的重点预防策略
在众多可干预风险因素中,以下三项是研究和临床关注的重点:
1
高血压管理
中年期高血压相比老年高血压对VD的发生影响更大,因此中年控制尤为重要。
降压目标:对于伴有风险因素的中老年高血压患者,建议将收缩压控制在<120 mmHg。对于已有认知障碍的患者,当舒张压≥90 mmHg或收缩压≥140 mmHg时,即应考虑降压治疗。
药物选择:钙通道阻滞剂和血管紧张素转换酶抑制剂可能具有一定优势。降压治疗需平衡获益与风险,避免因过度降压导致脑灌注不足、跌倒或晕厥。
2
卒中预防
预防首次和复发卒中至关重要,应遵循现行的国内及国际卒中预防指南进行综合管理。
3
阿司匹林的使用
对于存在白质病变或无症状性脑梗死的患者(二者均是VD的前驱因素),理论上使用阿司匹林这类抗血小板药物可能有益。
然而,现有证据表明,阿司匹林对于预防这类人群发生VD或认知下降的作用不明确。使用时必须严格评估出血风险,审慎权衡利弊。
Part.3
VD的治疗
预防恶化是首要目标
绝大多数指南的重点在于预防血管事件再发,从而阻止认知功能的进一步下降。主要通过两大支柱实现:
持续管理血管风险因素:严格使用药物控制高血压、糖尿病、血脂异常。
坚持生活方式干预:包括健康饮食、规律体育锻炼(尤其推荐有氧运动)、以及彻底戒烟限酒。
世卫组织指南推荐上述措施用于保护正常人或轻度认知障碍者的认知功能,但其对于已经确诊的VD患者能否逆转认知损害尚不明确。
下表汇总了指南中提及的VD治疗方法及有效性:
表3. 血管性认知障碍管理的国际指南摘要[1]
神经调控技术
重复经颅磁刺激(rTMS)和经颅直流电刺激(tDCS)等神经调控技术是近年来的研究热点,旨在探索其对VD患者的疗效。
rTMS:meta分析显示,重复经颅磁刺激对VD患者的执行功能可产生中等至较大程度的改善效应。然而,其对其他认知领域以及日常生活能力的影响尚不明确。
tDCS:相关研究非常有限。现有研究表明,经颅直流电刺激仅对视觉记忆、反应时间等极少数领域有改善作用,但未能提升整体认知表现。
尽管现有研究显示出前景,但迄今为止,尚无任何国际指南将神经调控技术纳入血管性认知障碍的常规治疗推荐。在患者能够配合、具备相应资源且无禁忌症的情况下,可以尝试此类治疗。
小结
VD的防治核心在于早期识别、多学科协作及对血管风险因素的终身管理。为将上述指南要点整合为可直接指导临床实践的步骤,特总结以下诊疗路径图。该流程图从疑似患者就诊开始,系统展示了筛查、评估、共病处理到分层干预的完整流程。
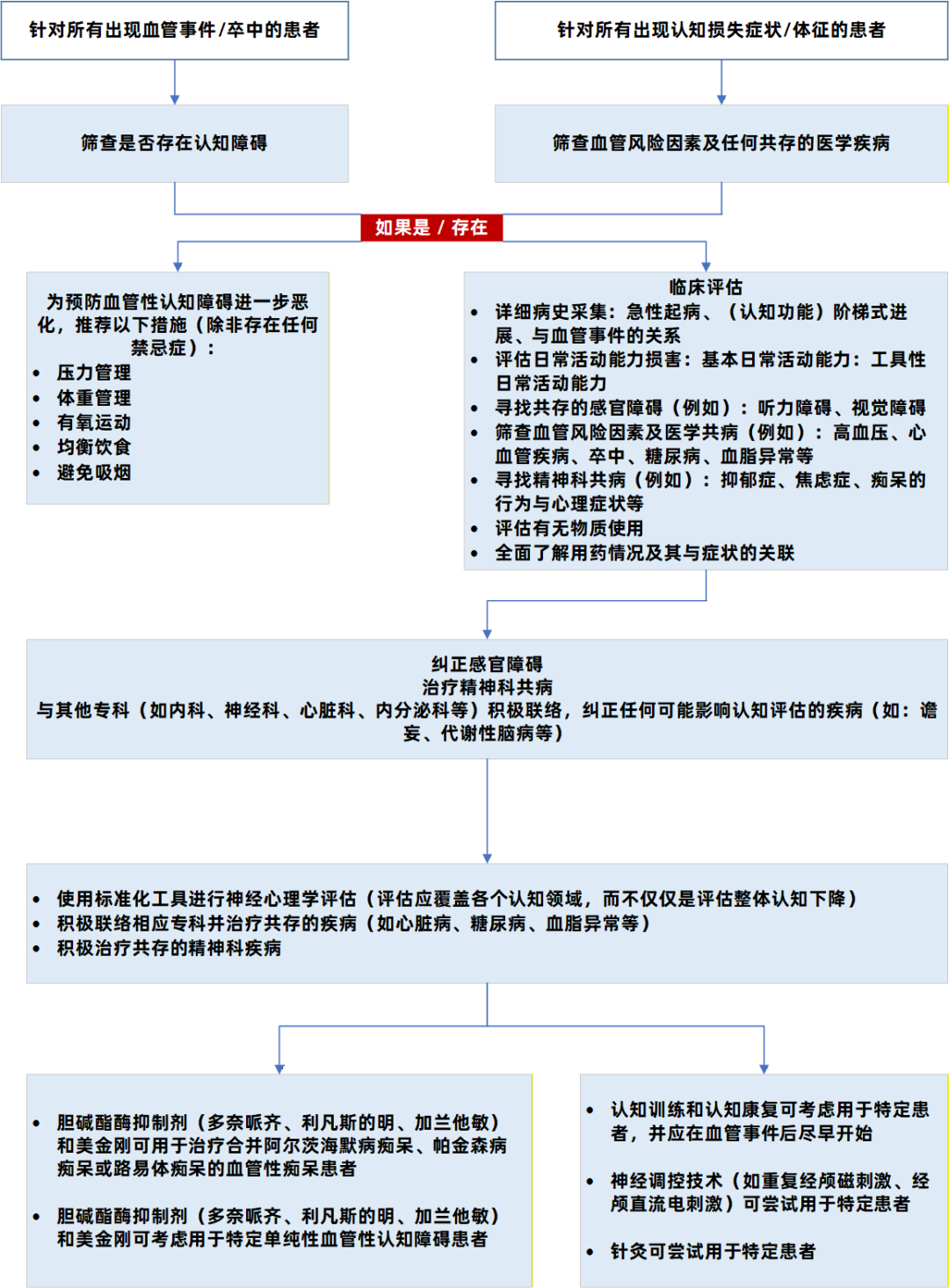
图1. 血管性认知障碍患者临床评估与管理路径[1]
参考文献
1.Singh SM, Kathiresan P, Gaur N. Clinical practice guidelines on addressing cognitive impairment in vascular dementias. Indian J Psychiatry. 2025;67(1):54-64.
2.VasCog-2-WSO Criteria Consortium. Revised Diagnostic Criteria for Vascular Cognitive Impairment and Dementia-The VasCog-2-WSO Criteria. JAMA Neurol. 2025;82(11):1103-1112.

(本网站所有内容,凡注明来源为“医脉通”,版权均归医脉通所有,未经授权,任何媒体、网站或个人不得转载,否则将追究法律责任,授权转载时须注明“来源:医脉通”。本网注明来源为其他媒体的内容为转载,转载仅作观点分享,版权归原作者所有,如有侵犯版权,请及时联系我们。)