阑尾切除术可能改变UC的病程。既往回顾性研究和有限的前瞻性观察性研究提示阑尾切除术治疗难治性UC可能具有潜在益处。ACCURE随机对照试验也证明,阑尾切除术在维持UC患者缓解方面优于单独的标准药物治疗。考虑到
然而,此前尚无前瞻性临床试验直接比较阑尾切除术与药物治疗在活动性UC中的疗效,关于其在生物制剂治疗失败后活动期患者中的有效性数据仍较为匮乏。近日,发表于柳叶刀子刊(Lancet Gastroenterol Hepatol,IF:38.6)上的一项研究评估了腹腔镜阑尾切除术与JAK抑制剂治疗相比,在既往接受过先进疗法(小分子药物或生物制剂)但疾病活动仍持续的活动性UC患者中诱导缓解的疗效。研究结果显示,与JAK抑制剂相比,阑尾切除术在12个月时达到临床缓解和无激素缓解且无治疗失败的比例显著更高,提示阑尾切除术可能改变UC的疾病进程,并为生物制剂治疗失败的患者提供一种可行、低风险的治疗选择。
COSTA研究是一项多中心、患者偏好队列研究,在荷兰的五家中心进行,纳入经先进疗法治疗后Mayo总评分(TMS)5~12分且内镜亚评分≥2分的患者,提供三种治疗方案选择:1)在稳定剂量下继续现有先进疗法的同时接受腹腔镜阑尾切除术;2)将现有先进疗法转换为JAK抑制剂;3)结肠切除术。分析聚焦于选择阑尾切除术或转换先进疗法的患者;选择结肠切除术的患者纳入非比较性登记队列,其结局被记录但不参与比较分析。
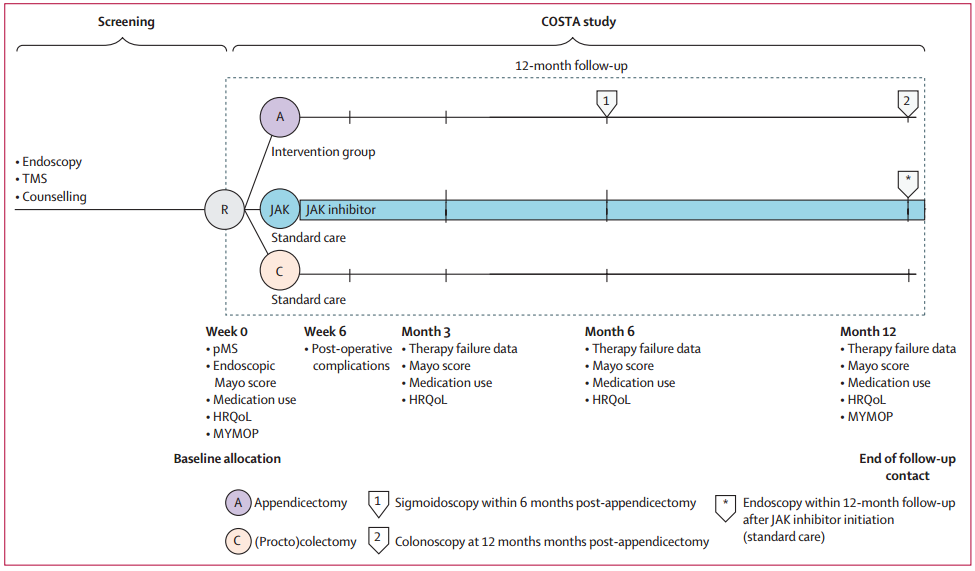
图1 研究设计
主要终点指标是改良意向治疗(mITT)人群(所有接受阑尾切除术或至少接受一剂JAK抑制剂的患者,排除疾病诊断从UC更改为CD的患者)12个月时达到临床缓解且无治疗失败的患者比例。临床缓解定义为TMS≤2分,且无任何亚评分>1分;治疗失败定义为开始或重新开始口服糖皮质激素、转换为其他先进疗法、在临床试验中启动试验性治疗或行结肠切除术。安全性终点在所有接受阑尾切除术或至少接受了一剂JAK抑制剂的患者中进行评估。
2018年8月24日至2023年12月15日期间,共筛选了211例患者,其中125例(59%)入组研究,116例纳入mITT分析(67例接受阑尾切除术,49例接受JAK抑制剂)。
12个月时,阑尾切除术组67例患者中有22例(32.8%)达到临床缓解且无治疗失败,而JAK抑制剂组49例患者中仅有6例(12.2%)达到该标准(未校正差异为20.6个百分点,95% CI:6.1–35.1,p=0.010;校正后差异为22.9个百分点,95% CI:6.1–39.8,p=0.016)。
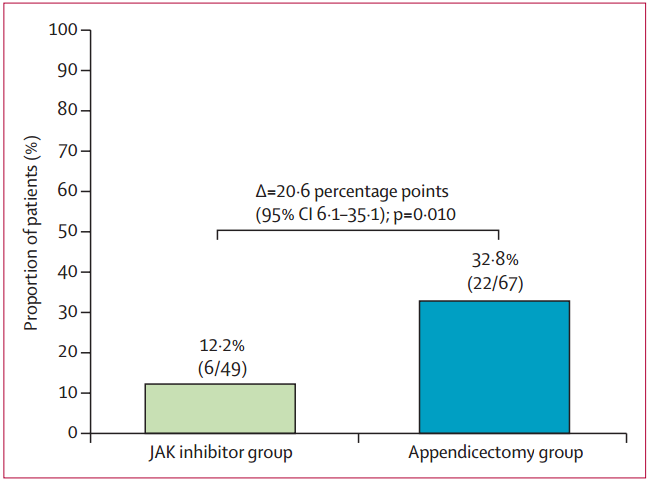
图2 主要终点
12个月时,阑尾切除术组67例患者中有22例(32.8%)达到无激素临床缓解且无治疗失败,而JAK抑制剂组49例患者中为6例(12.2%)(差异为20.6个百分点,95% CI:6.1–35.1,p=0.010);临床应答率分别为73.1%(49/67)与53.1%(26/49)(差异为20.1个百分点,95% CI:2.5–37.6,p=0.025);内镜应答率分别为48.4%(31/64)与25.6%(差异为22.9个百分点,95% CI:5.0–40.7,p=0.018)。
两组在达到症状缓解的时间(风险比1.06,95% CI:0.62-1.82,p=0.82)、治疗失败率(阑尾切除术组58.2%[39/67] vs JAK抑制剂组57.1%[28/49],差异为1.1个百分点,95% CI:−17.1-19.3,p=0.91)和结肠切除术率(阑尾切除术组9.0%[6/67] vs JAK抑制剂组8.2%[4/49];差异为0.8个百分点,95% CI:−9.5-11.1,p=1.0)方面相似。
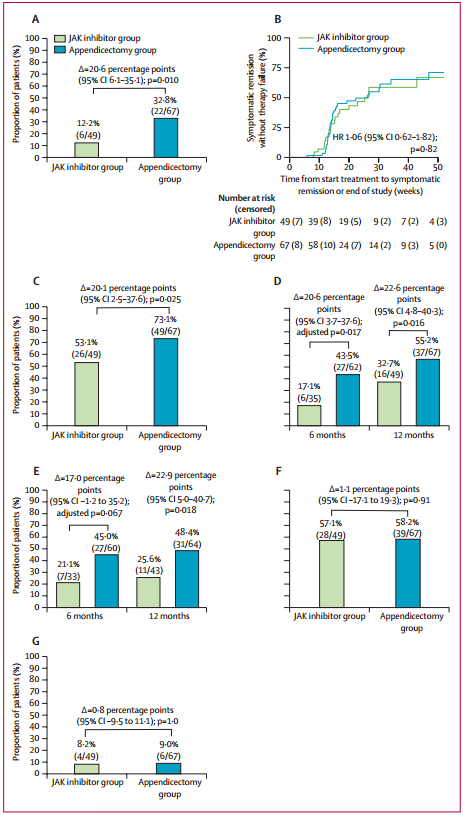
图3 关键次要终点
(A)12个月时无激素临床缓解且无治疗失败;(B)首次达到无治疗失败的症状缓解时间;(C)12个月时临床应答;(D)6个月和12个月时内镜改善;(E)6个月和12个月时内镜应答;(F)治疗后12个月内治疗失败;(G)12个月内行结肠切除术
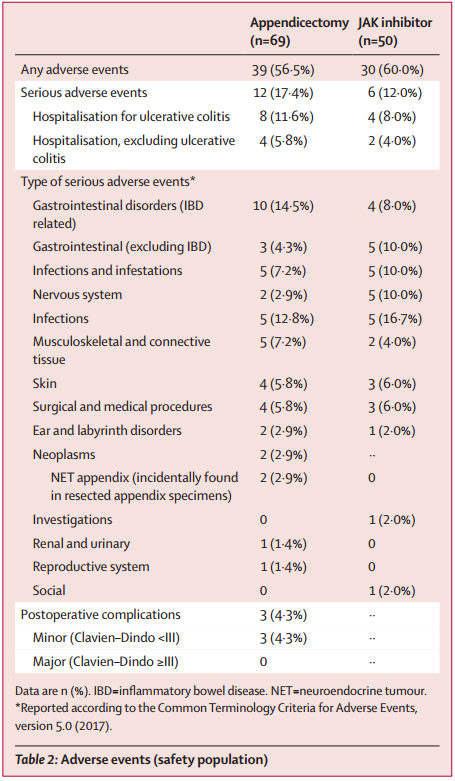
阑尾切除术组69例患者中有39例(56.5%)报告了不良事件,JAK抑制剂组50例患者中有30例(60.0%)报告了不良事件(差异为3.5个百分点,95% CI:–21.4-14.4,p=0.70)。阑尾切除术患者中有3例(4.3%)发生了与手术相关的并发症,均为Clavien-Dindo II级或以下。
表1 安全性终点件
COSTA研究是首个在生物制剂治疗失败的中重度活动UC患者中,前瞻性比较阑尾切除术与指南推荐的先进疗法(JAK抑制剂)的研究。研究发现,与JAK抑制剂组相比,阑尾切除术组在12个月时达到临床缓解和无激素缓解且无治疗失败的比例显著更高。这一获益延伸至内镜结局,且在严重不良事件或结肠切除术率方面无显著差异。这些发现表明,阑尾切除术对于接受过生物制剂治疗的患者而言,可以成为一种安全有效的治疗策略。
结合既往的观察性数据和ACCURE试验的结果,COSTA研究表明阑尾切除术可能改变UC的疾病进程,并为生物制剂治疗失败的患者提供一种可行、低风险的治疗选择。它支持重新审视阑尾切除术,不仅将其视为一种试验性选择,更应视为在特定患者中药物治疗的潜在辅助手段。这些发现可能有助于生物制剂难治性UC管理的临床决策制定和未来指南推荐。