
松果体区的实性病变是指影像学显示为实性异常密度或信号的病变,伴或不伴囊变。
松果体前后径一般小于10mm,位于中线,第三脑室后部、中脑上丘的上方,前方借松果体柄附着于三脑室顶后部,柄分为上板和下板,上板与缰连合延续,下板与后连合延续,上下板之间的间隙称为松果体隐窝。松果体主要由松果体细胞组成,表面包以由软脑膜而来的结缔组织被膜,被膜伸入实质内分成许多不规则小叶。小叶由松果体细胞(约占95%),神经胶质细胞和有髓、无髓神经纤维等组成。松果体常出现生理性钙化,一般2岁时开始出现钙化,随年龄增加钙化率增高,青少年时期钙化率高达40%,40岁后钙化率达70%。
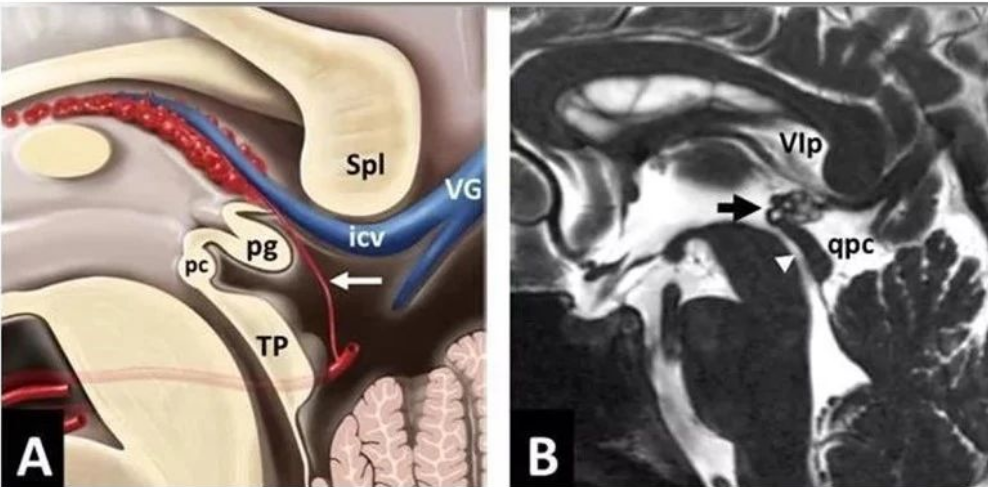
矢状面松果体区解剖示意图和MRT2WI对照图pg松果体;pc后连合;tp中脑顶盖;Spl胼胝体压部;icv大脑内静脉;VG大脑大静脉(Galen静脉);qpc四叠体池; ▷:中脑导水管;➞:松果体
松果体区是一个复合的解剖空间,由胼胝体压部、小脑上蚓部、中脑顶盖和三脑室顶后壁围成的区域,包括松果体、血管等结构和充满脑脊液的四叠体池。松果体区实性病变多数为松果体固有肿瘤,包括源于松果体的松果体实质肿瘤(PPT)、生殖细胞肿瘤(GCT)、
松果体固有肿瘤中心通常位于中线区的松果体,偶也可偏中线生长,使松果体结构膨胀、消失,较大者可因占位效应使大脑大静脉受压上抬,同时下压四叠体板而堵塞中脑导水管,引起第三脑室和侧脑室积水。
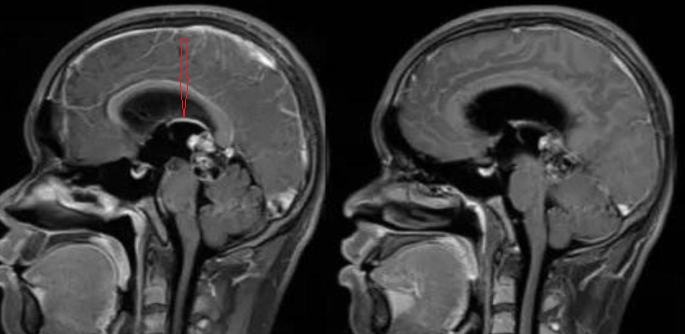
图一 : 松果体区生殖细胞瘤导致上抬的大脑大静脉
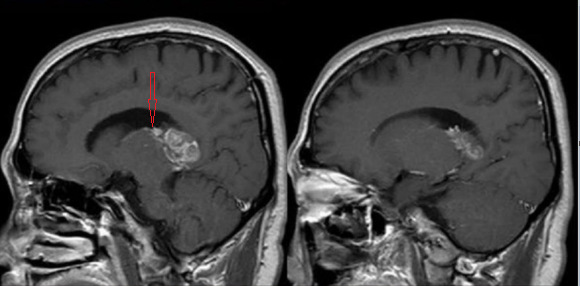
图二: 松果体区脑膜瘤导致下压的大脑大静脉
松果体外来源的病变,中心常位于起源的邻近结构,有时可见正常松果体存在或松果体仅受推压移位,周围紧邻结构改变与病灶起源中心位置相关,如脑膜瘤往往向下推压大脑大静脉和松果体。
松果体区实性病变
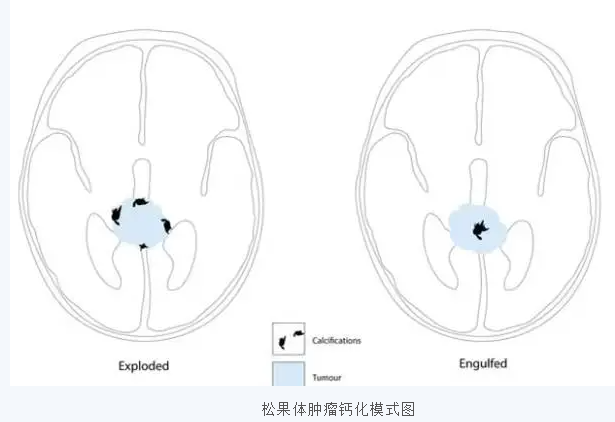
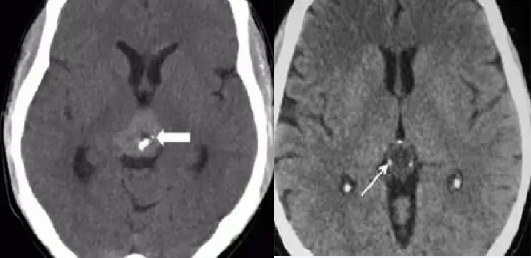
图三:松果体生殖细胞瘤,钙化包埋其中,松果体细胞瘤,钙化向周围爆开
非生殖细胞瘤性生殖细胞肿瘤(NGGCTs),比如胚胎性癌、卵黄囊瘤或绒毛膜癌,可将松果体钙化推向一边,也可吞没松果体的钙化。松果体固有肿瘤中生殖细胞瘤和松果体细胞瘤往往比较均质,而松果体母细胞瘤、绒毛膜癌和胚胎性癌常见囊变、坏死、出血;畸胎瘤虽然因成分复杂导致密度混杂、多囊变,但以膨胀性生长方式为主,边界清楚,实性部分强化程度较轻。松果体外的实性病变,良性者往往边界清晰,密度均匀,如脑膜瘤;恶性者边界模糊,内部囊变、坏死多见,如胶质瘤。
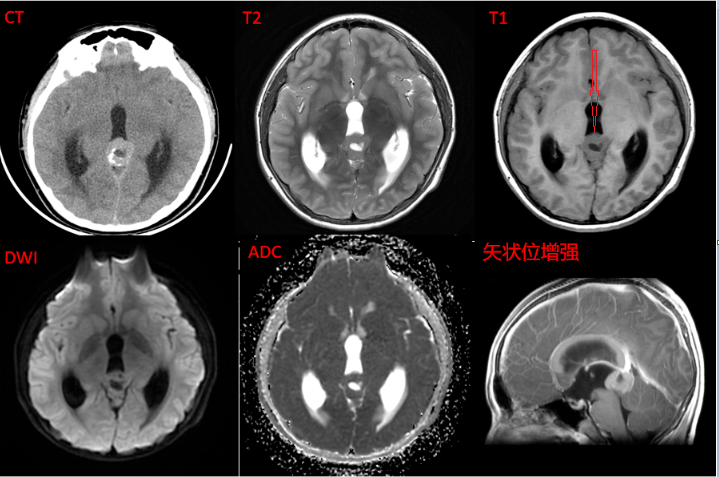
图四:上图为生殖细胞瘤(非吞噬样钙化,而是爆裂的钙化),密度/信号较细腻,均质,其内可见囊变,上抬的大脑大静脉。增强后可见强化,其内囊变无强化,未见明显弥散受限。
2.MRI表现MRI更有利于观察病灶与松果体区诸解剖结构的关系,但对钙化观察不如CT。松果体区多数实质肿瘤表现为T1WI等或稍低信号,T2WI稍高信号,病内囊变可表现类似脑脊液信号(图四),病灶内出血可表现为T1WI等或高信号,T2WI高或低信号,畸胎瘤及脂肪瘤内的脂肪成分表现为T1WI、T2WI均高信号(图五)
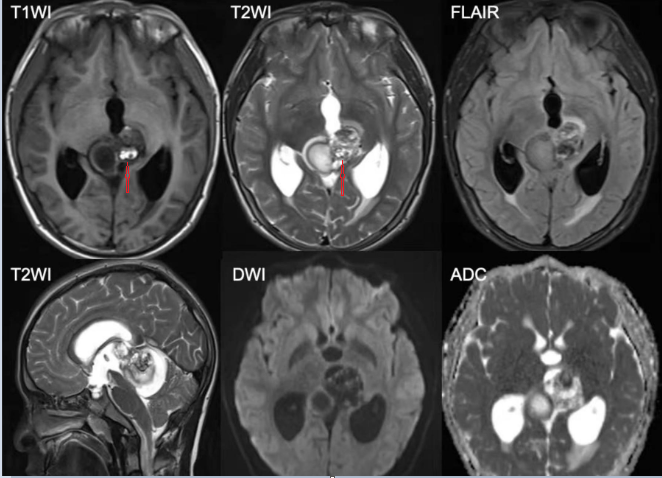
图五: 上图青少年男性,松果体区占位,信号混杂,T1高的地方T2高,FLAIR压脂像呈低信号,考虑有脂肪成分;病变右侧环形弥散受限,增强后病变整体呈不均匀强化,结合患者HCG明显增高,首先考虑混合性生殖细胞细胞肿瘤,绒毛膜癌+畸胎瘤可能性大。病理为成熟畸胎瘤。
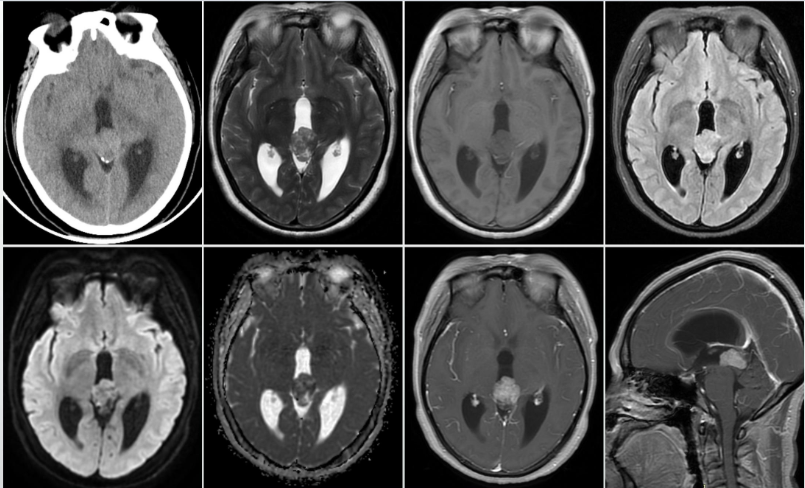
图六:病例50岁女性,松果体区占位性病变,CT等略高密度,核磁呈略长T1略长T2信号,弥散似乎有轻度受限,增强扫描明显不均匀强化,可见小囊,与周围组织分界尚清,瘤周
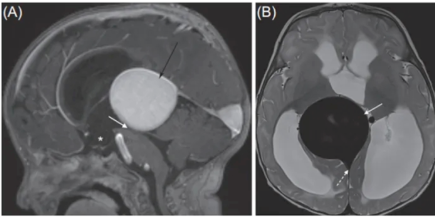
大脑大静脉瘤因血管流空效应呈极低信号。 不同肿瘤生长方式不同,与周围结构关系亦有所差异,松果体细胞瘤往往边界清晰,向前突向第三脑室后部致其呈杯口状扩大,而生殖细胞瘤向三脑室两侧浸润性生长,使三脑室后部“V”形狭窄(图四/图六)。松果体固有肿瘤属于脑实质外肿瘤,瘤周水肿往往不明显,而起源邻近脑实质结构的胶质瘤往往水肿明显。增强扫描病灶实性成分均有不同程度强化,其中畸胎瘤及松果体细胞瘤轻度强化,其他松果体固有肿瘤多呈明显强化,松果体外病变亦多呈明显强化,且具有颅内其他位置相应肿瘤的强化特征,如弥漫性胶质瘤可有磨玻璃样强化,脑膜瘤可有“脑膜尾征”,典型的孤立性纤维瘤在T2WI上可表现为“阴阳征”。
松果体区肿瘤的分析思路:
第一,松果体区实性病变的检出。关键在于认识松果体区解剖结构的影像学表现,松果体实性病变较大时,占据四叠体池并压迫或侵犯邻近结构,影像学容易检出,但病灶较小时,阅片时忽视观察松果体区而造成漏诊。 注意出现以下情况时,需要排查松果体区病变:
1。钙化的松果体明显偏离中线;
2。松果体钙化直径大于12mm;
3。6岁以下儿童松果体钙化直径大于10mm。正中矢状位MRI图像最有利于观察松果体,增强扫描也有助于提高病变的检出率。
第二,判断病灶起源部位,即区分病变是来自松果体还是邻近组织。识别正常松果体是否存在是重要鉴别点,松果体起源病灶常常使松果体结构膨胀或消失,松果体外病变往往仅推移松果体,影像上仍能找到松果体结构,但较大的病灶或浸润性病变也可能过度压迫松果体或浸润包埋松果体,使松果体显示不清;一般来说,松果体固有肿瘤位于中线区,大脑大静脉受压上抬,四叠体板下移而堵塞中脑导水管,引起幕上脑积水;松果体外起源的病变与起源结构关系更为密切,如脑膜瘤呈宽基底附着小脑幕,四叠体板的胶质瘤导致四叠体板增厚,大脑大静脉瘤可见大脑大静脉明显扩张并连通供血动脉及引流静脉;松果体外起源病变引起脑积水相对较少见。多方位立体观察可助于判断肿瘤的起源。
第三,结合患者年龄、性别特点。生殖细胞瘤通常好发于30岁以下的青少年患者,松果体母细胞瘤多见于10岁以下儿童,松果体细胞瘤好发于青年女性,而其他松果体实质肿瘤更多见于成人,脑膜瘤多见于中年女性(50岁左右)。
第四,分辨松果体区病变生长方式。病变局限,与周围结构分界清晰者,倾向于良性病变,如松果体细胞瘤等;当病变形态不规则,侵犯周围组织时,倾向于恶性病变,如松果体母细胞瘤等。第五,分析松果体区实性病变的影像特征。病灶内钙化的特点:生殖细胞瘤通常吞噬包埋松果体
钙化,钙化往往位于病灶中心,而松果体细胞瘤的钙化往往位于病灶四周,呈“爆裂样”改变。病灶内是否存在囊变、出血:松果体实质肿瘤的恶性程度越高,病灶内囊变往往越多,生殖细胞肿瘤若囊变、出血成分较多则更倾向于恶性程度更高的胚胎性癌或绒毛膜癌。病灶成分复杂,含有脂肪、骨骼和囊变等多种信号的需考虑畸胎瘤,仅含有脂肪成分的需考虑脂肪瘤。
第六,需同时观察颅内其他部位有无异常的影像学改变。生殖细胞瘤可多发,除了松果体区,也可同时发生在鞍上池、基底节区、脑室或脑实质内,其他部位的病灶特点与松果体区的病灶一致;转移瘤在颅内亦可多发,好发于皮髓质交界处;松果体母细胞瘤则有可能沿蛛网膜下腔、软脑膜、室管膜种植生长。
第七,结合患者的临床病史、临床症状及体征、诊疗经过、实验室检查等临床资料,可缩小鉴别诊断范围。临床症状对肿瘤定性具有提示价值,肿瘤压迫形成脑积水,可引起相应的临床症状,包括
本视频/资讯/文章的内容不能以任何方式取代专业的医疗指导,也不应被视为诊疗建议。医脉通是专业的在线医生平台,“感知世界医学