美国精神医学协会(APA)发布的资源文件(resource document)是由APA委员会或工作组撰写、经协会审阅通过的实践参考性文件,用于补充指南、提供框架性理解和临床决策支持,帮助精神科医生及相关从业者理解临床重要问题及制定治疗决策。
APA紧张症(畸张症,catatonia)资源文件由APA会诊-联络精神医学委员会紧张症工作组编写,并于2025年获批发布。该文件全面回顾了紧张症的历史及流行病学、评估、鉴别诊断、病理生理学、治疗、伦理考量等。以下分两期简要介绍:
紧张症是一种神经精神综合征,以行为、肌
1874年,Karl Kahlbaum首次描述了紧张症。值得注意的是,Kahlbaum描述的紧张症事实上发生在多种躯体疾病、神经系统疾病和精神疾病的背景下,但此后很长时间内,紧张症主要甚至仅仅被视为精神分裂症的一种亚型,直到近年来才逐渐纠正。ICD-11则将紧张症视为一类独立疾病,并允许在
收治急性期患者的精神科病房中,紧张症的患病率为9%-20%;急性躁狂发作患者中,多达20%可表现出典型的紧张症体征。此外,紧张症还可能是多种急性起病的一般躯体疾病的先兆:全部临床科室中,紧张症的患病率为1.6%-8.9%,并因年龄和躯体疾病不同而有所差异。
紧张症的临床表现呈多样性。在很多患者中,尤其是刚起病时,症状谱可表现不完全或呈间歇发作。然而,即便是不典型或阈下的紧张症表现,也应给予评估和处理,以减轻病情进展及并发症。
紧张症患者的疾病负担和死亡率均高于无紧张症者,患者面临误吸、脱水、
恶性紧张症是紧张症的一种危及生命的亚型,其症状包括意识水平改变、强直、自主神经功能不稳(如高热、
紧张症可表现为活动减少、活动增多或活动异常(怪异的、无目的性的运动行为)。恶性紧张症可发生于以上所有类型中。
一旦患者出现运动活动水平改变或怪异的行为,则应考虑紧张症的可能。尤其是当患者的运动行为与情境不相符,或存在紧张症其他特征性表现(如缄默、违拗)时,考虑到这一诊断尤为重要。
2021-01-05

紧张症的诊断基于观察、访谈、体格检查,以及对生命体征和经口摄入情况的评估。紧张症患者本人可能无法提供充分的病史,临床需要从旁证来源获取信息。还应重视临床一线工作人员(如护理人员)的意见,因为紧张症的表现常随时间波动,仅靠单次查房可能无法捕捉到。
▶ 评定量表
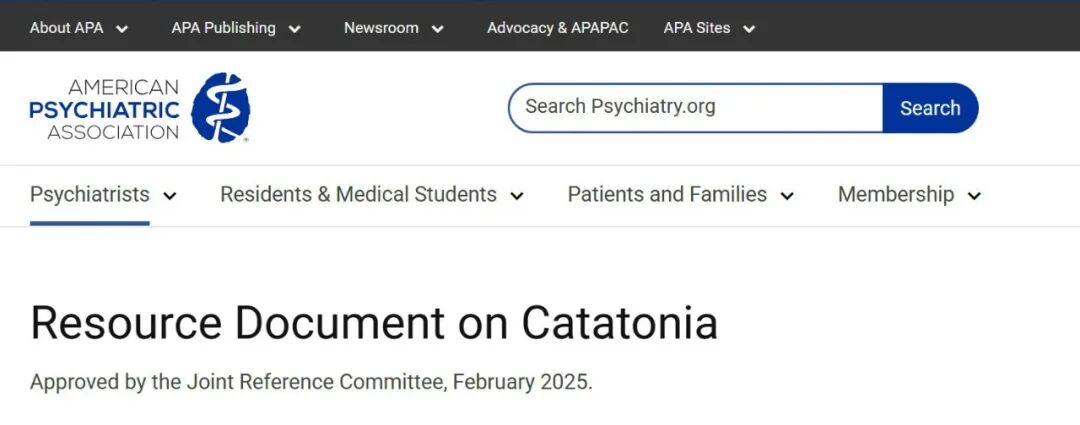
推荐使用Bush-Francis紧张症评定量表(BFCRS)。该量表的前14项构成筛查工具,包含DSM-5-TR紧张症的全部12项诊断标准;14项筛查条目得分达到2分或以上被视为阳性,需完成完整的23项量表。完整量表包含ICD-11紧张症的全部标准。BFCRS是唯一一种在劳拉西泮
(点击图片后可放大)
表1. BFCRS、ICD-11和DSM-5-TR条目对比
Northoff紧张症评定量表是另一种被广泛使用的紧张症评定工具。该量表由行为(15项)、运动(13项)和情感(12项)三个类别组成,涵盖DSM-5-TR和ICD-11紧张症的全部诊断标准,可以对紧张症体征和症状进行最全面的评估,Northoff紧张症评定量表与其他紧张症量表的不同之处在于,它要求患者在三个评估域中的每一个域都至少具备一个特征,并强调情感症状。然而,该量表对于临床实践而言并不理想,因为它尚未基于标准化的临床检查得到验证,40个条目的完成和评分所需时间也明显长于BFCRS。
其他紧张症评定工具包括Rogers紧张症量表和Kanner量表。Bräunig紧张症评定量表可能对临床研究有价值,但其采用45分钟半结构化访谈形式,不适用临床使用。
需要指出的是,尽管使用评定量表有助于使紧张症的临床评估规范化,但正式诊断仍应依据诊断标准。
DSM-5-TR紧张症的诊断标准见表1。DSM-5-TR允许诊断与原发精神疾病相关的紧张症,与其他躯体疾病相关的紧张症,以及未特定的紧张症。
ICD-11紧张症的诊断在若干方面与DSM-5-TR有所不同。ICD-11要求患者具备15项(而非12项)临床特征中的3项,并将紧张症单列为独立的诊断类别。ICD-11还包括物质所致紧张症的诊断,并允许同时诊断紧张症和谵妄。
▶ 体格检查、实验室检查、神经影像学检查和
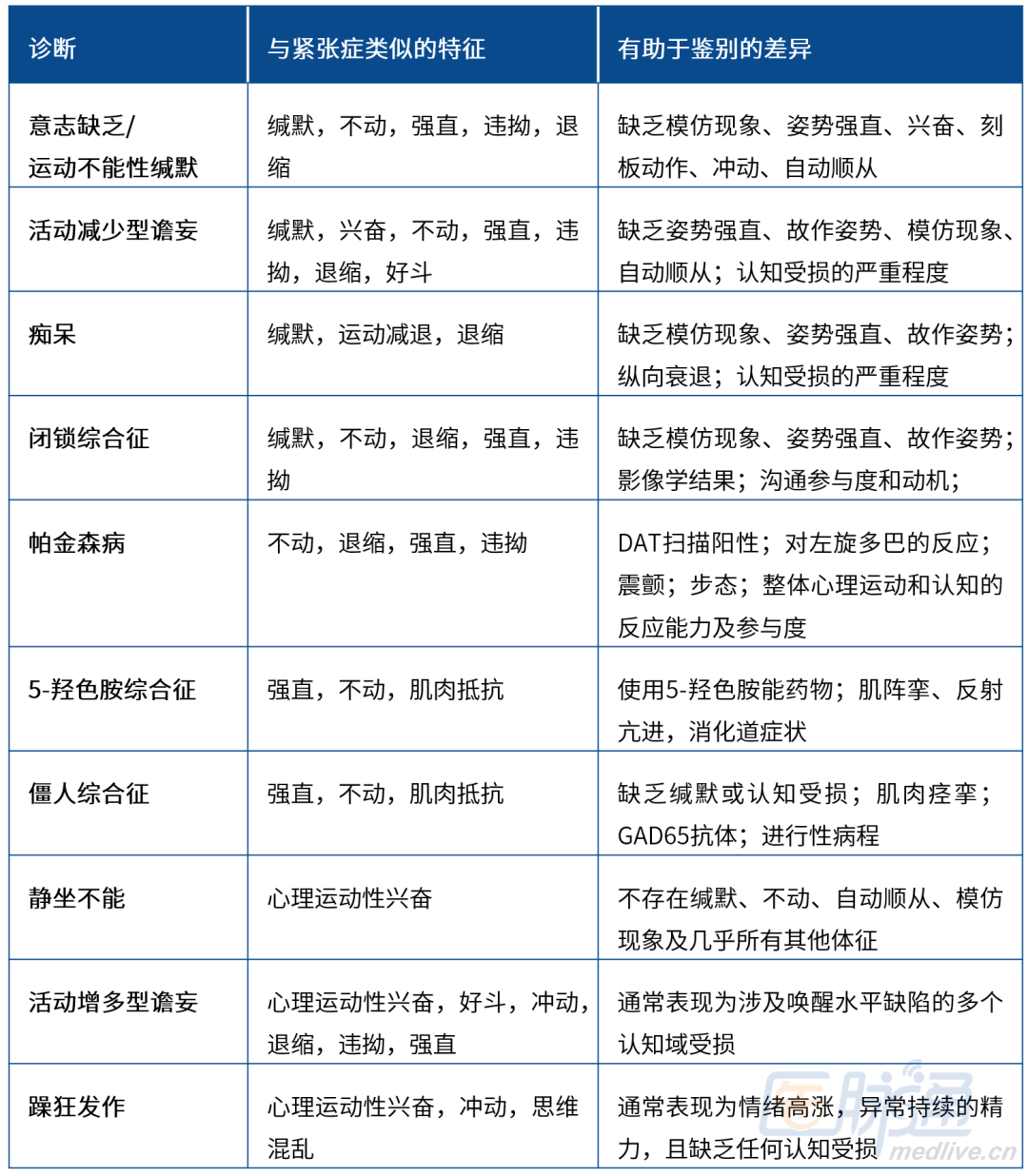
针对每一名首次出现紧张症发作的患者,临床均应开展详细的临床评估,考虑到一系列潜在的精神科和非精神科病因。针对反复发作的紧张症患者,临床应核实此前是否已经完成足够的检查,而不应想当然地认为已经完成。可以完善特定检查以排除与紧张症相似的临床状况,并评估潜在的基础病因(表2)。
表2. 紧张症的鉴别诊断
评估潜在病因时,应考虑病因的相对分布频率。首先需要考虑物质诱发的紧张症。应回顾用药清单,包括近期停用的药物,以查找潜在病因(如,苯二氮䓬或氯氮平停药、
应常规评估谵妄是否存在。需要优先评估神经系统病因,如脑炎、中枢神经系统结构性病变、癫痫发作等,因为归因于非精神科的躯体疾病的紧张症中有三分之二是这些原发神经系统疾病所致。脑电图如见弥漫性慢波,则更提示紧张症合并谵妄的可能。脑电图对于排除表现为紧张症的非
高度怀疑紧张症时,可进行神经影像学检查以评估潜在的结构性神经系统病因。尽管超过75%的紧张症患者存在非局灶性神经影像学异常,如广泛性萎缩和白质异常,但这些结构性改变大多为非特异性,不太可能是紧张症唯一的直接病因。脑MRI较CT优先级更高,因其可显示炎症、细胞毒性
是否进行腰椎穿刺应视临床情况而定,并与神经内科开展合作。
应考虑临床评估的潜在风险与获益,因为过于全面的检查可加重患者的焦虑,产生额外费用和潜在危害,并可能延误经验性的紧张症治疗。
尽管具体内容有所不同,但DSM-5-TR和ICD-11一致认为,诊断紧张症要求至少存在三项或以上的特征(表1)。紧张症没有任何一项临床表现具有特异性,每种类型(运动减少、运动增多和运动异常)的紧张症都有其相对应的鉴别诊断。劳拉西泮激发试验阳性或可提高紧张症诊断的确定性。
▶ 活动减少型紧张症
1. 意志缺乏/运动不能性缄默
意志缺乏/运动不能性缄默患者可出现自发性运动和言语显著减少,但通常不存在紧张症的其他经典体征,如蜡样屈曲、作态、模仿现象等。
2. 活动减少型谵妄
活动减少型谵妄和紧张症均可表现为对外界刺激反应减弱和缺乏运动。临床需要关注更具紧张症特异性的经典表现。
神经认知障碍/痴呆晚期患者可出现运动减少和缄默,但除非合并紧张症,否则不会出现紧张症的经典特异性症状,如故作姿势、强直性木僵和蜡样屈曲。
4. 闭锁综合征
闭锁综合征患者无法活动且保持缄默,但通常有动机尝试通过眼球运动进行交流。运动减少性紧张症患者往往不会自发尝试交流。此外,闭锁综合征由脑干病变引起,MRI可见异常。
5. 晚期帕金森病
帕金森病晚期可表现为运动不能、肌强直及言语明显减少。这些患者已有明确的帕金森病诊断,并存在帕金森病的其他鉴别性特征,如静止性震颤等。
6. 僵人综合征
僵人综合征患者因肌肉僵硬和痉挛而出现运动困难,并因情绪应激而加重,但患者能够言语,且认知功能通常完全保留。谷氨酸脱羧酶抗体水平升高可支持僵人综合征的诊断。
▶ 活动增多型紧张症
1. 静坐不能
紧张症患者无目的性的、突然出现的精神运动性激越可能类似于静坐不能。然而,静坐不能患者常描述一种内在的不安和不适状态,这种状态会导致并维持其运动症状,且通常不会出现任何其他紧张症体征。
2. 活动增多型谵妄
紧张症和活动增多型谵妄均可表现为激越。谵妄的鉴别特征包括意识水平受损或波动、注意力受损及其他认知障碍。脑电图有助于确认谵妄:患者通常存在δ频段背景活动弥漫性减慢或各种其他明显异常。
3. 躁狂发作
躁狂发作和活动增多型紧张症均可表现为言语紊乱且过多、激越或兴奋。一个鉴别点是,紧张症患者的激越无目标导向,而躁狂发作可包含目标导向性的激越。需要牢记的是,严重躁狂发作和紧张症是可以同时发生的。
▶ 恶性紧张症
1. 恶性综合征
很多专家认为,恶性综合征(NMS)是由多巴胺受体阻滞剂诱发的一种恶性紧张症。NMS的典型表现为肌强直和高热,常伴缄默、谵妄及自主神经功能不稳的其他特征(如心动过速和高血压)。怀疑NMS时,必须立即停用抗精神病药及其他多巴胺阻滞剂,采用支持性措施(如生命体征监测、补液、降温毯)、丹曲林、溴隐亭和电休克治疗。
2. 抗NMDA受体脑炎
紧张症的特异性症状,如凝视、蜡样屈曲、违拗,在抗NMDA受体脑炎患者中总体较少见。然而,当抗NMDA受体脑炎诱发严重紧张症时,上述表现也可出现。抗NMDA受体脑炎患者对劳拉西泮激发试验的反应可能不完全,一些患者甚至可能完全没有反应。与紧张症类似,抗NMDA受体脑炎患者可能对抗精神病药很敏感,使用高效价抗精神病药的情况下可能出现紧张症加重。
3. 5-羟色胺综合征
5-羟色胺综合征可表现出恶性紧张症的很多经典特征,包括自主神经功能不稳、高热和肌强直。然而与NMS不同,5-羟色胺综合征很少被视为紧张症谱系的一员。反射亢进、肌阵挛和消化道症状有助于识别5-羟色胺综合征。有必要量化患者就诊前使用的所有5-羟色胺能药物及其剂量。
(未完待续:紧张症的病理生理学及治疗)
文献索引:Wilson JE, Oldham MA, Francis A, et al. Catatonia: American Psychiatric Association Resource Document. J Acad Consult Liaison Psychiatry. 2025 Jul-Aug;66(4):277-299. doi: 10.1016/j.jaclp.2025.05.001. Epub 2025 May 12.