作者:芦照青 首都医科大学附属北京友谊医院
本文为作者授权医脉通发布,未经授权请勿转载
患者女性,68岁。主因“腹痛8天”来诊。
1. 老年女性,急性病程。
2. 患者8天前无明显诱因出现腹痛,脐周疼痛为主,伴乏力、纳差,伴恶心、
3. 既往史:
4. 入院查体:T 36.2℃,BP 116/64mmHg,R 22次/分,P 80次/分,SpO₂ 98%。神志清楚,精神较弱。全身水肿,眼睑及球结膜水肿。浅表淋巴结未触及。双肺呼吸音粗,可闻及干鸣音,未闻及湿罗音。心律齐,第一心音正常,各瓣膜听诊区未闻及杂音及额外心音。腹
5. 辅助检查:
生化全项:谷丙转氨酶(ALT)24U/L,谷草转氨酶(AST)56.0U/L↑,
凝血:凝血酶原时间(PT)15.70s↑,凝血酶原时间活动度(PTA)67.00%↓,国际标准化比值(INR)1.45↑,纤维蛋白原(Fbg)5.64g/L,
心肌标志物:肌酸激酶同工酶(CK-MB)、心肌
血气:酸碱度(pH)7.371,二氧化碳分压(PCO₂)22.50mmHg↓,氧分压(PO₂)107.60mmHg,碳酸氢根离子(HCO₃⁻) 12.80mmol/l↓,标准
头颅CT:脑内多发腔隙灶;老年性脑改变。
胸部CT:胸部
腹盆CT:胆囊壁增厚,周围脂肪间隙模糊,炎症不除外,请结合临床;胆囊腔密度增高,结石待除外;腹盆腔少量积液;子宫内多发钙化灶;膀胱内少量积气,炎症可能,请结合临床;腹盆腔软组织广泛水肿。
患者急性起病,腹痛、腹泻伴
腹痛、水肿原因待查、急性肠胃炎、急性肾功能不全、低蛋白血症、双侧胸腔积液、腹盆腔积液;2型糖尿病、糖尿病肾病;轻度贫血;血小板减少;凝血功能异常;
入院后给予鼻导管吸氧、持续心电监护,
完善进一步检查:
血脂四项:甘油三酯(TG)4.49mmol/L↑;
甲状腺功能:三碘甲状腺原氨酸(T3)38.24ng/dl↓,四碘甲状腺原氨酸(T4)14.01ng/ml↓,
免疫球蛋白+补体:IgG 672.0mg/L↓,IgA 222.0mg/L,IgM 31.3mg/L↓,C3 93.20mg/L,C4 22.40mg/L;
末梢血红细胞形态分析:
血分片:中性杆状粒细胞 3.0%,中性分叶粒细胞 79.0%↑,淋巴细胞 8.0%↓,单核细胞 9.0%↑;
患者病情逐渐加重,肾功能进行性恶化、血小板下降,凝血功能障碍,来诊后患者未再腹泻,查体腹部无阳性体征,影像学未提示明确腹腔内感染,用
患者家属拒绝骨穿检查,患者白细胞进行性升高,再次复查血分片:中性杆状粒细胞 7.0%,中性分叶粒细胞 58.0%,淋巴细胞 6.0%↓,单核细胞 9.0%↑,异常细胞20%,胞体大,核型欠规则,核染色质轻度至中度聚集,可见核仁,胞浆中量、嗜碱性强,可疑
完善噬血细胞综合征检查:铁蛋白:5114.0ng/mL↑;自然杀伤细胞(NK细胞)活性:17.14%↓;
最终诊断:淋巴瘤细胞白血病、噬血细胞综合征。
噬血细胞综合征(HLH)是一种由遗传性或获得性免疫功能异常导致的以病理性炎症反应为主要特征的临床综合征。主要由淋巴细胞、单核细胞和吞噬细胞系统异常激活、增值,分泌大量炎性细胞因子,引起的一系列炎症反应。临床以持续性发热、肝脾肿大、全血细胞减少以及骨髓、肝、脾、淋巴结组织发现噬血现象为主要特征,起病急、病情进展迅速、病死率高。
一、分类:
按照是否存在明确的HLH相关的基因异常,可分为以下两类:
1.原发性HLH由遗传性淋巴细胞毒功能受损或炎症活性相关基因缺陷导致,是一种常
2.继发性HLH是由肿瘤、风湿免疫性疾病、感染等多种诱因所致的严重炎症反应综合征,通常无已知的HLH致病基因缺陷及家族史。
①恶性肿瘤相关HLH:常见于血液系统恶性肿瘤,包括淋巴瘤和
②风湿免疫性疾病相关HLH,又称巨噬细胞活化综合征:常见于全身性青少年特发性关节炎、成人Still病、
③感染相关HLH:继发性HLH最常见诱因,包括细菌、真菌、病毒和原虫感染等,可以为感染触发和(或)宿主免疫功能受损时的机会性致病。病毒是感染相关HLH最常见诱因,尤以EB病毒感染最常见。
④其他:器官或
二、诊断标准:
国际组织细胞协会于2004年修订的HLH诊断标准如下:
符合以下两条标准中任何一条时可诊断HLH
(1)发现HLH相关的分子遗传学异常;
(2)符合以下8条指标中的5条或以上:
①发热:体温>38.5℃,持续>7天;
②
③血细胞减少(累及外周血两系或三系):HGB<90g/L,PLT<100×109/L,中性粒细胞(NE)<1.0×109/L且非骨髓造血功能减低所致;
④高甘油三酯血症和(或)低纤维蛋白原血症:甘油三酯>3mmol/L,纤维蛋白原<1.5g/L;
⑤在骨髓、脾脏、肝脏或淋巴结中发现噬血现象;
⑥NK细胞活性降低或缺如;
⑦血清铁蛋白升高:铁蛋白≥500μg/L;
⑧sCD25升高(≥2400U/ml)。
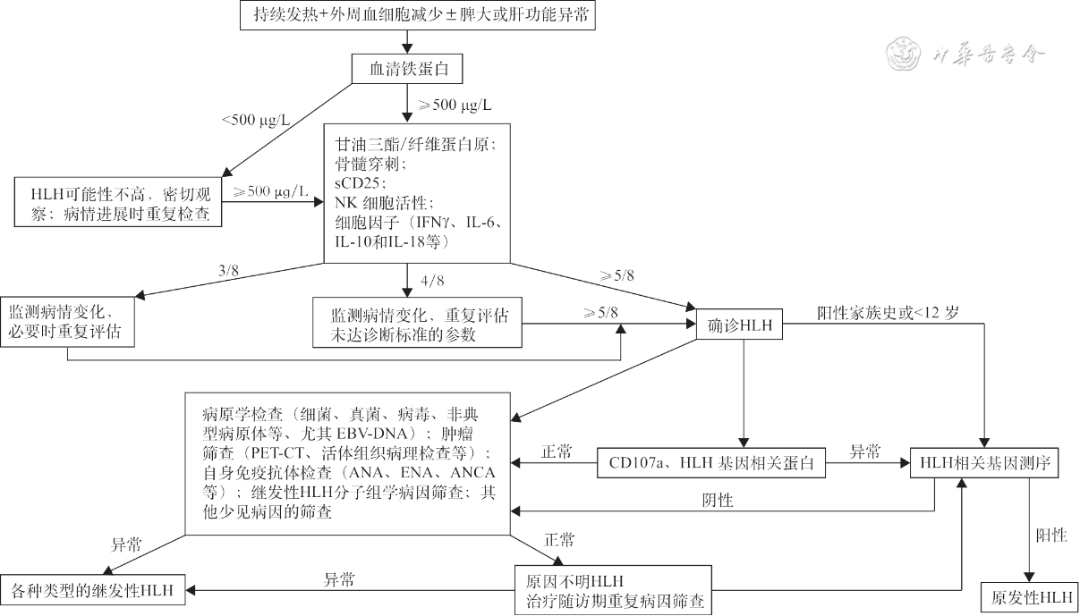
图1.噬血细胞综合征诊断流程图【引自:中国嗜血细胞综合征诊断与治疗指南(2022年版)】
三、治疗:
HLH的治疗主要分为两个阶段:首先,诱导缓解治疗主要针对过度的炎症状态以控制HLH活化进展;然后,病因治疗主要纠正潜在的免疫缺陷和控制原发病以防止HLH复发。由于HLH是一种进展迅速的高致死性疾病,及时启动恰当的治疗方案是改善预后的关键。
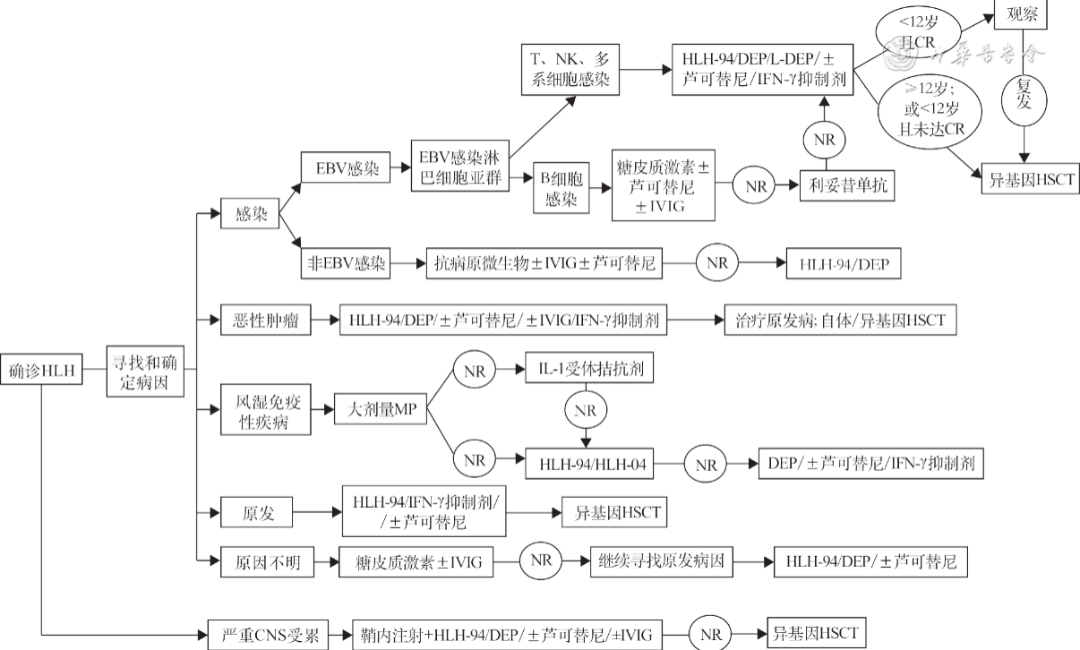
图2.噬血细胞综合征治疗路径图【引自:中国嗜血细胞综合征诊断与治疗指南(2022年版)】;
注:CR,完全应答;DEP,脂质体
四、HLH疗效评估
诱导治疗期间,建议每2周评估一次疗效。疗效评价指标包括血清sCD25、铁蛋白、血细胞计数、甘油三酯、噬血现象和意识水平(有HLH中枢神经系统受累[CNS-HLH]者):
(1)完全应答:上述指标均恢复正常范围。
(2)部分应答:≥2项症状/实验室指标改善25%以上,个别指标需达到以下标准:
①sCD25水平下降1/3以上;
②铁蛋白和甘油三酯下降25%以上;
③不
④
(3)无效:未达到上述标准。
芦照青
首都医科大学附属北京友谊医院 急诊科 副主任医师
发表SCI论著及核心期刊文章10余篇,参编及撰写学术著作5本,参与国家级及市级科研项目3项
医脉通是专业的在线医生平台,“感知世界医学
本平台旨在为医疗卫生专业人士传递更多医学信息。本平台发布的内容,不能以任何方式取代专业的医疗指导,也不应被视为诊疗建议。如该等信息被用于了解医学信息以外的目的,本平台不承担相关责任。本平台对发布的内容,并不代表同意其描述和观点。若涉及版权问题,烦请权利人与我们联系,我们将尽快处理。
(本网站所有内容,凡注明来源为“医脉通”,版权均归医脉通所有,未经授权,任何媒体、网站或个人不得转载,否则将追究法律责任,授权转载时须注明“来源:医脉通”。本网注明来源为其他媒体的内容为转载,转载仅作观点分享,版权归原作者所有,如有侵犯版权,请及时联系我们。)