本文介绍了一名27岁男性患者,表现为严重嗜睡、夜间睡眠片段化以及持续18个月以上的频繁日间小睡需求。本病例重点介绍了诊断日间过度思睡(excessive daytime sleepiness,EDS)的系统方法,强调了识别关键临床特征、使用针对性诊断检查,以及在缺乏典型指标时考虑其他病因的重要性。
一名27岁男性患者因过去18个月出现出现日间过度嗜睡(EDS)而就诊。患者报告称在活动状态(如热烈交谈、打排球)和安静状态(如看电视、用电脑)的情况下,均会出现无意识睡眠事件。此外,患者还伴有夜间睡眠维持困难,伴有多次自发醒来。尽管每晚规律睡眠 8-9 小时,仍频繁在白天小睡。患者否认有打鼾或提示睡眠呼吸暂停的情况。
问题思考:
1. EDS的鉴别诊断有哪些?询问哪些病史有助于缩小诊断范围?
EDS最常见的原因包括睡眠不足和睡眠相关呼吸障碍。详细了解患者的睡眠-觉醒节律、打鼾、被目击的呼吸暂停、窒息感以及其他提示
对于不明原因的EDS,评估提示神经系统疾病的临床表现至关重要。临床医生应特别询问猝倒症(cataplexy)——由情绪触发的短暂、短时间肌肉无力,且意识清晰,这是1型
患者补充病史: 该患者报告了频繁的猝倒发作,表现为在积极情绪(如大笑、讲笑话或排球比赛表现出色)诱发下出现短暂的双侧下肢轻度无力。此外,患者还报告了偶发的入睡前/醒后幻觉和睡眠瘫痪。
在EDS发作六个月后(症状呈亚急性起病并逐渐加重),患者被诊断出患有睾丸胚胎细胞癌。肿瘤经手术切除,但EDS症状未见改善,病情仍稳定但影响日常生活。确诊癌症后,患者开始服用
睡眠日记记录显示,患者夜间睡眠规律,伴有1-2次20-30分钟的日间小睡。夜间
多次睡眠潜伏期测试显示平均睡眠潜伏期缩短(5.6分钟),并伴有3次睡眠起始快速眼动期(SOREMPs),这些结果提示可能患有2型发作性睡病。HLA分型结果显示HLA-DQB1*06:02等位基因呈阴性,脑脊液下丘脑分泌素-1(hypocretin-1)水平为18 pg/mL(异常值<110)。
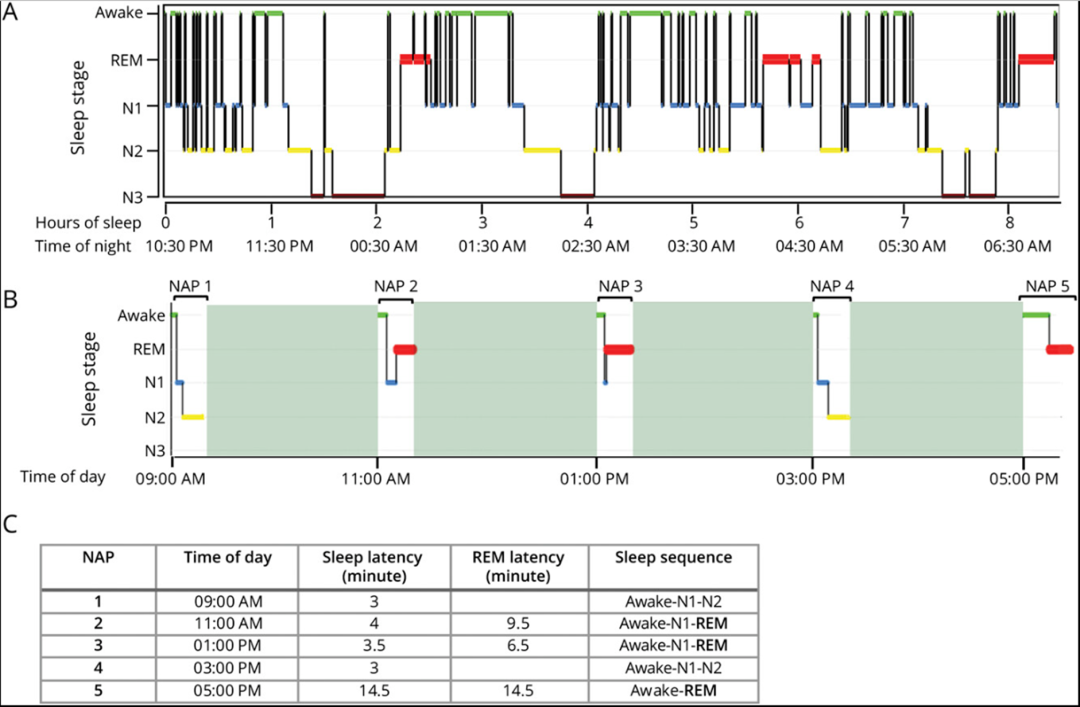
图:夜间视频多导睡眠监测和多次睡眠潜伏期试验
问题思考:
1. 基于患者的临床史、辅助检查和HLA结果,是否应考虑其他诊断?
2. 继发性发作性睡病有哪些危险信号?还会进行哪些其他检查?
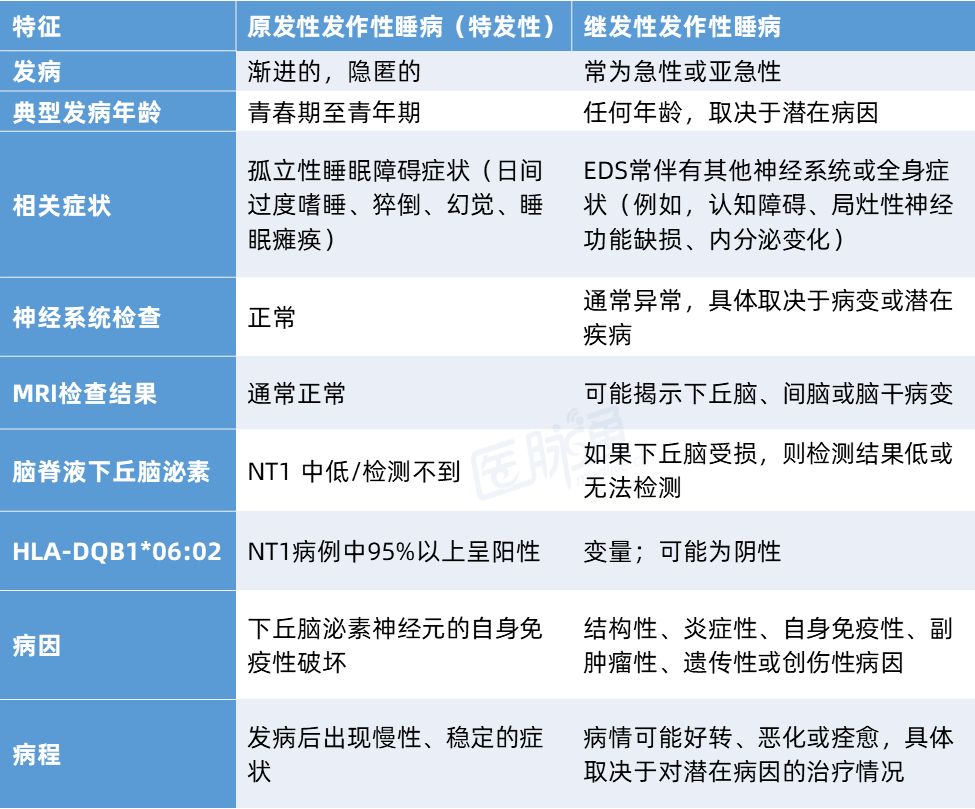
该患者具有典型的NT1临床表现,包括日间过度嗜睡(EDS)、猝倒、夜间睡眠片段化、睡眠瘫痪以及入睡前/醒来时出现幻觉,且脑脊液分析也证实了下丘脑泌素缺乏。然而,患者的HLA-DQB1*06:02等位基因检测结果为阴性。超过95%的NT1患者携带该等位基因,在嗜睡症患者中,缺乏该单倍型使得特发性NT1的可能性降低。
继发性发作性睡病的红旗征象包括:急性/亚急性起病、其他神经系统体征(
最终诊断:脑部MRI未见结构异常,常规CSF检查无异常。鉴于患者有睾丸生殖细胞肿瘤史,对其血清和CSF进行了神经元抗体检测,结果显示Ma2抗体阳性。因此,确诊为抗Ma2副肿瘤神经综合征继发性发作性睡病。
随访期间,患者自述新发间歇性轻度水平双眼复视。
• 过度嗜睡(EDS):使用莫达非尼(100 mg/d)治疗,症状有所改善,尤其是在活动状态下。
• 猝倒和睡眠片段化:使用羟丁酸钠(6g/晚)治疗,猝倒症状消失,夜间觉醒次数减少。
• 免疫治疗:使用皮质类固醇和利妥昔单抗治疗,以防止进一步的神经系统表现。
抗Ma2脑炎是一种罕见的副肿瘤神经系统疾病,其特征是存在针对Ma2蛋白的抗体。主要与年轻男性的生殖细胞肿瘤相关。Ma2抗体介导的免疫反应会导致边缘系统、间脑和脑干功能障碍。间脑-下丘脑受累会导致嗜睡、体温过高和内分泌功能障碍。
在抗Ma2脑炎中,嗜睡报告率约为32%,其中部分患者会出现猝倒,这与下丘脑泌素-1水平降低有关。本案例的特殊之处在于,患者表现出NT1的典型临床特征,而没有抗Ma2脑炎常见的其他症状(仅有轻微的眼球运动异常)。嗜睡和猝倒先于睾丸肿瘤的诊断,这种时间模式常见于副肿瘤性神经系统综合征。该病例强调了在常规临床实践中对睡眠问题关注不足的现状,特别是在肿瘤患者中,亚急性起病且HLA阴性的病例应高度警惕继发性发作性睡病的可能性。
继发性发作性睡病占发作性睡病病例的比例不到3%。其病因包括遗传性综合征(尼曼-匹克病C型、普拉德-威利综合征[Prader Willi syndrome]、诺里氏病[Norrie disease]、DNAMT1基因突变)和下丘脑病变(肿瘤、头部外伤或自身免疫性疾病,如抗AQP4和抗Ma2抗体疾病)。
参考文献:Marrero P, Guasp M, Mayà G, Graus F, Dalmau J, Santamaria J, Gaig C. Clinical Reasoning: A 27-Year-Old Male Patient Presenting With Excessive Daytime Sleepiness of Subacute Onset. Neurology. 2026 Jan 13;106(1):e214456.

(本网站所有内容,凡注明来源为“医脉通”,版权均归医脉通所有,未经授权,任何媒体、网站或个人不得转载,否则将追究法律责任,授权转载时须注明“来源:医脉通”。本网注明来源为其他媒体的内容为转载,转载仅作观点分享,版权归原作者所有,如有侵犯版权,请及时联系我们。)