编者按
手部
HE是一种常见疾病,时点患病率约为4%。一般人群患病率接近10%。欧洲研究显示,其1年患病率为9.1%(男性6.7%,女性11.5%),终身患病率为14.5%。在医护人员中,时点患病率和终身患病率分别高达13.5%和33.4%。HE发病早,约20%的患者首次发作于儿童期,且早发是疾病更严重的风险因素。年轻女性的发病率与患病率通常为年轻男性的1.5-2倍,这主要归因于环境因素(如湿性工作暴露)而非遗传因素。COVID-19疫情期间,因手部清洁过度,HE发病率急剧上升,土耳其一项研究显示,72.5%的医护人员在疫情爆发后短期内出现HE。

HE的特征是多个屏障基因表达下降和数条炎症通路上调。患者皮肤中丝聚蛋白、丝聚蛋白-2、密蛋白-1等屏障蛋白表达降低,角蛋白(如KRT6,KRT16)表达增加。Th2标志物(CCL17,CCL22,CCL24等)、Th1标志物(如OASL,IL12B,STAT1)、Th17/Th22标志物(如IL-23A,CXCL3)以及先天免疫蛋白(CXCL8,IL-18)水平升高,而负向炎症调节因子IL-37、IL-34、IL-1R2等减少。抗菌肽S100A7、S100A8/A9、S100A11蛋白水平升高。至少50%的HE患者可培养出
目前,针对特定HE亚型发病机制的研究有限。一项研究显示,95例CHE患者(包括45例AD相关CHE)均出现Th1、Th2、Th17/Th22通路上调,AD-CHE与非AD-CHE患者基因表达无统计学显著差异,但AD-CHE患者的Th2、Th22标志物表达数值更高,Th1、Th17标志物表达较低。另一项研究提示,非特应性CHE患者丝聚蛋白无效突变频率并未增加,但携带此突变的患者临床特征不同,多伴有湿性工作暴露或相关变应性
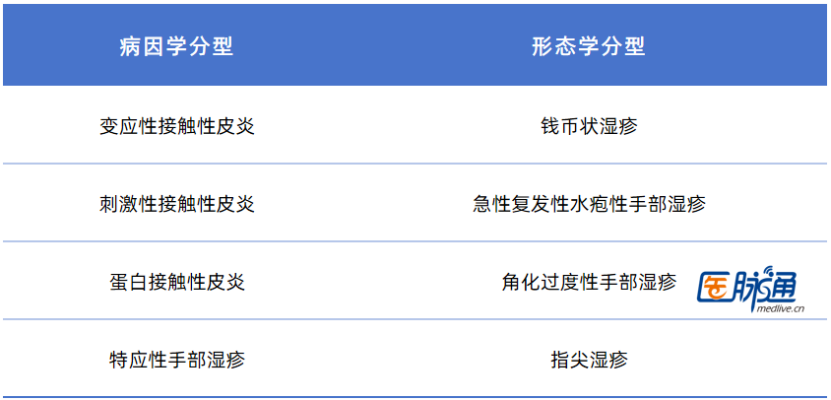
HE分类系统多样。外因性亚型包括刺激性接触性皮炎(ICD)、ACD和蛋白接触性皮炎。ICD是最常见的亚型,湿性工作是最常见的诱因。ACD可单独存在或与其他亚型共存。蛋白接触性皮炎/接触性
HE的形态学亚型包括角化过度型HE、急性复发性水疱性HE、指尖湿疹和钱币状湿疹。角化过度型HE表现为手掌角化过度,无水疱。急性复发性水疱性HE(以往称为出汗不良或汗
表2:手部湿疹分类
目前严重度量表主要用于临床研究。手部湿疹严重度指数(HECSI)是最广泛使用的客观评估工具,用于评估6种体征在5个部位(手掌、手背、手指、指尖和手腕)的严重程度和范围。患者也可通过培训进行自评。研究者总体评估(IGA)/医师总体评估(PGA)量表也常用于研究。患者报告结局指标包括皮肤病生活质量指数(DLQI)、手部湿疹生活质量问卷(QOLHEQ)和手部湿疹症状日记(HESD)等。目前正致力于建立HE核心结局指标集。
多种疾病与HE表现类似,最常见的是银屑病和
HE检查应基于病史、临床检查和过敏试验,聚焦于致病因素的识别和精准诊断。病史检查内容需涵盖AD、特应性共病、既往HE和银屑病等主要指标。此外,评估当前暴露至关重要。若检查结果提示需结合其他诊断,需进行必要检查,如真菌镜检、皮肤镜检查、皮肤活检等。难以鉴别时可采取皮肤活检,该步骤主要用于排除恶性肿瘤。
HE是一种常见的多因素炎症性皮肤病,其流行病学受环境与遗传因素共同影响,发病机制涉及皮肤屏障缺陷与复杂免疫网络失调。准确的临床评估需结合病因与形态学分类,并注意鉴别诊断。系统的检查,尤其是对于慢性患者,斑贴试验具有核心价值,有助于识别并避免相关变应原,从而改善疾病管理与预后。
参考文献:Bissonnette R, Agner T, Molin S, Guttman-Yassky E. Hand eczema-Part 1: Epidemiology, pathogenesis, diagnosis, and work-up. J Am Acad Dermatol. 2025 Nov;93(5):1201-1210. doi: 10.1016/j.jaad.2024.09.048. Epub 2024 Oct 5. PMID: 39374808.
医脉通是专业的在线医生平台,“感知世界医学脉搏,助力中国临床决策”是平台的使命。医脉通旗下拥有「临床指南」「用药参考」「医学文献王」「医知源」「e研通」「e脉播」等系列产品,全面满足医学工作者临床决策、获取新知及提升科研效率等方面的需求。

(本网站所有内容,凡注明来源为“医脉通”,版权均归医脉通所有,未经授权,任何媒体、网站或个人不得转载,否则将追究法律责任,授权转载时须注明“来源:医脉通”。本网注明来源为其他媒体的内容为转载,转载仅作观点分享,版权归原作者所有,如有侵犯版权,请及时联系我们。)