PU的发生是由于对胃、十二指肠黏膜的侵袭因素与黏膜自身防御/修复因素之间失去平衡的结果。在我国,PU的最主要病因是
✧症状:PU典型临床表现包括慢性、周期性、节律性的上腹痛;GU腹痛常在左上腹,以餐后痛为主,而DU腹痛则多在右上腹,以饥饿痛为主。多数患者程度较轻,性质可为隐痛、灼痛或胀痛。此外,患者可伴有上腹饱胀、反酸、嗳气、恶心、
✧体征:无并发症的患者常无特异性体征,活动期的患者可有局限性上腹部压痛。
✧并发症:PU最常见的并发症包括上消化道出血、穿孔和幽门梗阻,少部分GU患者会有癌变风险。需要注意的是,部分患者可因并发症相关症状就诊。
(1)电子胃镜检查(A级,强推荐)
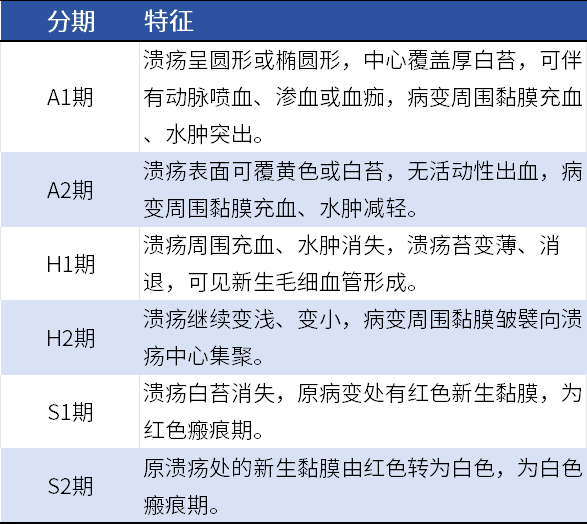
电子胃镜目前是确诊和评估PU的首选和最优方法。溃疡可表现为边缘较为光整的圆形、椭圆形或线形,可覆白色或黄白色苔膜,周围黏膜充血、水肿突出,在慢性或愈合期溃疡中,周围黏膜可呈中心性集聚。目前公认的内镜下溃疡分期包括活动期(A期)、愈合期(H期)和瘢痕期(S期)。
表1 不同分期电子胃镜检查特征
(2)实验室检查
检查血常规明确有无贫血及程度;粪便潜血检查除外消化道出血,建议粪便检查不应少于3次;其他还包括肝功能、肾功能、电解质和凝血功能等。
(3)钡餐检查(C级,强推荐)
钡餐对于PU的敏感性和特异性都较胃镜有明显不足,目前主要应用于有内镜禁忌的患者。典型的影像学表现为龛影形成,其他间接征象包括局部痉挛、激惹现象和十二指肠球部变形等。
(4)Hp感染检测(C级,强推荐)
表2 Hp感染检测手段

✧注意事项:尿素呼气试验和快速尿素酶试验均需要在检测前停用质子泵抑制剂(PPI)至少2周,停用各类抗生素、铋剂和有潜在抗菌作用的中(成)药至少4周。上述药物可显著影响尿素酶活性(即快速尿素酶试验和尿素呼气试验),出现假阴性结果。
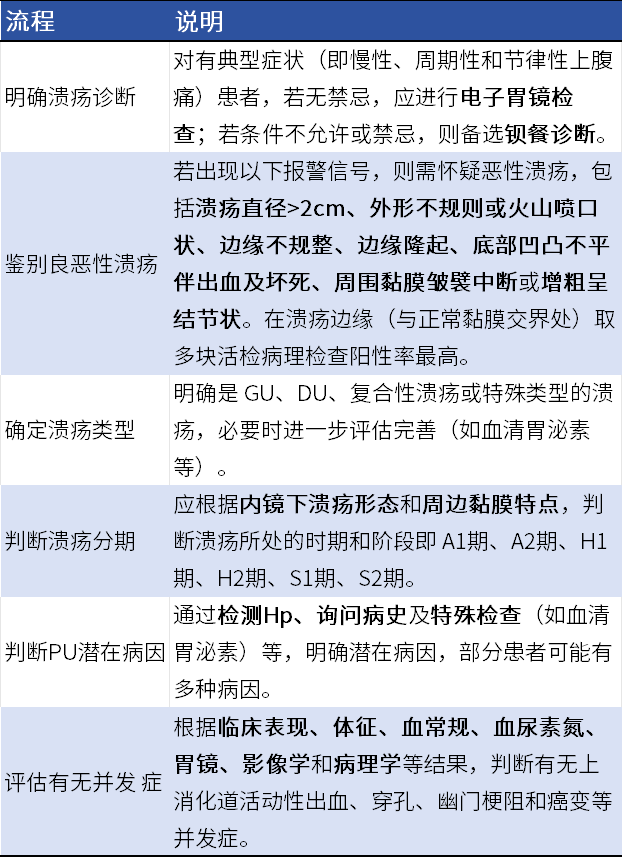
对于疑诊或拟诊患者:①明确溃疡诊断;②鉴别病变良恶性;③确定溃疡类型;④判断溃疡分期;⑤判断PU潜在病因;⑥评估有无并发症。
表3 PU诊断
PU的辨证分型以复合证多见,病位在胃,与肝、脾等脏腑密切相关,病程长易导致呈虚实夹杂证。
表4 中医证候诊断
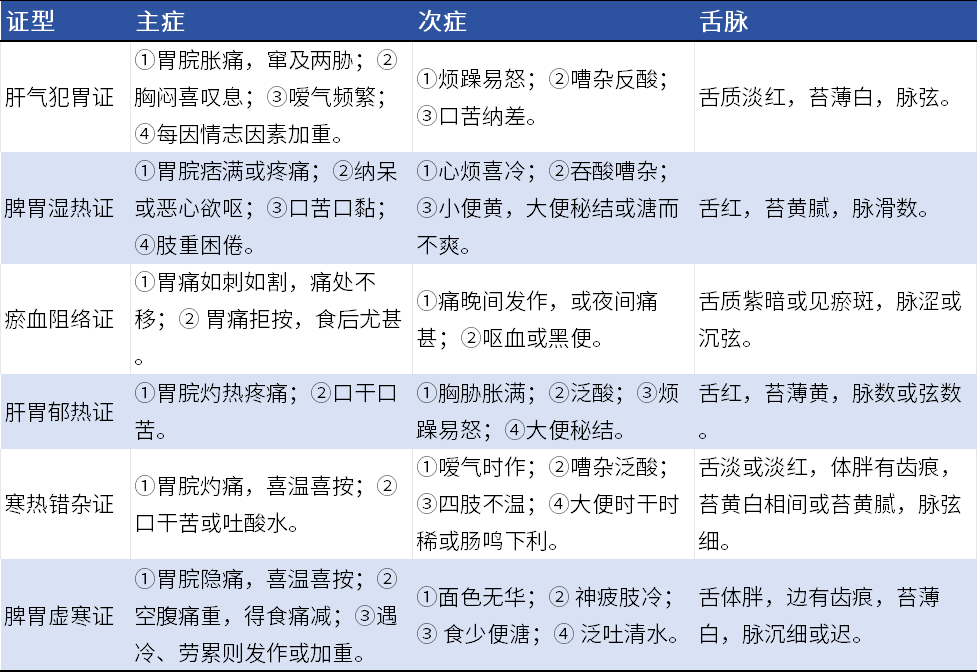
✧证型确定:具备主症2项和次症1项或2项,参考舌象、脉象、胃镜等辅助检查。
✧辨证说明:证型确定以就诊当时的证候为准,具备2个证者称为复合证(2个证同等并存,如肝气犯胃证与脾胃湿热证)或兼证型(1个证为主,另1个证为辅,前者称主证,后者称兼证,如脾胃虚寒证兼瘀血阻络证)。
✧核心目标:充分缓解症状,减少并发症,进一步预防溃疡复发。重点通过积极的药物治疗增强对黏膜的保护,重塑正常黏膜屏障系统,同时还应减少各种损害因素(Hp感染、NSAIDs、糖皮质激素和应激等)对胃及十二指肠黏膜的损害。
✧治疗方法:包括祛除病因、抑制胃酸和保护胃黏膜等。通常DU的抑酸治疗需要持续4~8周,GU的抑酸治疗则需6~8周,特殊类型或病因相关溃疡的治疗时间要酌情延长。
中医在PU的治疗中具有协同作用,整体治疗原则可采用中西医结合的方式。
(1)抑制胃酸(B级,强推荐)
抑制胃酸是缓解症状、促进溃疡愈合的最主要措施。
我国抑酸治疗目前首选PPI,常用的药物包括奥美拉唑(20mg/次)、兰索拉唑(30mg/次)、泮托拉唑(40mg/次)、艾司奥美拉唑(20mg/次)、雷贝拉唑(10mg/次或20mg/次)和艾普拉唑(5mg/次)等,频率为1~2次/d,早餐前半小时或睡前服药。
在PPI有禁忌或无PPI可用时,也可考虑H2受体拮抗剂,常用药物有西咪替丁(0.2~0.4g/次,2~3次/d)、雷尼替丁(150mg/次,2次/d)和法莫替丁(20mg/次,2次/d)等。
近年来,新型抑酸——钾离子竞争性酸阻滞剂(P-CAB)已被批准用于治疗酸相关性疾病,但目前在我国尚未获得治疗PU的适应证,其相关效果和临床价值有待进一步研究来验证。
(2)黏膜保护剂(B级,强推荐)
黏膜保护剂可在溃疡病变表层形成保护膜,保护病变免受胃酸、胃蛋白酶和胆汁酸等刺激。在抑酸治疗的基础上,联合使用黏膜保护剂可改善PU预后。
临床常用的黏膜保护剂包括铋剂(枸橼酸铋钾和胶体果胶铋等,用法参见表1)、硫糖铝(1000mg/次,3~4次/d)、铝碳酸镁(500~1000mg/次,3~4次/d)、米索前列醇(0.8mg/d,分2~4次服用)、复方谷氨酰胺(500mg,3次/d)和吉法酯(50~100mg,3次/d)等。
(3)根除Hp治疗(B级,强推荐)
对于合并Hp感染的PU,若无禁忌,均应进行规范的Hp根除治疗,这是促进溃疡愈合和减少溃疡复发的最基本和重要的措施。
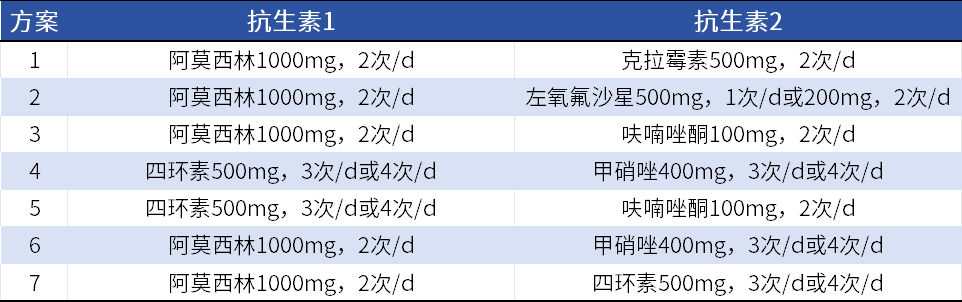
《中国居民家庭幽门螺杆菌感染的防控和管理专家共识(2021年)》推荐含铋剂的10d或14d四联(PPI+铋剂+2种抗生素)作为一线方案,具体用法参见表5,若有条件,建议选择14d方案。
表5 推荐的Hp根除四联方案中抗生素组合、剂量和用法
近年来,也有国内学者研究发现大剂量PPI+阿莫西林方案疗效优于标准四联方案,尚需学界进一步论证。
此外,P-CAB是一类新型抑酸剂,可产生比PPI更强、更持久的胃酸抑制作用。P-CAB联合青霉素方案的有效性和安全性普遍优于基于PPI的方案。
含抗菌作用的中药或中成药也具有抗Hp的能力,但确切疗效尚待更多临床研究来评估。
(4)NSAIDs相关溃疡的治疗(C级,强推荐)
对NSAIDs相关溃疡也首选PPI作为短期内的治疗药物。此外,Hp感染和NSAIDs对于PU形成有协同作用,因此,对于需要接受长期NSAIDs治疗的患者,可考虑完善Hp评估。对于此类患者,停用NSAIDs非常重要,对于因原发疾病治疗无法停药者,建议使用选择性环氧合酶(COX-2)抑制剂,并同时服用标准剂量PPI,以减少复发风险。
(5)对症治疗(C级,弱推荐)
PU对症治疗的要点是恢复原有消化道功能。根据临床需要,可给予解痉类药物(匹维溴铵和奥替溴铵等)、促动力剂(伊托比利和莫沙比利等)及抗胆汁反流剂(铝碳酸镁、考来烯胺、甘羧铝片等)。
(6)并发出血的治疗(C级,弱推荐)
PU并发急性上消化道出血时,若生命体征平稳,应尽可能完善急诊胃镜检查,但具体干预时间窗尚有争议。目前推荐在24h内完成急诊胃镜,有可能改善高危患者的预后。若镜下有活动性出血灶或潜在出血的病变,建议优先选择在胃镜下进行止血治疗,同时使用静脉PPI,可有效止血,并预防短期内再出血,减少放射介入和外科手术率,从而改善预后。
(7)外科手术治疗(C级,弱推荐)
外科手术治疗目前已不是PU的首选方法,但若出现上消化道大出血、幽门梗阻等,经药物或内镜治疗无效者,需要外科手术积极治疗。另外,如有急性消化道穿孔、恶变倾向的患者也应外科手术治疗。
(8)PU的复发及预防(级,弱推荐)
Hp感染和长期服用NSAIDs是导致PU复发的最主要原因。
Hp感染的原因包括未积极根治Hp、根治失败和根治后转阳;因此,对于PU患者,若Hp检测阳性,应积极根治。
而对于需要长期服用NSAIDs的患者,如因原发病需要不能停药者可更换为选择性COX-2抑制剂,并同时服用PPI。
表6 中医药治疗

包括针刺治疗(C级,弱推荐)、推拿疗法(C级,弱推荐)、穴位贴敷(C级,弱推荐)、穴位埋线(C级,弱推荐)、穴位注射(C级,弱推荐)等。
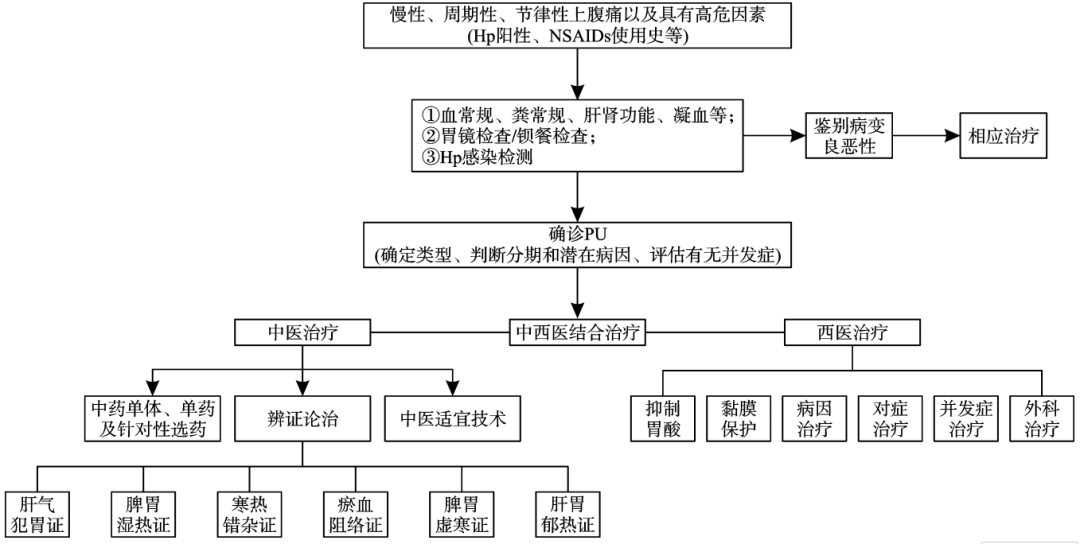
图1 PU的中西医结合诊疗流程图