患者男性,56岁,体重72公斤。3年前无明显诱因出现泡沫尿伴乏力,查生化示肌酐升高,后行肾脏病理穿刺示糖尿病
他克莫司基因型测定为CYP3A5*3/*3(GG型)。
肾移植术后患者采用
术后第2天患者开始服用上述剂量的他克莫司进行免疫抑制治疗,术后第3天他克莫司血药浓度为7.5 ng/ml。临床医师建议将他克莫司剂量调整为4 mg bid,请临床药师会诊。临床药师考虑患者移植术后3天进行500 mg
术后第7天,复测他克莫司血药浓度为11.0ng/ml,肌酐降为147.2 μmo/L。术后第12天,肌酐132.6 μmo/L,复测他克莫司浓度为10.3 ng/ml,达到指南规定标准,且患者并未出现任何不适,故考虑维持此方案继续治疗,并根据血药浓度随时调整。患者空腹血糖5.4 mmol/L,餐后血糖维持在10~13 mmo/L,对治疗效果满意。
CYP3A5基因多态性与他克莫司的血药浓度有明显相关性。按照编码CYP3A5基因的不同,可将移植受者分为以下类型:
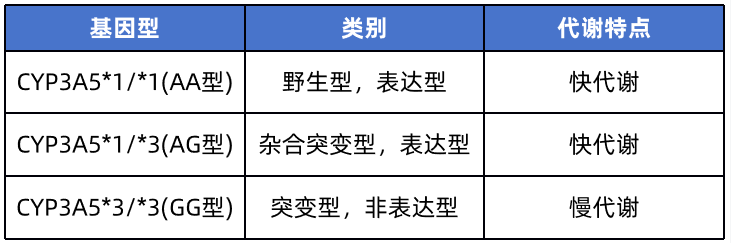
根据2015年CPIC指南推荐,慢代谢人群,建议采用标准剂量(0.1mg/kg),快代谢人群采用标准剂量的1.5-2倍[1] 。所以,对该患者建议每日7mg的起始量,即早3.5mg,晚3.5mg。患者移植术后3天使用甲泼尼龙琥珀酸钠冲击治疗,而酶的底物、诱导剂和抑制剂都会与他克莫司发生相互作用,和他克莫司发生相互作用,影响药物的代谢,甲泼尼龙琥珀酸钠为细胞色素P450酶(CYP)的诱导剂,会导致他克莫司血药浓度降低。在停止使用甲泼尼龙琥珀酸钠后,相互作用会消失,所以可暂不调整他克莫司的剂量。患者使用他克莫司按照每日7mg的剂量服药后,最终复测他克莫司浓度为10.3ng/ml,达到指南规定标准[2](肾移植术后1个月他克莫司浓度范围10-15ng/ml),且患者并未出现任何不适,故考虑维持此方案继续治疗,并根据血药浓度随时调整。
血糖升高是器官移植后的普遍并发症,术后免疫抑制治疗、感染及其他危险因素(如男性、糖尿病病史等)都会造成血糖升高。患者糖尿病史10年,平日服用阿卡波糖,血糖控制较为满意。但由于术后服用他克莫司及糖皮质激素,其发生血糖升高的风险大大增加。根据《2型糖尿病合并慢性肾脏病患者口服降糖药治疗中国专家共识》(2019年版),建议CKD3b-5期患者采用胰岛素治疗,若患者拒绝胰岛素,需选择尽可能不经肾脏排泄的口服降糖药物。胰岛素在价格方面占有优势,询问患者意愿,患者拒绝胰岛素方案,故考虑应用口服降糖药[3]。
二甲双胍是理想的口服降糖药,一般肾小球滤过率>60ml/min时可安全使用,根据患者术后肌酐计算其肾小球滤过率为54.3ml/min,可减量使用二甲双胍。
降糖药用于不同肾功能分期的示意图:
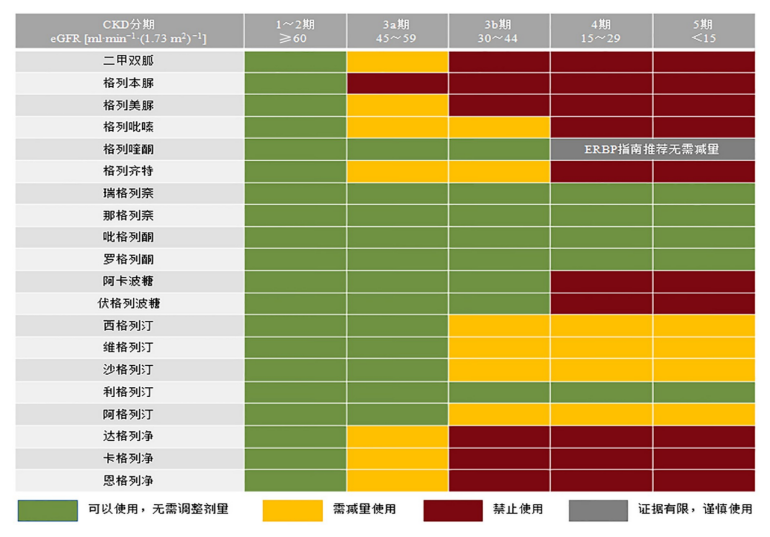
常用降糖药用于不同肾功能分期的示意图*
*图表来自《2型糖尿病合并慢性肾脏病患者口服降糖药治疗中国专家共识》2019更新版
服药后患者血糖控制不佳,空腹血糖7~11 mmol/L,餐后血糖均>12 mmol/L,通过沟通,患者依旧拒绝胰岛素治疗。在肾功能不佳的情况下,选择安全性好、对β细胞具有保护作用的降糖药物对患者预后更好。DPP-4抑制剂与二甲双胍联用可能是理想的首选药物。DPP-4抑制剂通过竞争性结合DPP-4活化部位,降低酶的催化活性,抑制GLP-1降解,从而使内源性GLP-1的水平升高,取得改善血糖控制、保护β细胞功能的效果。且利格列汀在具有肾功能异常时无需调整剂量、半衰期长,服药时间无需固定等优点,因此,对于该患者来说利格列汀可能是最理想的药物。最终患者空腹血糖5.4 mmol/L,餐后血糖维持在10~13 mmo/L,治疗效果满意。
肾移植术后患者病情复杂多变,我们在关注免疫抑制方案的同时,也不能忽略患者合并疾病的治疗。由于术后肾功能尚未完全恢复,药物间的相互作用及代谢问题尤为关键。要结合基因结果及药物代谢特点,为患者量身定制治疗方案,在最大限度减少不良反应的同时,确保治疗效果最优化,并为更多患者带来福音。
参考文献
1.Birdwell KA,Decker B,Barbarino JM,et al.Clinical Pharmacogenetics Implementation Consortium(CPIC) guidelines for CYP3A5 genotype and tacrolimus dosing.Clin Pharmacol Ther,2015,98(1):19-24.
2.石炳毅、敖建华、蔡明、等、中国贤移植受者免疫抑制治疗指南(2016版).器官移植,2016,7(5):327-331
3.中国医师协会内分泌代谢科医师分会.2型糖尿病合并慢性肾脏病患者口服降糖药治疗中国专家共识(2019年更新版).中华内分泌代谢杂志.2019年6月第35卷第6期.
医脉通是专业的在线医生平台,“感知世界医学脉搏,助力中国临床决策”是平台的使命。医脉通旗下拥有「临床指南」「用药参考」「医学文献王」「医知源」「e研通」「e脉播」等系列产品,全面满足医学工作者临床决策、获取新知及提升科研效率等方面的需求。仅供HCP观看。
